Medizinisches Cannabis in der Schweiz: Telemedizin, rechtlicher Rahmen und moderne Therapieansätze
Medizinisches Cannabis hat sich seit der Gesetzesänderung 2022 in der Schweiz von einer Ausnahmebehandlung zu einer regulär verschreibbaren Therapieoption entwickelt. Gleichzeitig erleichtert Telemedizin den Zugang zu spezialisierten Ärztinnen und Ärzten, insbesondere für Patientinnen und Patienten mit chronischen Beschwerden. Evidena bündelt diese Entwicklungen in einem digitalen, rechtssicheren Gesundheitsangebot. • Verstehen Sie den rechtlichen Rahmen für medizinisches Cannabis in der Schweiz • Erfahren Sie, wann Cannabis in der Medizin eingesetzt werden kann und welche Grenzen gelten • Lernen Sie, wie Telemedizin den gesamten Prozess von der Beratung bis zum Rezept digital und sicher abbildet
Medizinisches Cannabis in der Schweiz: Aktueller Stand und Bedeutung für Patientinnen und Patienten
Mit der Aufhebung des Verbots von Cannabis zu medizinischen Zwecken per 1. August 2022 hat die Schweiz einen strukturierten, kontrollierten Zugang zur Cannabis-Therapie geschaffen. Was zuvor nur über Ausnahmebewilligungen des BAG möglich war, ist heute in den Alltag der ärztlichen Versorgung integriert. Patientinnen und Patienten mit chronischen Schmerzen, neurologischen Erkrankungen oder belastenden Symptomen im Rahmen von Krebs- oder anderen schweren Erkrankungen erhalten damit eine zusätzliche Therapieoption – allerdings stets unter ärztlicher Aufsicht und im Rahmen des Betäubungsmittelgesetzes (BetmG).
Gleichzeitig haben sich digitale Versorgungsmodelle etabliert. Telemedizinische Plattformen wie Evidena verbinden ärztliche Expertise, moderne Therapieformen und Apothekenanbindung in einem digitalen Behandlungspfad: von der Erstberatung über die Rezeptausstellung bis zur Medikamentenversorgung. Für viele Menschen, die durch ihre Erkrankung in ihrer Mobilität eingeschränkt sind oder weit entfernt von spezialisierten Praxen wohnen, bedeutet dies einen deutlich erleichterten Zugang. Zugleich bleibt die medizinische Seriosität zentral: Jede Verschreibung erfolgt individuell nach Indikation, Nutzen-Risiko-Abwägung und im Rahmen der geltenden gesetzlichen Vorgaben.
Rechtlicher Rahmen: Was seit 2022 für medizinisches Cannabis gilt
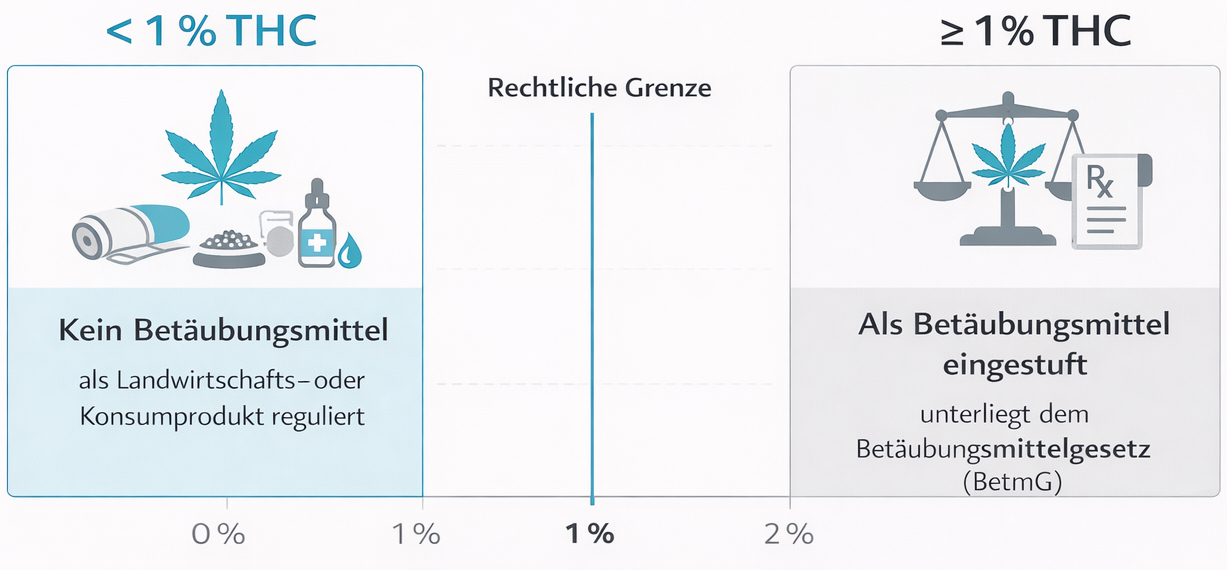
Die rechtlichen Grundlagen bestimmen, wer Cannabis medizinisch verschreiben darf, wie Produkte hergestellt und kontrolliert werden und welche Pflichten für Ärztinnen, Ärzte und Betriebe gelten. Für Patientinnen und Patienten schafft dieser Rahmen Klarheit und Sicherheit – aber auch Grenzen, etwa bei Kostenübernahme und Eigenanbau.
Aufhebung des Verbots und Rolle von BAG und Swissmedic
Mit der Änderung des Betäubungsmittelgesetzes (BetmG) wurde das bisherige Verbot von Cannabis zu medizinischen Zwecken aufgehoben. Seither gilt:
- Ärztinnen und Ärzte können Cannabis-Arzneimittel ohne Ausnahmebewilligung des BAG auf ein Betäubungsmittelrezept verschreiben.
- Der Anbau, die Verarbeitung, Herstellung und der Handel von Cannabis zu medizinischen Zwecken unterliegen dem Bewilligungs- und Kontrollsystem von Swissmedic.
- Für die ersten beiden Behandlungsjahre müssen verschreibende Ärztinnen und Ärzte dem BAG Therapiedaten melden.
- Der Umgang mit Cannabis zu nicht-medizinischen Zwecken bleibt – abgesehen von Pilotversuchen – weiterhin verboten.
Diese Punkte zeigen, wie stark medizinisches Cannabis heute in die bestehenden Strukturen der Betäubungsmittel- und Heilmittelkontrolle eingebettet ist. Swissmedic übernimmt vergleichbare Aufgaben wie bei anderen Betäubungsmitteln (z. B. Morphin oder Fentanyl): Bewilligung von Betrieben, Kontrolle des Warenflusses, Vorgaben zu Qualität und Sicherheit. Die Meldepflicht an das BAG dient nicht der Überwachung von Patientinnen und Patienten, sondern der anonymisierten Datenerhebung zur Wirksamkeit und Sicherheit. Auf dieser Grundlage sollen bis 2029 wissenschaftlich fundierte Aussagen zu Nutzen, Risiken und wirtschaftlicher Tragbarkeit möglich werden. Für die Versorgung bedeutet dies: mehr Rechtssicherheit, klare Zuständigkeiten und Schutz vor missbräuchlicher Verwendung.
Vergütung durch die Krankenversicherung: Aktueller Stand
Ein entscheidender Punkt für viele Betroffene ist die Frage der Kostenübernahme. Nach heutigem Stand gilt:
- Die obligatorische Krankenpflegeversicherung (OKP) vergütet Cannabis-Arzneimittel nur in ausgewählten Ausnahmefällen.
- Die vorliegende Evidenz zu Wirksamkeit und Wirtschaftlichkeit gilt als ungenügend für eine generelle Vergütung.
- Eine Einzelfallprüfung und Begründung durch die behandelnde Ärztin oder den behandelnden Arzt können die Chancen auf Kostenübernahme erhöhen.
- Zusatzversicherungen können im Einzelfall zusätzliche Möglichkeiten eröffnen.
Diese Situation bedeutet, dass viele Patientinnen und Patienten die Kosten aktuell zumindest teilweise selbst tragen müssen. Zugleich ermutigen Fach- und Patientenorganisationen Betroffene, gemeinsam mit ihren Ärztinnen und Ärzten um eine Kostenübernahme zu kämpfen, insbesondere wenn andere Therapien ausgeschöpft sind oder starke Nebenwirkungen verursachen. Langfristig können die vom BAG erhobenen Daten sowie weitere Forschungsarbeiten dazu beitragen, die Evidenzlage zu verbessern und die Grundlage für breitere Erstattungsregelungen zu schaffen. Bis dahin sind transparente Informationen über zu erwartende Kosten, mögliche Unterstützungswege und den Ablauf von Kostengutsprachen für eine informierte Therapieentscheidung zentral.
Medizinisches Potenzial von Cannabis: Chancen und Grenzen
Medizinisches Cannabis ist kein „Wundermittel“, kann aber in sorgfältig ausgewählten Situationen eine therapeutische Lücke schliessen. Grundlage ist das Endocannabinoid-System, ein körpereigenes Regulationssystem, das unter anderem Schmerz, Entzündung, Stimmung, Schlaf und Appetit beeinflusst. Pflanzliche Cannabinoide – insbesondere Tetrahydrocannabinol (THC) und Cannabidiol (CBD) – können an diesem System ansetzen und Symptome modulieren.
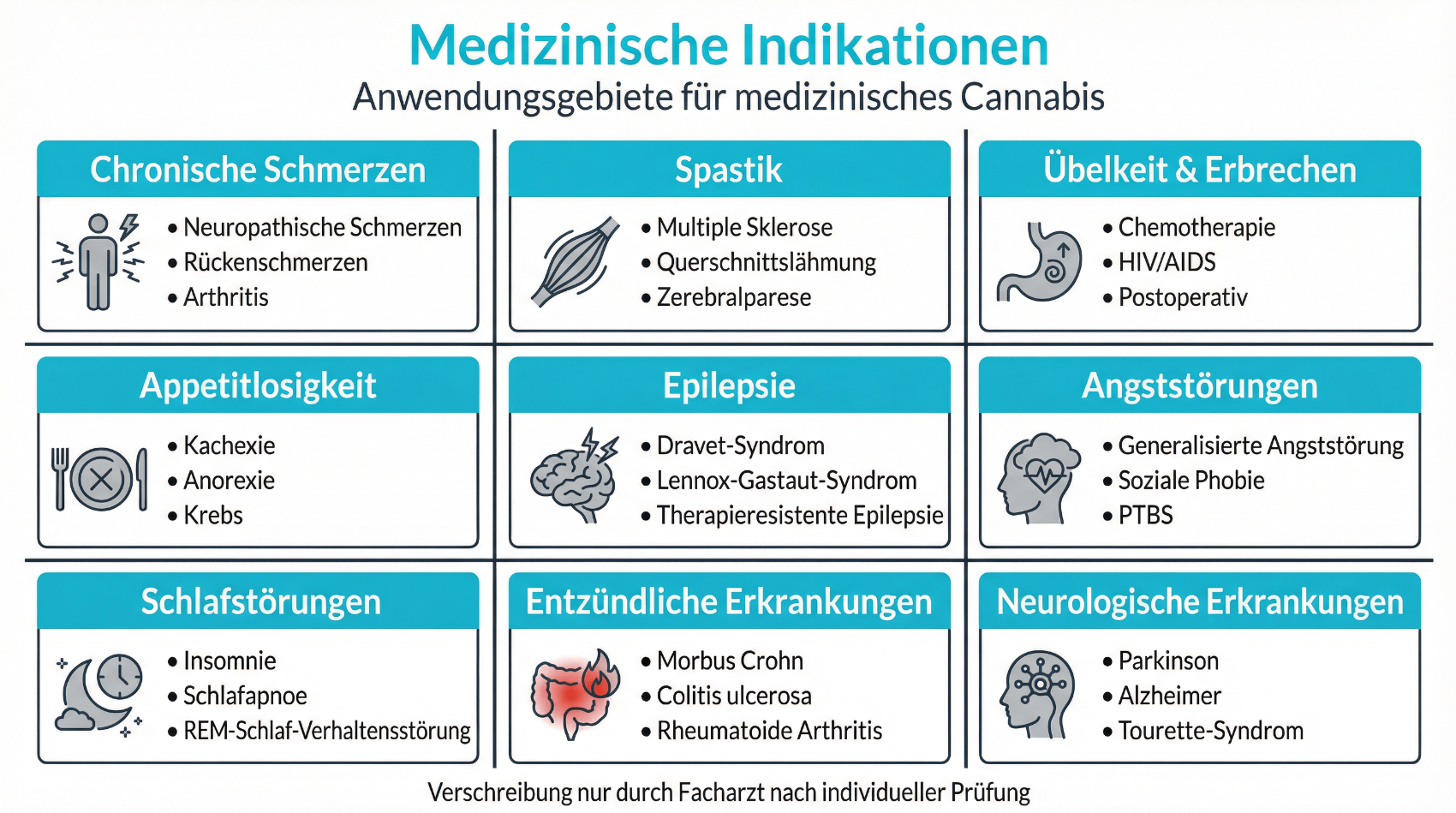
Typische Anwendungsgebiete in der Schweiz
In der Praxis werden Cannabis-Arzneimittel vor allem in folgenden Situationen eingesetzt:
- Chronische Schmerzzustände, z. B. neuropathische Schmerzen oder Schmerzen bei Krebserkrankungen
- Spastik und Krämpfe, etwa bei Multipler Sklerose oder anderen neurologischen Erkrankungen
- Übelkeit und Appetitverlust im Rahmen einer Chemotherapie oder bei schweren Grunderkrankungen
- Schlafstörungen und belastende Symptome bei ausgewählten chronischen Erkrankungen (Off-Label, individuell begründet)
Diese Einsatzgebiete orientieren sich an der aktuellen Datenlage, internationalen Empfehlungen und der klinischen Erfahrung. Wichtig ist: Cannabis-Therapie erfolgt in der Regel nicht als Erstlinienbehandlung, sondern wenn etablierte Therapien unzureichend wirken oder schlecht verträglich sind. Dabei achten Ärztinnen und Ärzte insbesondere auf Kontraindikationen (z. B. bestimmte schwere Herz-Kreislauf-Erkrankungen oder unbehandelte psychotische Störungen) und mögliche Wechselwirkungen mit anderen Medikamenten. Ziel ist nicht, eine Erkrankung zu „heilen“, sondern Symptome zu lindern, die Lebensqualität zu verbessern und gegebenenfalls den Bedarf an anderen, teils stärker nebenwirkungsreichen Medikamenten zu reduzieren.

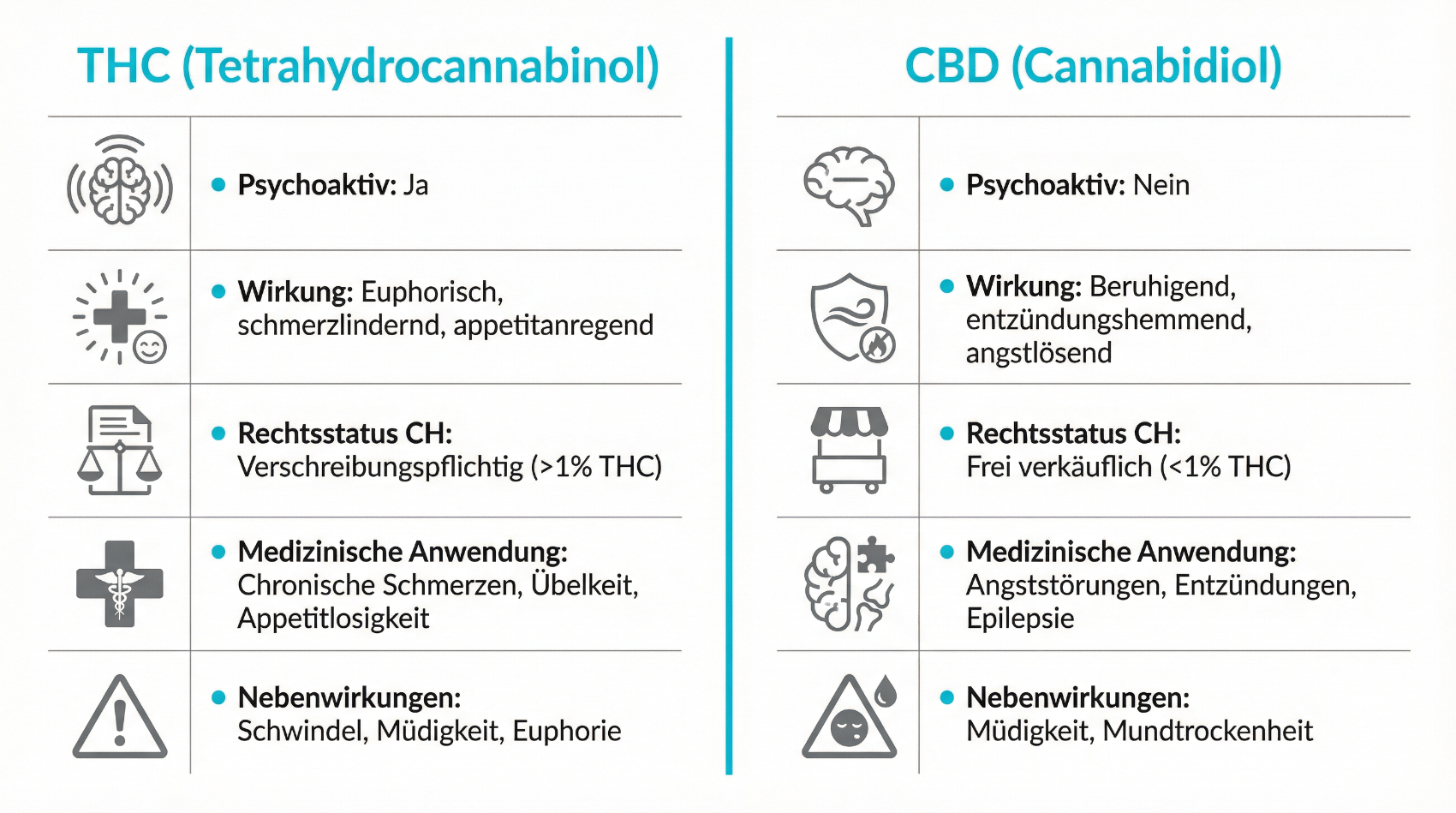
THC, CBD und der Entourage-Effekt
Medizinische Cannabisprodukte unterscheiden sich in ihrer Zusammensetzung deutlich. Eine zentrale Rolle spielen:
- THC (Tetrahydrocannabinol): psychoaktiv, schmerzlindernd, muskelentspannend, appetitanregend, kann aber auch Nebenwirkungen wie Schwindel oder veränderte Wahrnehmung auslösen.
- CBD (Cannabidiol): nicht berauschend, potenziell angstlösende, entzündungsmodulierende und entspannende Effekte, beeinflusst zudem die Wirkung von THC.
- Weitere Cannabinoide und Terpene: tragen zur Wirkung und Verträglichkeit bei, z. B. durch den sogenannten Entourage-Effekt.
Der Entourage-Effekt beschreibt das Zusammenspiel verschiedener Inhaltsstoffe der Cannabispflanze, das in der Summe andere oder stärkere Effekte haben kann als einzelne isolierte Substanzen. In der Praxis bedeutet das: Eine patientenindividuell passende Kombination und Dosierung kann häufig wirksamer und verträglicher sein als sehr hohe THC-Dosen allein. Ärztinnen und Ärzte berücksichtigen bei der Auswahl von Präparaten daher nicht nur die THC- und CBD-Konzentration, sondern auch das Gesamtprofil des Produkts sowie die Vorgeschichte, Begleiterkrankungen und Wünsche der Patientin oder des Patienten. Eine schrittweise Dosistitration („start low, go slow“) reduziert das Risiko für Nebenwirkungen und hilft, den individuell wirksamen Dosisbereich zu finden.
Formen der Anwendung: Von Blüten bis Öl – was in der Schweiz relevant ist
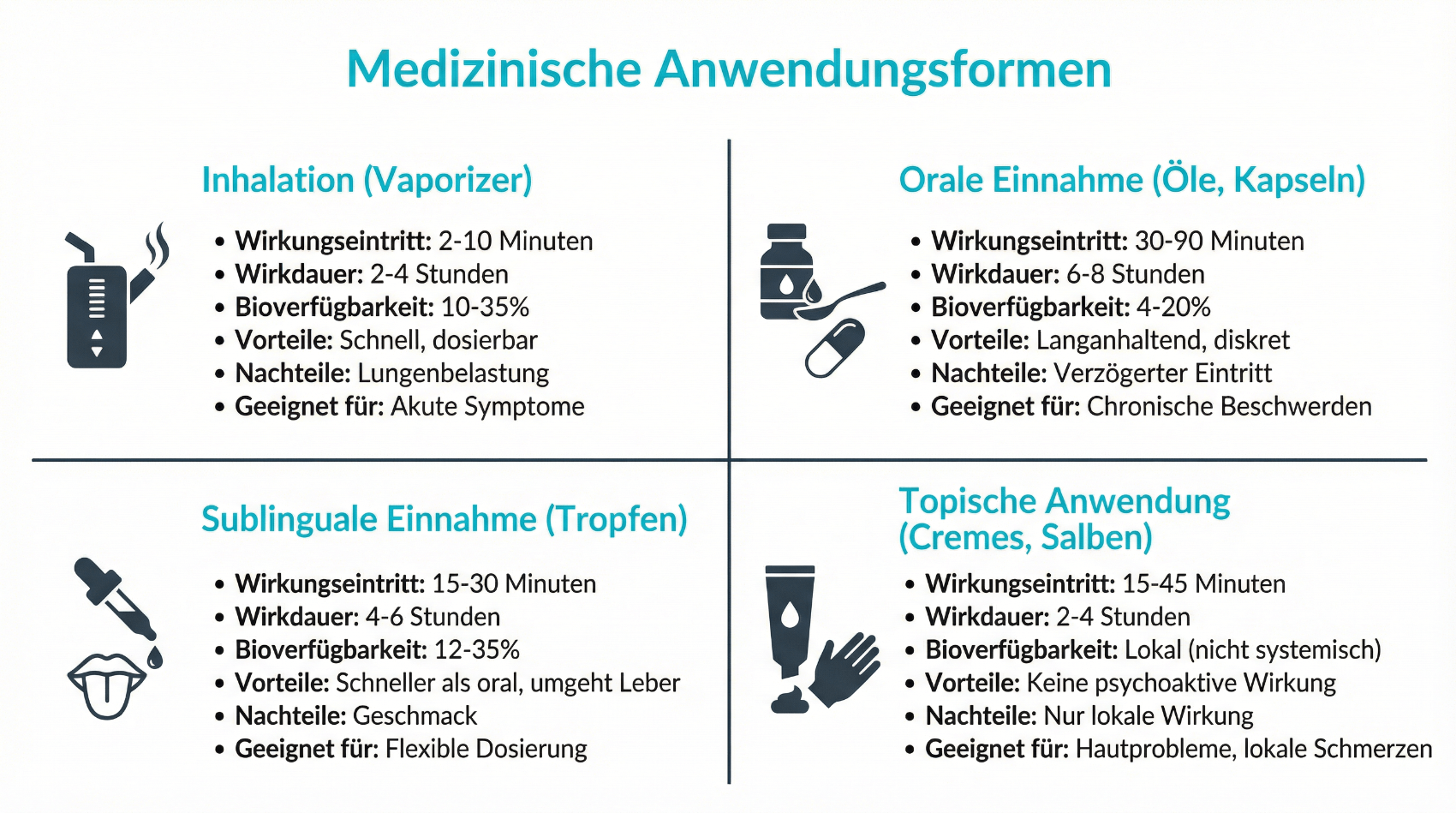
Medizinisches Cannabis ist kein einheitliches Produkt. In der Schweiz existiert eine Reihe zugelassener oder zulassungsbefreiter Arzneimittel und magistraler Rezepturen, die sich in Zusammensetzung, Dosierbarkeit und Anwendungsform unterscheiden. Die Wahl der geeigneten Form erfolgt gemeinsam mit der behandelnden Ärztin oder dem behandelnden Arzt und der abgebenden Apotheke.
Gängige Darreichungsformen in der Medizin
- Cannabisblüten für die inhalative Anwendung (z. B. mittels Vaporizer, nicht als Rauchen empfohlen)
- Öle und Extrakte zur oralen Einnahme (Tropfen, Lösungen, standardisierte Präparate)
- Magistralrezepturen aus der Apotheke, die individuell nach ärztlichem Rezept hergestellt werden
- Fertigarzneimittel mit definierter Cannabinoid-Konzentration (sofern verfügbar und indiziert)
Die Inhalation mittels Verdampfer ermöglicht eine rasche Wirkung, da die Wirkstoffe über die Lunge aufgenommen werden. Dies kann bei plötzlich auftretenden Beschwerden (z. B. spastische Episoden) von Vorteil sein. Die orale Einnahme über Tropfen oder Kapseln führt hingegen zu einem langsameren Wirkungseintritt, aber einer längeren Wirkungsdauer und ist für viele chronische Situationen geeignet. Grundsätzlich wird das Rauchen von Cannabis – insbesondere in Kombination mit Tabak – aus medizinischer Sicht nicht empfohlen, da hier zusätzliche Risiken für Lunge und Herz-Kreislauf-System entstehen. Apotheken achten bei der Herstellung und Abgabe auf geprüfte Qualität nach GACP-, EU-GMP- und GDP-Standards, um eine möglichst konstante Zusammensetzung, Reinheit und Dosierbarkeit sicherzustellen. Dies unterscheidet medizinisches Cannabis klar vom unkontrollierten Schwarzmarkt.
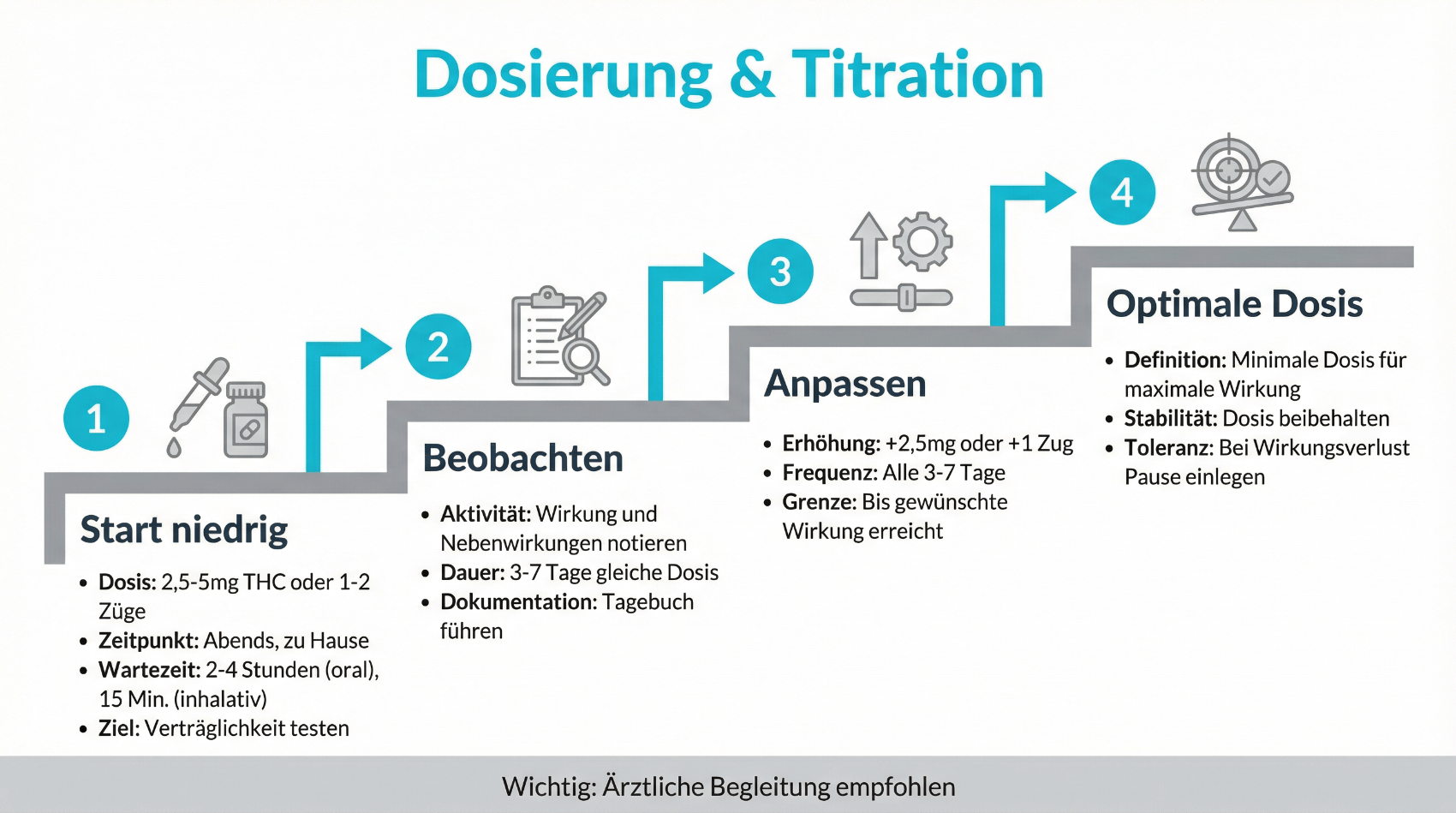
Dosierung und Titration: Warum „start low, go slow“ entscheidend ist
Ein zentrales Element der Cannabis-Therapie ist die vorsichtige Dosierungssteigerung. Anders als bei vielen Standardmedikamenten ist der individuelle Bedarf stark variabel. Faktoren wie Körpergewicht, Stoffwechsel, Vorerkrankungen, bisheriger Cannabiskonsum, Begleitmedikation und Empfindlichkeit gegenüber psychoaktiven Substanzen spielen eine Rolle. Deshalb gilt in der ärztlichen Praxis der Grundsatz „start low, go slow“: Es wird mit einer niedrigen Dosis begonnen, die dann schrittweise erhöht wird, bis ein akzeptabler Ausgleich zwischen gewünschter Wirkung und tolerierbaren Nebenwirkungen erreicht ist. Telemedizinische Betreuung kann diesen Prozess unterstützen, indem Dosisanpassungen, Beobachtungen zu Wirkung und Nebenwirkungen sowie Fragen der Patientinnen und Patienten engmaschig, aber ohne lange Anfahrtswege besprochen werden. Wichtig ist auch die klare ärztliche Aufklärung über mögliche Nebenwirkungen (z. B. Müdigkeit, Schwindel, trockener Mund) und Sicherheitshinweise, etwa zum Führen von Fahrzeugen und dem Umgang mit Maschinen.
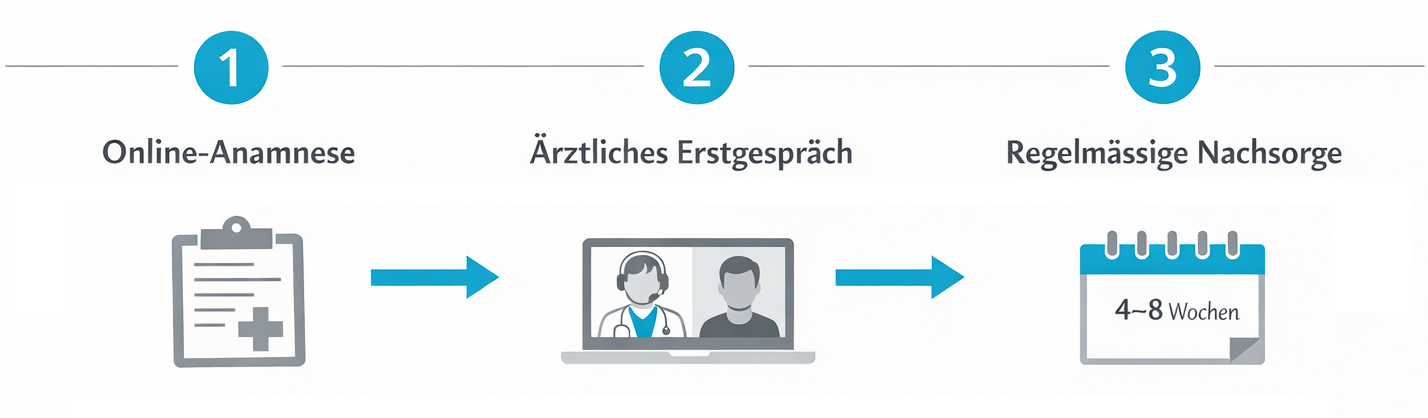
Telemedizinische Cannabis-Therapie: Wie Evidena den Zugang erleichtert
Telemedizin hat sich in der Schweiz als fester Bestandteil der modernen Gesundheitsversorgung etabliert. Gerade bei chronischen Erkrankungen, eingeschränkter Mobilität oder grosser Distanz zu spezialisierten Praxen bietet die digitale Konsultation erhebliche Vorteile. Evidena versteht sich als digitale Gesundheitsplattform, die medizinische Expertise, moderne Therapieformen wie Cannabis und Apothekenservice in strukturierter Form zusammenführt – immer im Rahmen des Schweizer Rechts und unter ärztlicher Verantwortung.
Kernleistungen der telemedizinischen Versorgung
- Telemedizinische Beratung durch spezialisierte Ärztinnen und Ärzte via Video
- Flexible Online-Terminbuchung ohne lange Wartezeiten und Anreisewege
- Rechtssichere Rezeptausstellung für medizinisches Cannabis gemäss Betäubungsmittelgesetz
- Direkte digitale Anbindung an kooperierende Schweizer Apotheken und Unterstützung bei Formalitäten
Diese Leistungen ersetzen keine hausärztliche Grundversorgung, sondern ergänzen sie. Im Mittelpunkt steht eine strukturierte, medizinisch fundierte Beurteilung. Dazu gehören Anamnese, Prüfung bisheriger Therapien, Einschätzung von Nutzen und Risiken einer Cannabis-Therapie sowie eine klare Information über Grenzen und Alternativen. Die gesamte Kommunikation erfolgt datenschutzkonform über gesicherte Verbindungen. Rezepte werden in der Schweiz weiterhin auf speziellen Betäubungsmittelrezepten ausgestellt; telemedizinische Anbieter wie Evidena organisieren dabei den rechtssicheren Ablauf zwischen Ärztin oder Arzt, Patientin oder Patient und Apotheke. Ziel ist eine nahtlose, transparente Erfahrung, bei der medizinische Qualität und Patientensicherheit an erster Stelle stehen.
Cannabis-Therapie
Erfahren Sie, wie eine medizinische Cannabis-Therapie in der Schweiz abläuft – von den Voraussetzungen über die ärztliche Beurteilung bis zu Dosierung und Nachkontrollen, vollständig im Einklang mit dem Betäubungsmittelgesetz.
Info-/Vergleichsportal
Vergleichen Sie neutral aufbereitete Informationen zu Therapieoptionen, Kostenstrukturen und Abläufen und gewinnen Sie so eine fundierte Entscheidungsgrundlage für Ihre individuelle Behandlung.
Partner-Apotheken
Finden Sie Schweizer Partnerapotheken, die Erfahrung mit Cannabis-Arzneimitteln haben, nach hohen Qualitätsstandards arbeiten und digital an die telemedizinische Versorgung angebunden sind.
Allgemeine Fragen
Lesen Sie Antworten auf häufige Fragen rund um medizinisches Cannabis, rechtliche Rahmenbedingungen, Telemedizin und praktische Aspekte wie Reisen oder Autofahren.
Sicherheitsaspekte, Nebenwirkungen und Kontraindikationen
Jede Therapie mit Betäubungsmitteln erfordert eine sorgfältige Nutzen-Risiko-Abwägung. Das gilt auch für medizinisches Cannabis. Wie bei anderen Arzneimitteln können Nebenwirkungen auftreten, und nicht jede Patientin oder jeder Patient ist für eine Cannabis-Therapie geeignet. Ein strukturierter, ärztlich begleiteter Umgang reduziert Risiken und erhöht die Behandlungssicherheit.
Häufige Nebenwirkungen und deren Einordnung
Zu den häufig gemeldeten Nebenwirkungen gehören:
- Mundtrockenheit, gerötete Augen, Müdigkeit oder Schläfrigkeit
- Schwindel, Blutdruckabfall, gelegentlich Herzrasen
- Veränderte Wahrnehmung, Konzentrationsschwierigkeiten, kurzfristige Gedächtnisbeeinträchtigung
- Bei höheren THC-Dosen: Unruhe, Angstzustände oder unangenehme Rauscherlebnisse
Die Ausprägung dieser Effekte hängt stark von Dosis, Produktart, THC-Gehalt und individueller Empfindlichkeit ab. Viele Patientinnen und Patienten berichten, dass Nebenwirkungen im Verlauf der Therapie bei stabiler Dosierung abnehmen. Trotzdem ist ein vorsichtiger Einstieg mit niedrigen Dosen wichtig, ebenso wie eine klare Aufklärung zu Alltagssituationen wie Arbeiten, Führen von Fahrzeugen oder Bedienen von Maschinen. Ärztinnen und Ärzte berücksichtigen zusätzlich begleitende Erkrankungen (z. B. Herz-Kreislauf oder psychische Erkrankungen) und prüfen mögliche Interaktionen über das Cytochrom-P450-Enzymsystem mit bestehenden Medikamenten.
Abhängigkeitspotenzial, Wechselwirkungen und besondere Situationen
Auch wenn das Risiko einer Abhängigkeit bei medizinisch kontrollierter Verwendung geringer ist als bei unkontrolliertem Freizeitkonsum, bleibt das Thema relevant. Problematisch kann vor allem ein regelmässiger, hoch dosierter THC-Gebrauch ohne ärztliche Steuerung sein. Weitere Aspekte, die in der Beratung angesprochen werden:
- Wechselwirkungen mit Medikamenten, die über CYP-Enzyme abgebaut werden (z. B. gewisse Antidepressiva, Antikoagulanzien, Antiepileptika)
- Vorsicht bei psychischen Erkrankungen, insbesondere mit Risiko für Psychosen
- Zurückhaltung oder Verzicht bei bestimmten Herz-Kreislauf-Erkrankungen
- Nicht-Empfehlung während Schwangerschaft und Stillzeit aufgrund potenzieller Risiken für das Kind
In all diesen Situationen gilt: Eine individuelle ärztliche Beurteilung ist zwingend. Telemedizinische Plattformen wie Evidena ersetzen diese Risikoabwägung nicht, sondern schaffen einen Rahmen, in dem sie strukturiert und dokumentiert erfolgen kann. Dabei werden auch Alternativen zur Cannabis-Therapie sowie nicht-medikamentöse Behandlungsoptionen thematisiert. Im Zweifel ist es sinnvoll, zusätzliche Fachdisziplinen (z. B. Kardiologie, Psychiatrie, Gynäkologie) in die Entscheidungsfindung einzubeziehen.

Rolle der Apotheken: Qualität, Beratung und Versorgung
Apotheken sind ein zentraler Pfeiler der Cannabis-Therapie in der Schweiz. Sie stellen nicht nur sicher, dass verschriebene Cannabis-Arzneimittel in geprüfter Qualität zur Verfügung stehen, sondern unterstützen auch bei Fragen zu Anwendung, Dosierung und möglichen Wechselwirkungen. Gerade bei magistralen Rezepturen ist das pharmazeutische Know-how entscheidend.
Qualitätssicherung und patientennahe Betreuung
- Herstellung von Cannabis-Arzneimitteln nach GACP-, EU-GMP- und GDP-Standards
- Dokumentation und Rückverfolgbarkeit der Produkte und Chargen
- Pharmazeutische Beratung zu Anwendung, Aufbewahrung und Kombination mit anderen Medikamenten
- Unterstützung bei Fragen zu Verfügbarkeit, Lieferoptionen und – wo möglich – Abrechnung mit Versicherungen
Viele Apotheken bieten heute auch komfortable Services wie Lieferung nach Hause oder Versand am nächsten Tag an, sofern das Rezept rechtzeitig vorliegt und die gesetzlichen Vorgaben eingehalten werden. Für Patientinnen und Patienten mit eingeschränkter Mobilität oder mit starker Symptomlast ist dies ein wesentlicher Erleichterungsfaktor. Die enge Zusammenarbeit zwischen verschreibender Ärztin oder verschreibendem Arzt, telemedizinischer Plattform und Apotheke stellt sicher, dass Dosierungsanpassungen, Produktwechsel oder Fragen zur Verträglichkeit rasch und koordiniert geklärt werden können. So entsteht ein Versorgungsnetz, das sowohl medizinisch fachgerecht als auch alltagsnah ist.

Blick in die Zukunft: Forschung, Digitalisierung und Patientenperspektive
Die medizinische Anwendung von Cannabis in der Schweiz befindet sich in einer Phase der Konsolidierung und Weiterentwicklung. Rechtliche Grundlagen sind geschaffen, Versorgungsstrukturen entstehen, und Patientinnen und Patienten berichten von ganz unterschiedlichen Erfahrungen – von deutlicher Symptomlinderung bis hin zu Situationen, in denen Cannabis keine ausreichende Wirkung zeigt oder Nebenwirkungen überwiegen.
Begleitforschung und Digitalisierung als Treiber
Die vom BAG bis 2029 angelegte Datenerhebung zu Cannabis-Therapien bietet eine einmalige Chance, die Versorgung evidenzbasiert weiterzuentwickeln. Ergänzend dazu leisten systematische Übersichtsarbeiten, Meta-Analysen und nationale wie internationale Studien einen wichtigen Beitrag, um Indikationen klarer zu definieren, optimale Dosierungsstrategien herauszuarbeiten und Risikogruppen besser zu erkennen. Telemedizin und digitale Plattformen können diese Entwicklungen unterstützen, indem sie strukturierte Verlaufsdaten (z. B. Symptomskalen, Nebenwirkungsberichte) erfassen und pseudonymisiert für wissenschaftliche Fragestellungen zur Verfügung stellen, sofern Patientinnen und Patienten einwilligen. So entsteht ein Kreislauf: aus klinischer Praxis, digitaler Dokumentation, Forschung und wiederum verbesserten Versorgungsleitlinien.
Patientenerlebnis: Barrierefreiheit, Transparenz und Selbstbestimmung
Für Betroffene geht es im Alltag weniger um Paragrafen als um konkrete Fragen: Wie komme ich zu einer seriösen Beratung? Welche Therapien stehen mir offen? Wie schütze ich mich vor rechtlichen Risiken und unsicheren Produkten vom Schwarzmarkt? Moderne telemedizinische Angebote setzen hier an, indem sie barrierearme Zugänge schaffen, Abläufe transparent erklären und Patientinnen und Patienten aktiv in Entscheidungen einbeziehen. Dazu gehören klare Informationen über Nutzen und Grenzen von Cannabis-Therapien, Unterstützung bei der Abklärung von Kostenerstattung, Hinweise zu Reisen mit Cannabis-Arzneimitteln innerhalb des Schengen-Raums und der verantwortungsvolle Umgang im Strassenverkehr. So entsteht eine Versorgungslandschaft, in der medizinisches Cannabis weder stigmatisiert noch unkritisch idealisiert wird, sondern als eine von mehreren möglichen Therapieoptionen betrachtet wird – immer eingebettet in eine ganzheitliche, ärztlich begleitete Behandlung.
Häufig gestellte Fragen
Häufige Fragen zu medizinischem Cannabis und Telemedizin
Wer kann mir in der Schweiz medizinisches Cannabis verschreiben?
Seit der Gesetzesänderung 2022 kann grundsätzlich jede in der Schweiz zur Berufsausübung zugelassene Ärztin oder jeder Arzt Cannabis-Arzneimittel verschreiben, sofern eine medizinische Indikation vorliegt und die Verschreibung auf einem Betäubungsmittelrezept erfolgt. In der Praxis übernehmen häufig Ärztinnen und Ärzte mit Erfahrung in Schmerzmedizin, Neurologie, Palliativmedizin oder Psychiatrie diese Aufgabe. Telemedizinische Plattformen wie Evidena stellen den Kontakt zu entsprechend qualifizierten Fachpersonen her, ersetzen aber nicht die ärztliche Eigenverantwortung bei Diagnose und Therapieentscheidung.
Wie läuft eine telemedizinische Cannabis-Beratung typischerweise ab?
Zu Beginn steht eine strukturierte Anamnese: Beschwerden, bisherige Diagnosen, Vorerkrankungen, aktuelle Medikation und bisherige Therapieversuche werden erfasst. Darauf folgt eine Einschätzung, ob eine Cannabis-Therapie in Ihrem Fall grundsätzlich in Frage kommt und welche Alternativen bestehen. Wird eine Behandlung mit medizinischem Cannabis als sinnvoll erachtet, bespricht die Ärztin oder der Arzt mit Ihnen mögliche Präparate, eine vorsichtige Dosierungsstrategie und Sicherheitsaspekte (z. B. Fahren, Arbeit, Umgang mit Maschinen). Das Betäubungsmittelrezept wird rechtssicher ausgestellt und in der Regel direkt an eine kooperierende Apotheke übermittelt. Verlaufskontrollen erfolgen ebenfalls telemedizinisch oder – je nach Situation – in Präsenz.
Übernimmt meine Krankenkasse die Kosten für medizinisches Cannabis?
Die obligatorische Krankenpflegeversicherung vergütet Cannabis-Arzneimittel derzeit nur in ausgewählten Einzelfällen, etwa wenn andere etablierte Therapien ausgeschöpft sind und eine begründete ärztliche Stellungnahme vorliegt. Eine generelle Vergütung besteht nicht, da die Evidenzlage zur Wirksamkeit und Wirtschaftlichkeit nach Einschätzung des BAG noch unzureichend ist. Ihre behandelnde Ärztin oder Ihr behandelnder Arzt kann mit Ihnen prüfen, ob ein Gesuch auf Kostenübernahme sinnvoll ist. Auch Zusatzversicherungen können im Einzelfall Beiträge leisten. Wichtig ist eine frühzeitige Klärung, bevor längere Therapiephasen geplant werden.
Darf ich mit medizinischem Cannabis Auto fahren?
Die rechtliche Situation zum Fahren unter Einfluss von Cannabis ist komplex und befindet sich teilweise in Klärung. Grundsätzlich gilt: THC-haltige Cannabis-Arzneimittel können die Fahrfähigkeit beeinträchtigen. Auch wenn Sie das Medikament ärztlich verordnet erhalten, bleiben Sie selbst verantwortlich dafür, nur im fahrtüchtigen Zustand ein Fahrzeug zu führen. In Zweifelsfällen ist Zurückhaltung ratsam. Besprechen Sie mit Ihrer Ärztin oder Ihrem Arzt, wie sich Ihre individuelle Dosierung auf Aufmerksamkeit, Reaktionsfähigkeit und Wachheit auswirkt, und lassen Sie sich zu den aktuellen rechtlichen Vorgaben beraten.
Kann ich mit meinen Cannabis-Arzneimitteln ins Ausland reisen?
Für Reisen in den Schengen-Raum besteht die Möglichkeit, einen sogenannten „Cannabis-Reisepass“ bzw. eine ärztliche Bestätigung für Betäubungsmittel mitzuführen. Damit können Sie in der Regel eine Behandlung für bis zu 30 Tage mitführen, sofern das Zielland vergleichbare Regelungen anerkennt. Die Voraussetzungen und Verfahren sind je nach Land unterschiedlich. Klären Sie rechtzeitig vor der Reise mit Ihrer Ärztin oder Ihrem Arzt und Ihrer Apotheke, welche Dokumente erforderlich sind, und informieren Sie sich über die Regelungen im Zielland, zum Beispiel über offizielle Behördenwebseiten.
Ist Eigenanbau erlaubt, wenn ich ein ärztliches Rezept habe?
Nein. Der Eigenanbau von Cannabis ist in der Schweiz auch für Patientinnen und Patienten mit ärztlichem Rezept verboten. Der Anbau zu medizinischen Zwecken ist streng reguliert und darf nur mit Bewilligung von Swissmedic erfolgen. Die Versorgung mit Cannabis-Arzneimitteln erfolgt über Apotheken, die nach klar definierten Qualitätsstandards produzieren oder importieren. Damit soll sichergestellt werden, dass nur geprüfte und nachvollziehbar hergestellte Produkte in der Therapie verwendet werden und Risiken durch Verunreinigungen oder nicht standardisierte Wirkstoffgehalte minimiert werden.
Wie unterscheidet sich medizinisches Cannabis vom Freizeitkonsum?
Medizinisches Cannabis wird in der Schweiz unter ärztlicher Verantwortung, mit Betäubungsmittelrezept und über Apotheken eingesetzt. Qualität, Wirkstoffgehalt und Herstellung unterliegen strengen Vorgaben, und die Anwendung erfolgt mit einem klaren therapeutischen Ziel, regelmässigen Kontrollen und einer Nutzen-Risiko-Abwägung. Freizeitkonsum hingegen verfolgt kein medizinisches Ziel, unterliegt anderen rechtlichen Regelungen und ist – abgesehen von Pilotversuchen – weiterhin verboten. Auch in der Kommunikation von telemedizinischen Plattformen wie Evidena steht ausschliesslich der medizinische, rechtlich geregelte Einsatz im Vordergrund; Werbung für Freizeitkonsum findet nicht statt.
Quellen
- Deutsche Schmerzgesellschaft: Cannabis in der Schmerzbehandlung – Patienteninformation zu Einsatzgebieten, Wirksamkeit und Grenzen von Cannabis in der Schmerztherapie.
- Bundesamt für Gesundheit BAG: Medizinischer Cannabis – Informationen zum rechtlichen Rahmen und zur Anwendung von medizinischem Cannabis in der Schweiz.
- Bundesamt für Gesundheit BAG – Offizielle Gesundheitsinformationen und rechtliche Grundlagen zu Betäubungsmitteln und medizinischen Therapien.