Digitale Medizin und Cannabis-Therapie in der Schweiz: Rechtssicher, telemedizinisch, vernetzt
Die medizinische Anwendung von Cannabis entwickelt sich in der Schweiz rasant – insbesondere durch digitale Gesundheitslösungen und Telemedizin. Evidena Care bündelt Informationen, digitale Prozesse und die Anbindung an Ärzt:innen sowie Apotheken auf einer Plattform und macht so den Zugang transparenter und sicherer. - Verständlicher Überblick: Rechtlicher Rahmen, Indikationen und Grenzen der Cannabis-Therapie in der Schweiz - Digitale Abläufe: Wie Telemedizin, E-Rezept und Apothekenanbindung zusammenwirken - Mehr Orientierung: Wie Sie strukturierter einschätzen können, ob eine Cannabis-Therapie für Sie in Frage kommt
Digitale Medizin in der Schweiz: Einordnung und aktuelle Entwicklungen
Die Digitalisierung der Medizin verändert die Versorgung in der Schweiz tiefgreifend. Elektronische Patientendossiers, Telemedizin, digitale Terminplanung und automatisierte Schnittstellen zu Apotheken sind längst keine Zukunftsvision mehr, sondern gelebte Realität. Besonders sichtbar wird dieser Wandel in Bereichen, in denen Patient:innen langfristige und spezialisierte Betreuung benötigen – zum Beispiel bei der Therapie mit medizinischem Cannabis. Digitale Plattformen ermöglichen es, komplexe Informations- und Behandlungsprozesse zu standardisieren, transparenter zu machen und geografische Hürden zu reduzieren. Die medizinische Expertise bleibt dabei klar bei den behandelnden Ärztinnen und Ärzten; Digitalisierung schafft vor allem Struktur, Effizienz und bessere Nachvollziehbarkeit.
Gleichzeitig steigen auch die Anforderungen an Datenschutz, Informationsqualität und rechtliche Compliance. Patient:innen erwarten eine Versorgung, die sowohl modern und bequem als auch rechtssicher und medizinisch fundiert ist. Angebote wie Evidena Care positionieren sich genau an dieser Schnittstelle: Sie verbinden telemedizinische Betreuung, digitale Dokumentation und Apothekenanbindung zu einem durchgängigen, aber sachlich-nüchternen Therapiepfad. Dies ist besonders relevant, weil die medizinische Anwendung von Cannabis in der Öffentlichkeit häufig emotional oder kontrovers diskutiert wird – fundierte Information und klare Prozesse gewinnen dadurch zusätzlich an Bedeutung.
Rechtlicher Rahmen: Medizinisches Cannabis in der Schweiz seit 2022
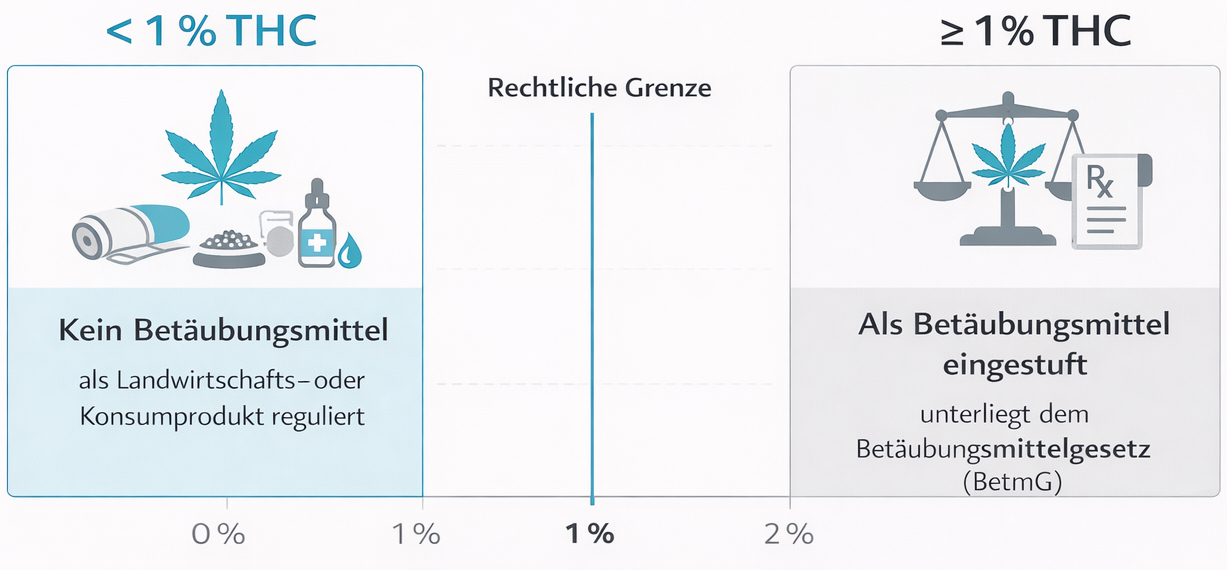
Seit dem 1. August 2022 ist das Verbot von Cannabis zu medizinischen Zwecken in der Schweiz aufgehoben. Ärztinnen und Ärzte dürfen seither Cannabisarzneimittel ohne vorgängige Ausnahmebewilligung des Bundesamtes für Gesundheit (BAG) verschreiben. Diese Neuregelung ist ein zentraler Meilenstein für Patient:innen mit chronischen Beschwerden, da sie den Zugang zu einer potenziellen ergänzenden Therapieoption vereinfacht. Gleichzeitig unterliegen Anbau, Verarbeitung, Herstellung und Handel von medizinischem Cannabis strengen Bewilligungs- und Kontrollsystemen von Swissmedic – vergleichbar mit anderen Betäubungsmitteln wie Morphin oder Fentanyl. Das Ziel ist ein klar reguliertes Umfeld mit definierten Qualitätsstandards und Rückverfolgbarkeit.
Wichtig ist dabei die Differenzierung: Die Lockerung gilt ausschliesslich für die medizinische Anwendung. Für den nicht-medizinischen Konsum bleibt Cannabis ausserhalb von Pilotversuchen weiterhin verboten. Für Patient:innen bedeutet dies, dass medizinisches Cannabis nur mit ärztlichem Rezept und über Apotheken erhältlich ist. Zudem sind Ärzt:innen während der ersten beiden Behandlungsjahre verpflichtet, bestimmte Therapiedaten an das BAG zu melden. Diese Datenerhebung – zeitlich bis 2029 begrenzt – soll helfen, Wirksamkeit, Sicherheit und Verschreibungsmuster besser zu verstehen und bildet eine Grundlage für künftige gesundheitspolitische Entscheidungen, zum Beispiel zur Vergütung durch die obligatorische Krankenpflegeversicherung.
Medizinische Einsatzgebiete und Grenzen der Cannabis-Therapie
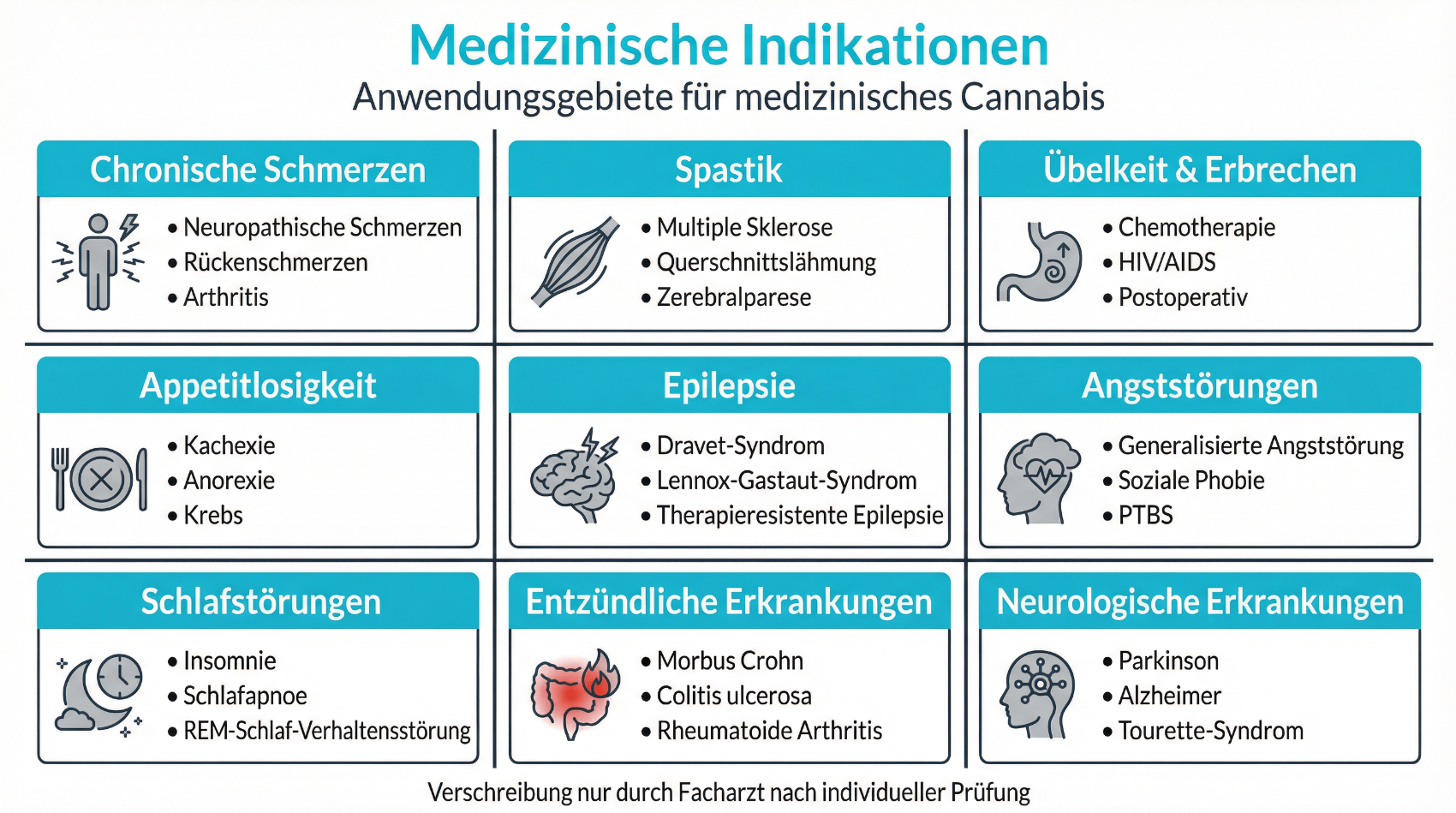
Gemäss Bundesamt für Gesundheit kommen Cannabisarzneimittel vor allem bei bestimmten, meist chronischen Beschwerden zum Einsatz, wenn etablierte Behandlungen nicht ausreichend wirken oder schlecht vertragen werden. Dazu zählen insbesondere anhaltende Schmerzen, spastische Zustände und therapieresistente Symptome im Rahmen schwerer Erkrankungen. Wichtig ist: Die Evidenzlage ist je nach Indikation unterschiedlich stark, und nicht jede Patientin bzw. jeder Patient profitiert im gleichen Ausmass. Eine sorgfältige Nutzen-Risiko-Abwägung durch die behandelnde Ärztin oder den behandelnden Arzt ist daher unerlässlich.
- Chronische Schmerzzustände (z. B. neuropathische Schmerzen, tumorbedingte Schmerzen)
- Spastik und Muskelkrämpfe, insbesondere bei Multipler Sklerose oder anderen neurologischen Erkrankungen
- Übelkeit und Appetitverlust im Rahmen einer Chemotherapie
- Weitere Beschwerden, bei denen konventionelle Therapien unzureichend wirken (Off-Label-Anwendungen nach ärztlicher Beurteilung)
Diese Aufzählung zeigt typische Einsatzfelder, ersetzt aber keine individuelle ärztliche Diagnostik. Der Einsatz von Cannabisarzneimitteln erfolgt immer im Kontext einer Gesamttherapie und ist meist ergänzend zu anderen Massnahmen gedacht. Gerade bei chronischen Schmerzen oder spastischen Beschwerden kann medizinisches Cannabis helfen, die Symptomlast zu reduzieren und alltägliche Funktionen zu unterstützen. Gleichzeitig müssen mögliche Nebenwirkungen wie Müdigkeit, Schwindel, Mundtrockenheit oder kognitive Beeinträchtigungen sorgfältig beobachtet werden. Aus ärztlicher Sicht ist deshalb ein strukturierter Therapiebeginn mit vorsichtiger Dosistitration und regelmässigen Kontrollen entscheidend, um einen verantwortungsvollen, sicheren Umgang zu gewährleisten.
THC, CBD und weitere Inhaltsstoffe: Wie medizinisches Cannabis wirkt
Die Cannabispflanze enthält eine Vielzahl bioaktiver Substanzen, unter anderem Cannabinoide (z. B. THC, CBD) sowie Terpene und Flavonoide. Für die medizinische Anwendung stehen vor allem zwei Cannabinoide im Vordergrund: Tetrahydrocannabinol (THC) und Cannabidiol (CBD). THC ist der hauptsächliche psychoaktive Wirkstoff und kann schmerzlindernde, muskelentspannende und appetitanregende Effekte entfalten, ist aber auch für Rauschzustände und mögliche unerwünschte psychische Wirkungen verantwortlich. CBD wirkt nicht berauschend, wird in der Medizin unter anderem aufgrund seiner möglichen entzündungsmodulierenden und angstlösenden Eigenschaften diskutiert und kann das Wirkungsspektrum von THC beeinflussen.
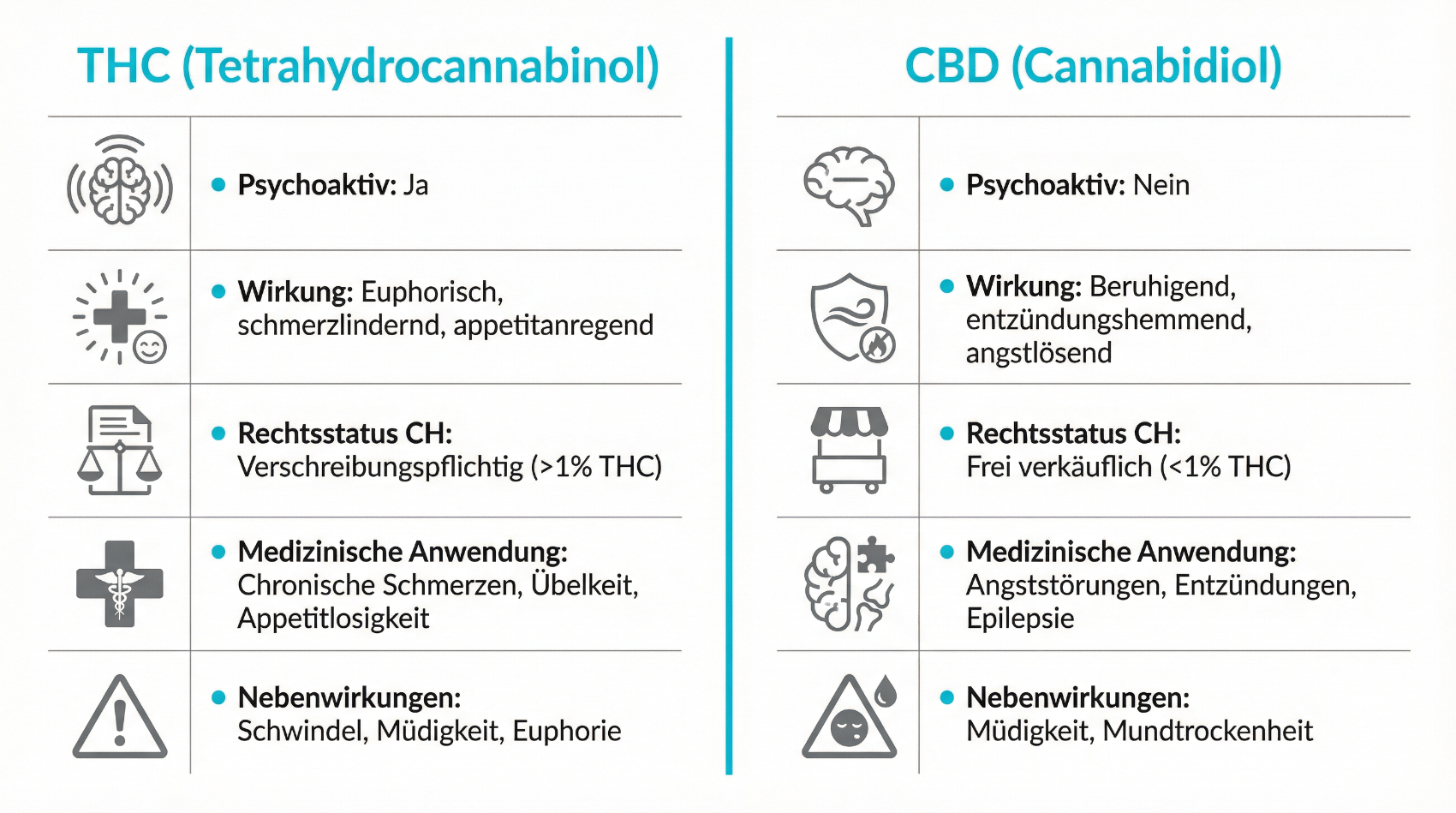
Im Körper greifen Cannabinoide vor allem am sogenannten Endocannabinoid-System an. Dieses System besteht aus Rezeptoren (CB1, CB2), körpereigenen Botenstoffen und Enzymen und ist an zahlreichen physiologischen Prozessen beteiligt – etwa an der Schmerzwahrnehmung, am Schlaf-Wach-Rhythmus, an Entzündungsprozessen und an Emotionen. Medizinische Cannabispräparate nutzen diesen Mechanismus, indem sie exogene Cannabinoide bereitstellen, die an den Rezeptoren andocken und deren Aktivität modulieren. Je nach Präparat, THC-/CBD-Verhältnis, Dosierung und individueller Situation können sich die Effekte deutlich unterscheiden. Deshalb setzen verantwortungsvolle Therapiekonzepte auf eine personalisierte Auswahl von Präparat und Dosis, begleitet von medizinischer Beobachtung.

Darreichungsformen und Einnahmewege: Welche Optionen bestehen?
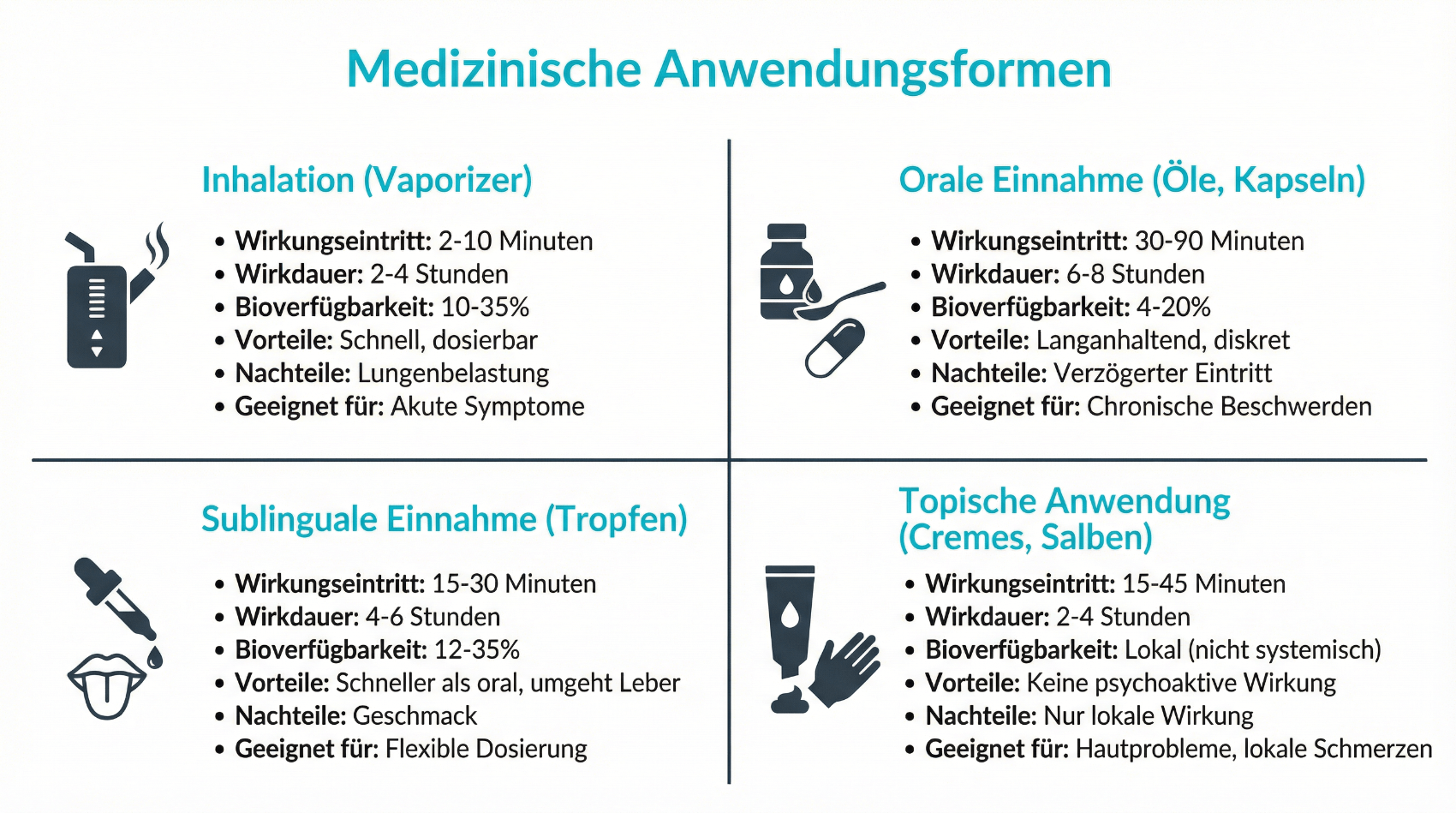
In der Schweiz stehen verschiedene Formen von Cannabisarzneimitteln zur Verfügung, die sich in Wirkstoffgehalt, Wirkeintritt und Wirkungsdauer unterscheiden. Die Wahl des geeigneten Produkts hängt von der Indikation, den individuellen Bedürfnissen, dem bisherigen Therapieerfolg und den Präferenzen der Patientin bzw. des Patienten ab. Grundsätzlich gilt: Inhalative und orale Einnahmewege sind am verbreitetsten, wobei medizinisch häufig nicht das Rauchen, sondern die Verwendung von Verdampfern (Vaporizern) sowie Ölen oder Kapseln empfohlen wird.
- Cannabisblüten zur Inhalation (z. B. mittels Vaporizer)
- Cannabisöle oder -tropfen für die orale Einnahme
- Kapseln, Sprays oder standardisierte Extrakte
Jede dieser Formen bringt spezifische Vor- und Nachteile mit sich. Inhalierte Produkte wirken in der Regel rascher, eignen sich daher für Situationen, in denen eine relativ schnelle Wirkung gewünscht ist, haben aber oftmals eine kürzere Wirkdauer. Orale Präparate setzen langsamer ein, können dafür eine gleichmässigere und längere Wirkung entfalten. Ärztinnen und Ärzte berücksichtigen bei der Wahl zudem Faktoren wie Lungenfunktion, Medikamenteninteraktionen und die Fähigkeit der Patient:innen, eine bestimmte Anwendungsform korrekt und regelmässig anzuwenden. Unabhängig von der Darreichungsform stehen eine verlässliche Dosierbarkeit und die Einhaltung pharmazeutischer Qualitätsstandards im Vordergrund.
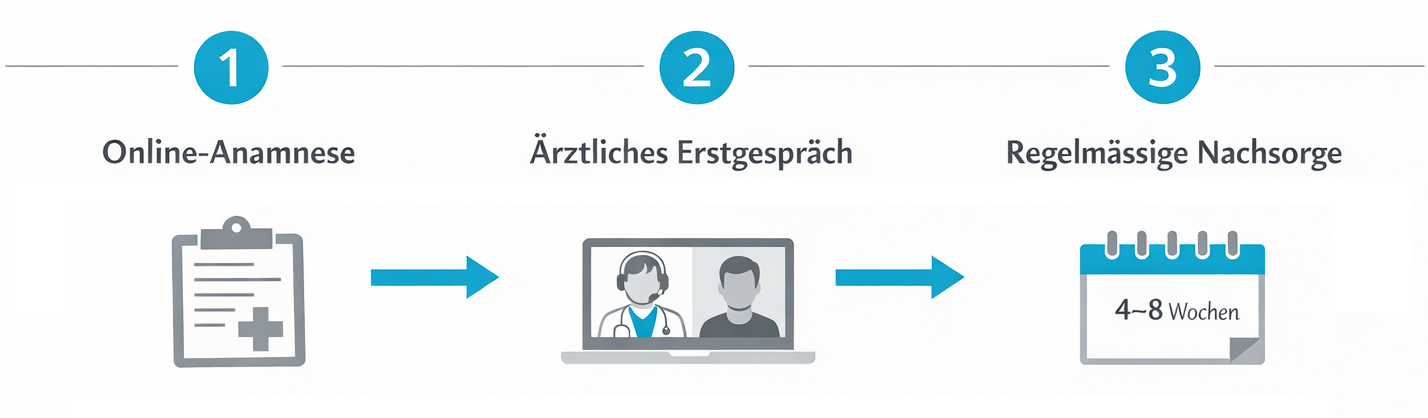
Telemedizinische Prozesse: Wie digitale Cannabis-Therapie ablaufen kann
Telemedizin eröffnet im Kontext der Cannabis-Therapie neue Möglichkeiten für eine strukturierte, ortsunabhängige Versorgung. Viele Patient:innen mit chronischen Beschwerden sind in ihrer Mobilität eingeschränkt oder wohnen in Regionen mit begrenztem Zugang zu spezialisierten Fachpersonen. Digitale Angebote ermöglichen es, grosse Teile des Therapieprozesses online abzubilden – vom ersten Screening über das ärztliche Erstgespräch bis zur regelmässigen Verlaufskontrolle.
- Online-Erfassung der Krankengeschichte (medizinisches Screening)
- Videokonsultation mit einer Ärztin oder einem Arzt mit Erfahrung in Cannabis-Therapie
- Digital dokumentierter Therapieplan mit definierten Kontrollterminen
- Sichere elektronische Übermittlung von Rezepten an Apotheken
- Regelmässige telemedizinische Nachsorge zur Anpassung von Dosis und Präparat
Diese Prozessschritte lassen sich in einer digitalen Plattform so abbilden, dass Patient:innen jederzeit den Überblick behalten: Welche Dokumente liegen vor? Welche Termine stehen an? Welche Dosierung ist aktuell vorgesehen? Telemedizin ersetzt dabei nicht die ärztliche Verantwortung, sondern unterstützt eine strukturierte Zusammenarbeit. Durch wiederkehrende Video-Folgegespräche können Wirkung, Alltagstauglichkeit und Nebenwirkungen regelmässig überprüft werden, ohne dass für jede Anpassung ein physischer Praxisbesuch nötig ist. Datenschutzkonforme Videosprechstunden, verschlüsselte Übertragung von Dokumenten und klare Einwilligungsprozesse sind dabei zentrale Voraussetzungen.
Cannabis-Therapie
Erfahren Sie, wie eine ärztlich begleitete Cannabis-Therapie in der Schweiz heute abläuft – von der ersten telemedizinischen Einschätzung bis zur strukturierten Verlaufskontrolle.
Info-/Vergleichsportal
Nutzen Sie das Evidena Info- und Vergleichsportal, um seriöse Informationen zu Angeboten, Indikationen und digitalen Services rund um medizinisches Cannabis zu erhalten.
Partner-Apotheken
Verschaffen Sie sich einen Überblick über Schweizer Apotheken, die Cannabisarzneimittel führen und an telemedizinische Prozesse angebunden sind.
Allgemeine Fragen
Antworten auf häufige Fragen zu rechtlichen Rahmenbedingungen, Kosten, Sicherheit und digitalen Abläufen einer Cannabis-Therapie in der Schweiz.
Dosierung, Titration und Verlaufskontrolle: Warum ein vorsichtiges Vorgehen wichtig ist
Einer der zentralen Unterschiede zwischen einer medizinisch begleiteten Cannabis-Therapie und einer unkontrollierten Selbstmedikation liegt im strukturierten Umgang mit Dosierung und Verlaufskontrolle. Ärztinnen und Ärzte beginnen in der Regel mit niedrigen Dosen und steigern diese schrittweise („Start low, go slow“), bis ein individuell sinnvolles Verhältnis von Wirkung und Verträglichkeit erreicht ist. Dieser Prozess wird als Titration bezeichnet und kann einige Wochen in Anspruch nehmen.
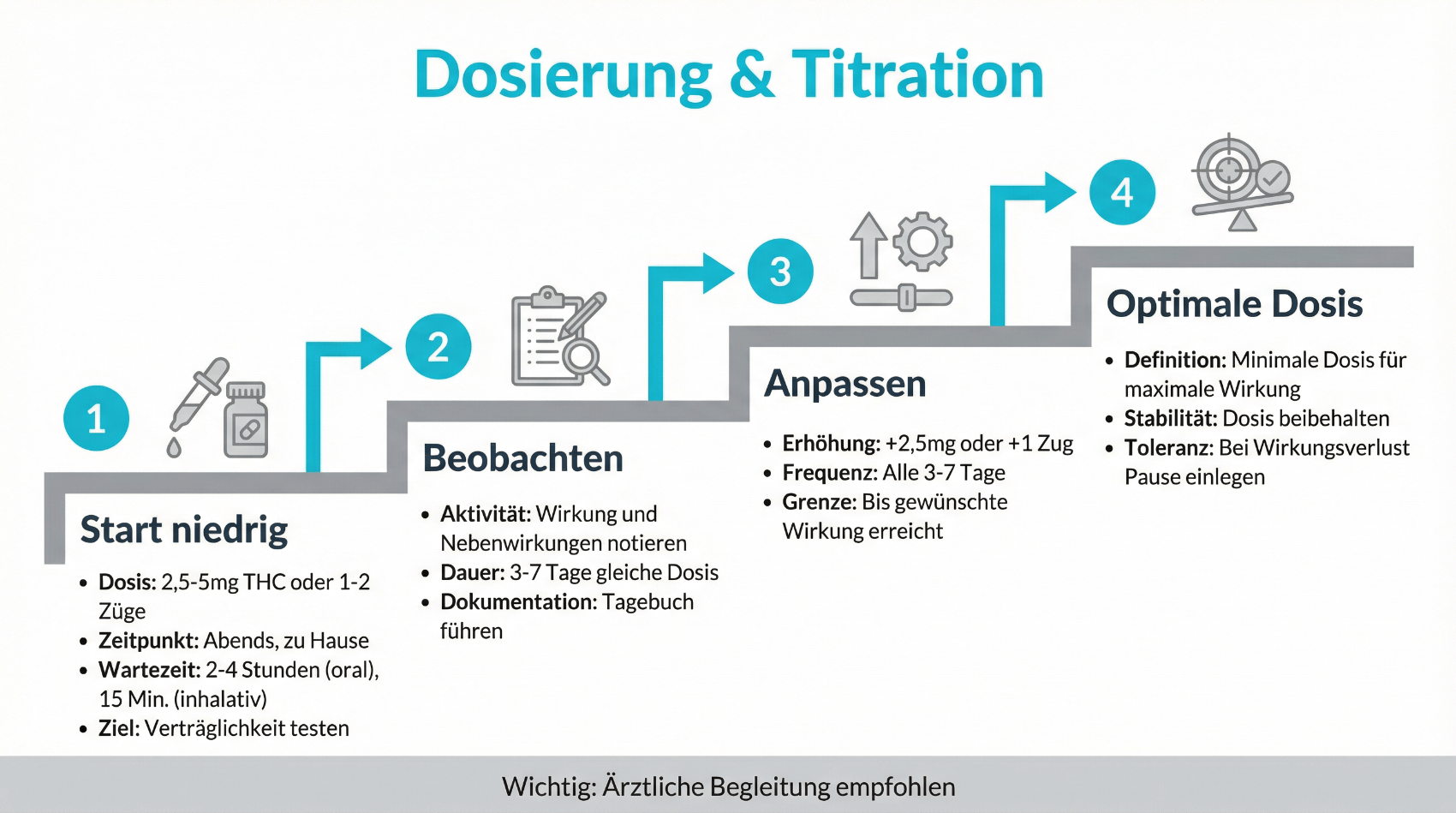
Digitale Tagebücher oder Fragebögen zur Erfassung von Schmerzintensität, Schlafqualität oder Spastik können dabei unterstützen, Veränderungen objektiver zu dokumentieren. In telemedizinischen Folgegesprächen werden diese Informationen gemeinsam besprochen und dienen als Grundlage für weitere Anpassungen. Auf diese Weise lässt sich besser einschätzen, welche Dosis tatsächlich hilfreich ist und ab welchem Punkt Nebenwirkungen überwiegen. Gerade bei THC-haltigen Präparaten ist diese kontrollierte Herangehensweise wichtig, um unerwünschte psychische Effekte, Kreislaufprobleme oder Beeinträchtigungen der Aufmerksamkeit zu minimieren.
Apothekenanbindung und Versorgungssicherheit
Apotheken übernehmen in der Cannabis-Therapie eine doppelte Rolle: Einerseits stellen sie magistrale Rezepturen her oder geben zugelassene Cannabisarzneimittel ab, andererseits sind sie ein wichtiger Beratungspartner zu Fragen der Anwendung, Lagerung und möglichen Wechselwirkungen. Durch digitale Schnittstellen können Rezepte heute direkt und sicher aus der Arztpraxis beziehungsweise aus der Telemedizin-Plattform an Partnerapotheken übermittelt werden. Dies reduziert Medienbrüche, erleichtert die Bearbeitung und verringert das Risiko von Übertragungsfehlern. Für Patient:innen wird der Prozess dadurch transparenter: Sie wissen, wann das Rezept eingetroffen ist, welche Präparate lieferbar sind und wie die Abholung oder – wo möglich – eine Lieferung nach Hause organisiert wird. Gleichzeitig bleiben Qualitätssicherung und gesetzliche Dokumentationspflichten gewahrt, da Apotheken streng regulierten Herstellungs- und Distributionsstandards unterliegen.
Datenschutz, Vertrauen und Patientenerlebnis in der digitalen Cannabis-Therapie
Gerade bei sensiblen Gesundheitsdaten ist das Vertrauen in digitale Plattformen entscheidend. Informationen zur medizinischen Anwendung von Cannabis zählen aufgrund der rechtlichen und gesellschaftlichen Rahmenbedingungen in besonderem Mass dazu. Digitale Lösungen müssen deshalb nicht nur funktional, sondern vor allem datenschutzkonform sein. Dazu gehören verschlüsselte Datenübertragungen, klare Rollen- und Berechtigungskonzepte, transparente Einwilligungserklärungen sowie die Möglichkeit für Patient:innen, Einblicke in ihre gespeicherten Informationen zu erhalten.
Ein gutes Patientenerlebnis bedeutet hierbei nicht „Werbung“ für eine bestimmte Therapie, sondern nachvollziehbare Abläufe, erreichbare Ansprechpersonen und verständlich aufbereitete Informationen. Telemedizinische Angebote wie Evidena Care legen deshalb Wert auf eine sachliche, neutrale Kommunikation: Sie stellen die Optionen dar, erklären rechtliche Rahmenbedingungen und unterstützen bei der Orientierung, ohne Heilversprechen zu geben. So können Patient:innen informierte Entscheidungen treffen – gemeinsam mit der behandelnden Ärztin oder dem behandelnden Arzt und im Einklang mit den eigenen gesundheitlichen Zielen.

Ausblick: Die Zukunft der digitalen Cannabis-Therapie in der Schweiz
Mit der gesetzlichen Öffnung von 2022 ist ein wichtiger Schritt getan, doch die Entwicklung steht erst am Anfang. Bis mindestens 2029 werden systematisch Daten zur ärztlichen Anwendung von Cannabisarzneimitteln erhoben, um Wirksamkeit, Sicherheit und Wirtschaftlichkeit besser beurteilen zu können. Diese Erkenntnisse werden voraussichtlich Einfluss darauf haben, für welche Indikationen und unter welchen Bedingungen die obligatorische Krankenpflegeversicherung künftig Kosten übernimmt. Parallel dazu professionalisieren sich die Strukturen rund um die Therapie: Fortbildungen für Ärzt:innen und Apotheker:innen, spezialisierte Netzwerke, Patientenorganisationen und neutrale Informationsportale tragen dazu bei, Vorurteile abzubauen und einen differenzierten Umgang mit dem Thema zu fördern.
Digital Health wird diese Entwicklung weiter prägen. Je besser telemedizinische Prozesse, elektronische Dossiers, Vergleichsportale und Apothekenanbindungen ineinandergreifen, desto einfacher wird es für Patient:innen, sich im System zurechtzufinden. Für die Zukunft ist zu erwarten, dass Cannabis-Therapie zunehmend als ein Baustein in integrierten Versorgungspfaden verstanden wird – eingebettet in multidisziplinäre Behandlungskonzepte, transparent reguliert und begleitet von kontinuierlicher wissenschaftlicher Evaluation. Evidena Care versteht sich in diesem Kontext als Plattform, die diese Entwicklung abbildet, strukturiert und für Patient:innen zugänglich macht, ohne selbst in die ärztliche Entscheidungshoheit einzugreifen.
Häufig gestellte Fragen
Häufige Fragen zur digitalen Cannabis-Therapie in der Schweiz
Wer entscheidet, ob eine Cannabis-Therapie für mich in Frage kommt?
Ob eine Behandlung mit medizinischem Cannabis sinnvoll ist, entscheidet immer eine Ärztin oder ein Arzt nach sorgfältiger medizinischer Beurteilung. Berücksichtigt werden dabei Ihre Diagnose, bisherige Therapieversuche, bestehende Medikamente und mögliche Kontraindikationen. Digitale Plattformen wie Evidena Care unterstützen den Informations- und Prozessrahmen, treffen jedoch selbst keine Therapieentscheidungen.
Kann ich eine Cannabis-Therapie vollständig online beginnen?
Viele Schritte können telemedizinisch erfolgen: Erfassung der Krankengeschichte, Videokonsultationen, Besprechung des Therapieplans und Verlaufskontrollen. Ob das gesamte Vorgehen, einschliesslich Erstbeurteilung, online möglich ist, hängt von der ärztlichen Einschätzung, der Art der Beschwerden und rechtlichen bzw. kantonalen Vorgaben ab. In einigen Fällen kann ein ergänzender physischer Untersuchungstermin sinnvoll oder notwendig sein.
Werden die Kosten für medizinisches Cannabis von der Krankenkasse übernommen?
Gemäss BAG werden Cannabisarzneimittel derzeit nur in Ausnahmefällen von der obligatorischen Krankenpflegeversicherung vergütet. Die Kostenübernahme hängt von individuellen Faktoren, der Indikation und der Versicherungspolice ab. Es lohnt sich, die Situation frühzeitig mit der behandelnden Ärztin bzw. dem behandelnden Arzt zu besprechen und gegebenenfalls eine Kostengutsprache zu prüfen. Telemedizinische Plattformen können bei der strukturierten Dokumentation unterstützen, ersetzen aber keine Entscheidung der Versicherer.
Wie sicher sind meine Daten bei einer digitalen Cannabis-Therapie?
Seriöse Telemedizin-Angebote in der Schweiz unterliegen strengen Datenschutzanforderungen. Dazu zählen verschlüsselte Datenübertragung, Speicherung auf gesicherten Systemen, klare Zugriffsbeschränkungen und transparente Einwilligungsprozesse. Evidena Care legt besonderen Wert darauf, dass sensible Informationen zur Cannabis-Therapie genauso geschützt werden wie andere medizinische Daten und nur den berechtigten Gesundheitsfachpersonen zugänglich sind.
Welche Risiken und Nebenwirkungen muss ich bei medizinischem Cannabis beachten?
Wie jedes wirksame Arzneimittel kann auch medizinisches Cannabis unerwünschte Wirkungen haben. Dazu gehören unter anderem Müdigkeit, Schwindel, Mundtrockenheit, Herzfrequenz- und Blutdruckveränderungen sowie, insbesondere bei THC, mögliche Beeinträchtigungen von Konzentration und Reaktionsvermögen. Selten können Unruhe oder psychische Symptome auftreten. Eine sorgfältige Dosistitration und regelmässige ärztliche Kontrollen sind deshalb wesentlich, um Risiken zu minimieren und Warnzeichen früh zu erkennen.
Darf ich unter einer Cannabis-Therapie Auto fahren?
Die rechtlichen Rahmenbedingungen zum Autofahren unter Cannabis-Medikation sind komplex und befinden sich teilweise in Entwicklung. Unabhängig von der Rechtslage gilt: Fühlen Sie sich durch die Medikation in Wahrnehmung, Reaktionsfähigkeit oder Aufmerksamkeit beeinträchtigt, sollten Sie kein Fahrzeug führen. Besprechen Sie Ihre individuelle Situation unbedingt mit Ihrer Ärztin oder Ihrem Arzt und informieren Sie sich über die aktuellen gesetzlichen Bestimmungen.
Kann ich medizinisches Cannabis selbst anbauen, wenn ich ein Rezept habe?
Nein. Der Eigenanbau von Cannabis zu medizinischen Zwecken ist in der Schweiz für Patient:innen trotz ärztlichem Rezept nicht erlaubt. Der Anbau und die Herstellung von Cannabisarzneimitteln unterliegen dem Bewilligungs- und Kontrollsystem von Swissmedic. Die Abgabe an Patient:innen erfolgt ausschliesslich über Apotheken, die entsprechende Qualitäts- und Sicherheitsanforderungen erfüllen.
Quellen
- Deutsche Schmerzgesellschaft: Cannabis in der Schmerzbehandlung – Patienteninformation zu Einsatzgebieten, Wirksamkeit und Grenzen von Cannabis in der Schmerztherapie.
- Bundesamt für Gesundheit BAG: Medizinischer Cannabis – Informationen zum rechtlichen Rahmen und zur Anwendung von medizinischem Cannabis in der Schweiz.
- Bundesamt für Gesundheit BAG – Offizielle Gesundheitsinformationen und rechtliche Grundlagen zu Betäubungsmitteln und medizinischen Therapien.