Medizinisches Cannabis in der Schweiz: Wirkung, Sicherheit und digitale Therapieanbindung
Medizinisches Cannabis gewinnt in der Schweiz als ergänzende Therapie bei chronischen Schmerzen, neurologischen Erkrankungen und Schlafstörungen an Bedeutung. Gleichzeitig stellen sich viele Fragen zu Wirksamkeit, Sicherheit, rechtlichem Rahmen – und zum digitalen Zugang via Telemedizin. - Verständliche Einordnung von THC, CBD und Endocannabinoid-System - Konkrete Hinweise zur sicheren Anwendung und Dosierung (Start low, go slow) - Überblick, wie Sie in der Schweiz rechtssicher und digital Zugang zur Cannabis-Therapie erhalten
1. Historischer Kontext und aktuelle Bedeutung der Cannabismedizin
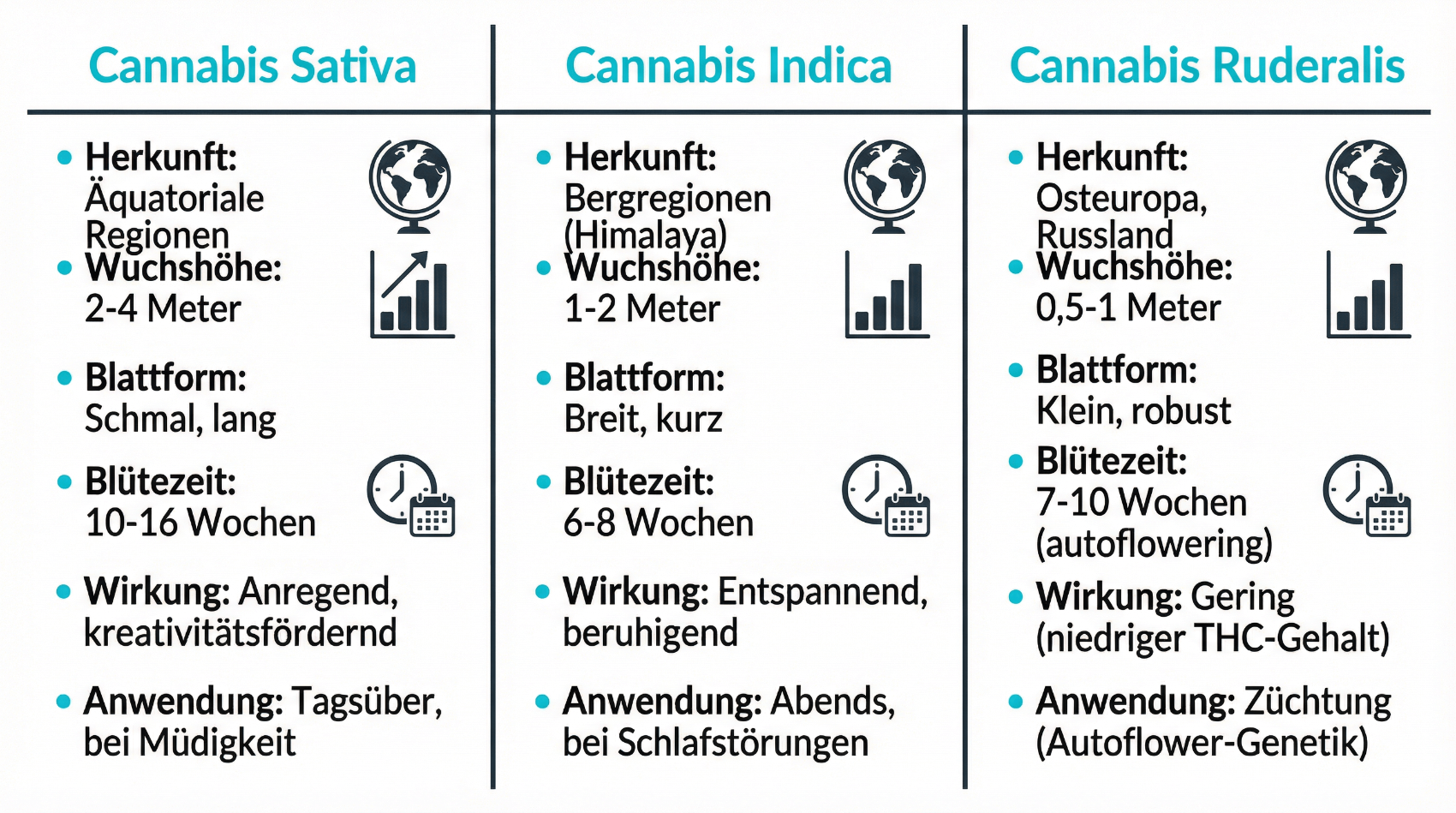
Cannabis sativa gehört zu den ältesten Kulturpflanzen der Menschheit. Über Jahrhunderte wurde Hanf nicht nur als Rohstoff für Seile, Textilien und Papier genutzt, sondern auch als Heilpflanze zur Linderung von Schmerzen, Krämpfen und Schlafstörungen eingesetzt. Erst im 20. Jahrhundert geriet Cannabis im Zuge internationaler Drogenpolitik zunehmend in Verruf, wurde kriminalisiert und aus vielen Arzneibüchern gestrichen. Damit gingen auch traditionelle medizinische Anwendungen weitgehend verloren.
Mit der Entdeckung des Endocannabinoid-Systems (ECS) ab den 1990er-Jahren begann eine wissenschaftliche Neubewertung. Forschende konnten zeigen, dass der menschliche Körper selbst Cannabinoid-ähnliche Botenstoffe bildet und über spezifische Rezeptoren verfügt, an denen pflanzliche Cannabinoide wie THC und CBD andocken. Parallel dazu stieg weltweit das Interesse an evidenzbasierten medizinischen Anwendungen der Pflanze. In der Schweiz wurden zunächst nur einzelne Fertigarzneimittel zugelassen, später folgten streng regulierte magistrale Cannabisrezepturen. Seit 2022 ist der Zugang zu THC-haltigen Arzneimitteln mit ≥1 % THC erleichtert: Ärztinnen und Ärzte dürfen diese ohne Ausnahmebewilligung verschreiben, sofern die gesetzlichen Vorgaben eingehalten werden.
Medizinisches Cannabis ist heute kein Randphänomen mehr, sondern eine relevante Option insbesondere bei chronischen und schwer behandelbaren Beschwerden. Gleichzeitig bestehen viele Unsicherheiten bei Patientinnen und Patienten – etwa zur Unterscheidung zwischen Freizeitkonsum und Therapie, zur rechtlichen Situation, zu Nebenwirkungen oder zur Frage, wie man überhaupt seriös Zugang erhält. Genau hier setzt Evidena Care mit einem digitalen, strukturierten und rechtssicheren Informations- und Versorgungsansatz an.
2. THC, CBD und das Endocannabinoid-System: Wie medizinisches Cannabis wirkt
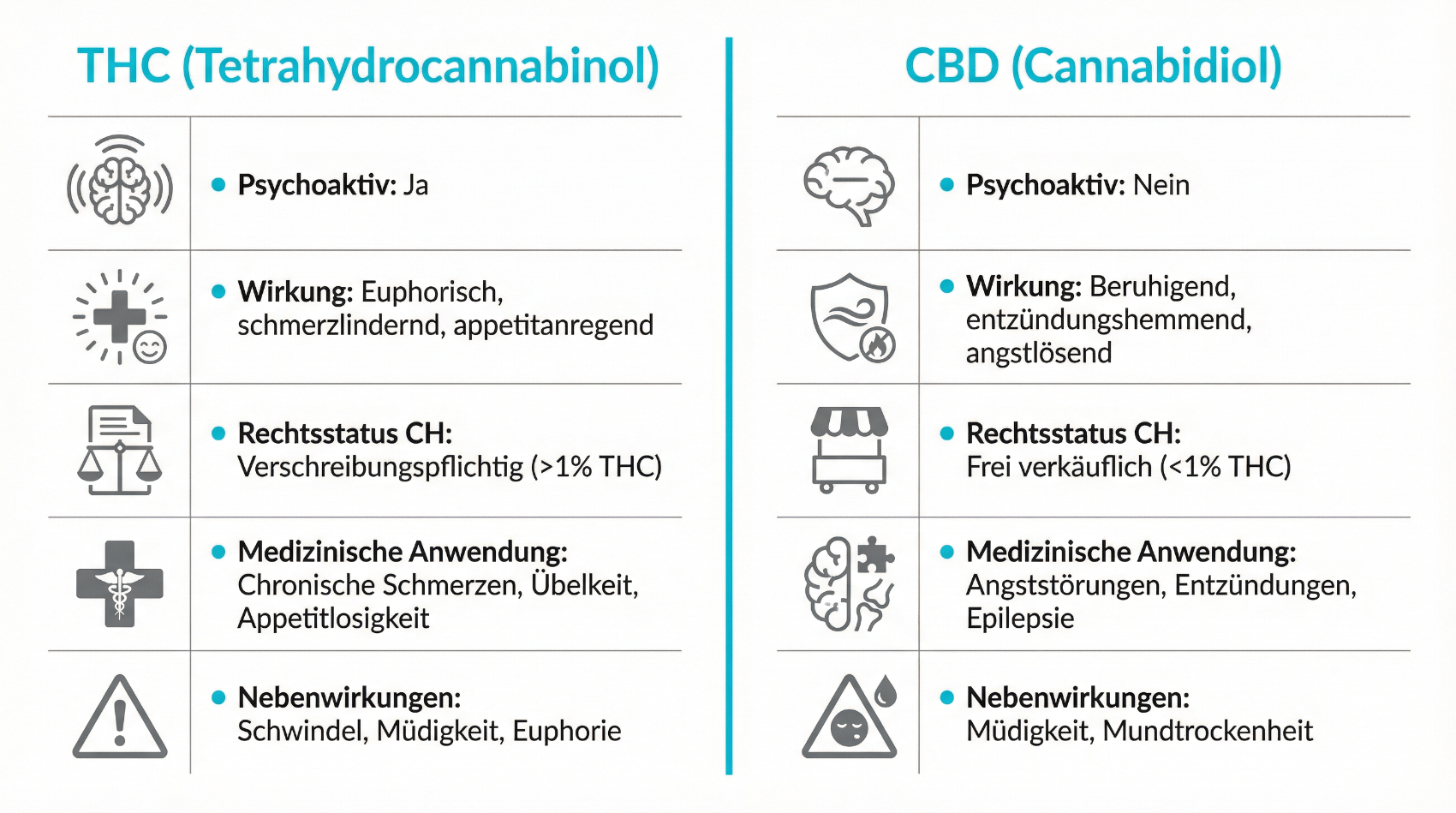
Das therapeutische Potenzial von Cannabis beruht vor allem auf zwei Hauptwirkstoffen: Delta-9-Tetrahydrocannabinol (THC) und Cannabidiol (CBD). Beide gehören zur Gruppe der Phytocannabinoide, unterscheiden sich aber deutlich in ihren Effekten. Während THC für die psychoaktiven (berauschenden) Wirkungen verantwortlich ist, wirkt CBD nicht berauschend, kann aber Schmerz, Entzündung und Krampftätigkeit beeinflussen.
2.1 THC – analgetisch, muskelrelaxierend, aber psychoaktiv
THC bindet vor allem an CB1-Rezeptoren im zentralen Nervensystem und an CB2-Rezeptoren auf Zellen des Immunsystems. Dadurch beeinflusst es unter anderem Schmerzleitung, Muskelspannung, Übelkeit, Appetit und Stimmung. Für die medizinische Anwendung sind insbesondere folgende Effekte relevant:
- Analgetische Wirkung (Schmerzlinderung)
- Antiemetische Wirkung (Verringerung von Übelkeit und Erbrechen)
- Muskelrelaxation (Linderung von Spastik)
- Appetitsteigerung
- Förderung von Schlaf und Entspannung
Diese Wirkungen entstehen über eine Modulation neuronaler Netzwerke und entzündlicher Signalwege. Gleichzeitig erklärt dieselbe Wirkweise auch typische unerwünschte Effekte wie Schwindel, Müdigkeit, veränderte Wahrnehmung oder Herzfrequenzanstieg. In der medizinischen Praxis wird daher mit niedrigen Dosen begonnen und schrittweise gesteigert, um einen möglichst stabilen therapeutischen Nutzen bei gut tolerierbaren Nebenwirkungen zu erreichen. Anders als beim Freizeitkonsum werden bei der Therapie klar definierte Dosisbereiche verwendet, die deutlich unter den THC-Mengen liegen, die manche Konsumprodukte enthalten.
2.2 CBD – entzündungshemmend und krampflösend ohne Rausch
CBD hat ein breites pharmakologisches Profil. Es bindet nur schwach an klassische CB1/CB2-Rezeptoren, beeinflusst aber diverse andere Zielstrukturen wie Serotoninrezeptoren (z.B. 5-HT1A), GPR55, TRP-Kanäle und PPAR-Rezeptoren. Daraus ergeben sich mehrere potenziell therapeutisch relevante Effekte:
- Entzündungshemmende und antioxidative Wirkung
- Antikonvulsive Wirkung (Krampflinderung)
- Modulation von Angst und Stress
- Mögliche Förderung der Schlafqualität
- Neuroprotektive Effekte in experimentellen Modellen
In der klinischen Praxis ist CBD vor allem bei bestimmten Epilepsiesyndromen (z.B. Dravet- oder Lennox-Gastaut-Syndrom) etabliert. Darüber hinaus wird CBD zunehmend als ergänzende Option bei chronischen Schmerzen, entzündlich-rheumatischen Erkrankungen und Schlafstörungen diskutiert. Wichtig ist die klare Abgrenzung zu frei verkäuflichen CBD-Produkten: Medizinische CBD-Präparate unterliegen strengen Qualitätsanforderungen, haben definierte Konzentrationen und werden von Ärztinnen und Ärzten dosiert. Nahrungsergänzungs- oder Lifestyle-Produkte mit CBD erfüllen diese Standards oft nicht und sind nicht mit einer ärztlich begleiteten Therapie gleichzusetzen.
2.3 Das Endocannabinoid-System (ECS) als Schlüssel
Das Endocannabinoid-System besteht aus körpereigenen Botenstoffen (Endocannabinoiden wie Anandamid), den Cannabinoid-Rezeptoren (CB1, CB2, weitere Zielstrukturen) und den Enzymen, die diese Botenstoffe auf- und abbauen. Es spielt eine wichtige Rolle bei der Regulation von:
- Schmerzverarbeitung
- Entzündungsreaktionen
- Stimmung, Stress und Schlaf
- Appetit und Stoffwechsel
- Immunantwort
Medizinisches Cannabis greift in dieses fein austarierte System ein, indem pflanzliche Cannabinoide an dieselben oder verwandte Zielstrukturen binden wie körpereigene Endocannabinoide. Ziel der Therapie ist nicht, das System zu «überfahren», sondern eine bestehende Dysbalance zu modulieren – beispielsweise bei chronischer Entzündung oder neuropathischen Schmerzen. Das erklärt, warum die Reaktionen individuell sehr unterschiedlich ausfallen können: Genetik, Begleiterkrankungen, aktuelle Medikamente und die Empfindlichkeit des ECS beeinflussen, wie stark und in welche Richtung eine Cannabis-Therapie wirkt. Eine enge ärztliche Begleitung ist daher wesentlich.
3. Medizinische Indikationen: Wann kommt Cannabis in Frage?
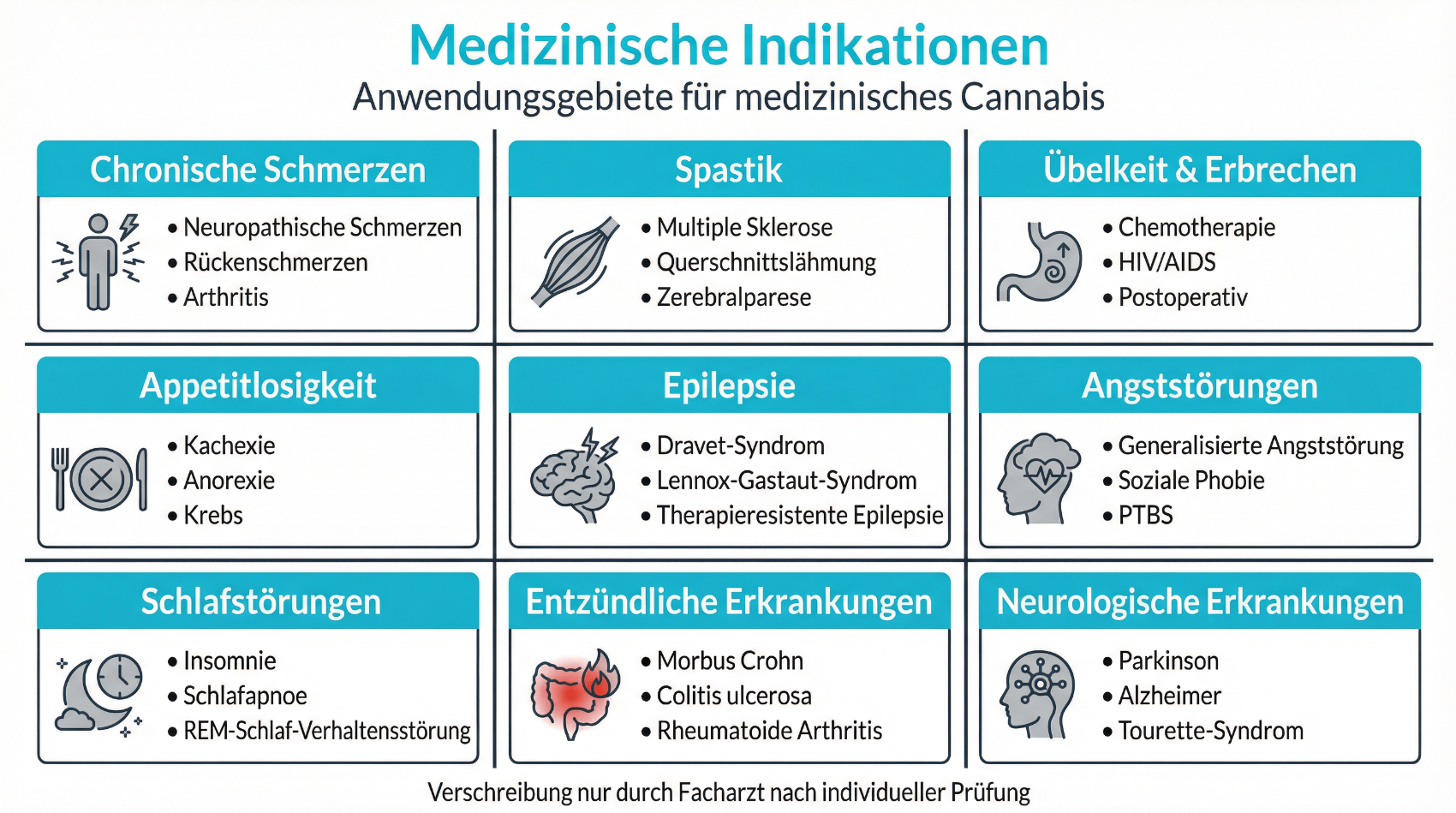
Die Entscheidung für oder gegen eine Cannabis-Therapie erfolgt immer individuell und basiert auf einer sorgfältigen medizinischen Beurteilung. In der Schweiz werden Cannabinoide insbesondere in folgenden Situationen in Betracht gezogen:
- Chronische Schmerzen, insbesondere neuropathische Schmerzen
- Spastik bei Multipler Sklerose oder anderen neurologischen Erkrankungen
- Bestimmte therapieresistente Epilepsieformen (z.B. Dravet-, Lennox-Gastaut-Syndrom)
- Appetitlosigkeit und Übelkeit im Rahmen schwerer Erkrankungen
- Schlafstörungen bei chronischen Erkrankungen, wenn Standardtherapien nicht ausreichen
Für einige dieser Indikationen liegt bereits eine recht solide Evidenz vor, etwa für die Behandlung von Spastik bei Multipler Sklerose mit Nabiximols (Sativex) oder für bestimmte Epilepsieformen mit hochdosiertem CBD (Epidyolex). In anderen Bereichen, wie der Rheumatologie oder der Behandlung chronischer nicht-neuropathischer Schmerzen, ist die Studienlage heterogen: Es gibt Hinweise auf Nutzen bei einzelnen Patientengruppen, aber keine universelle Empfehlung. Dementsprechend wird Cannabis in diesen Fällen eher als ergänzende Option in einem multimodalen Therapiekonzept eingesetzt – beispielsweise neben Physiotherapie, Bewegung, psychologischer Unterstützung und konventionellen Medikamenten.
Hinweis zur Erwartungshaltung
Medizinisches Cannabis kann Symptome lindern, ersetzt aber selten alle bisherigen Medikamente oder Therapien. Viele Patientinnen und Patienten berichten über eine Verbesserung der Lebensqualität, besseren Schlaf und eine gewisse Reduktion der Schmerzintensität. Gleichzeitig gibt es Menschen, die nur schwach oder gar nicht ansprechen oder bei denen Nebenwirkungen überwiegen. Eine realistische Erwartungshaltung – Linderung statt «Heilung» – ist für eine zufriedene Therapieerfahrung entscheidend. Deshalb ist eine offene, strukturierte ärztliche Aufklärung vor Therapiebeginn zentral.
4. Darreichungsformen und Anwendung in der medizinischen Praxis
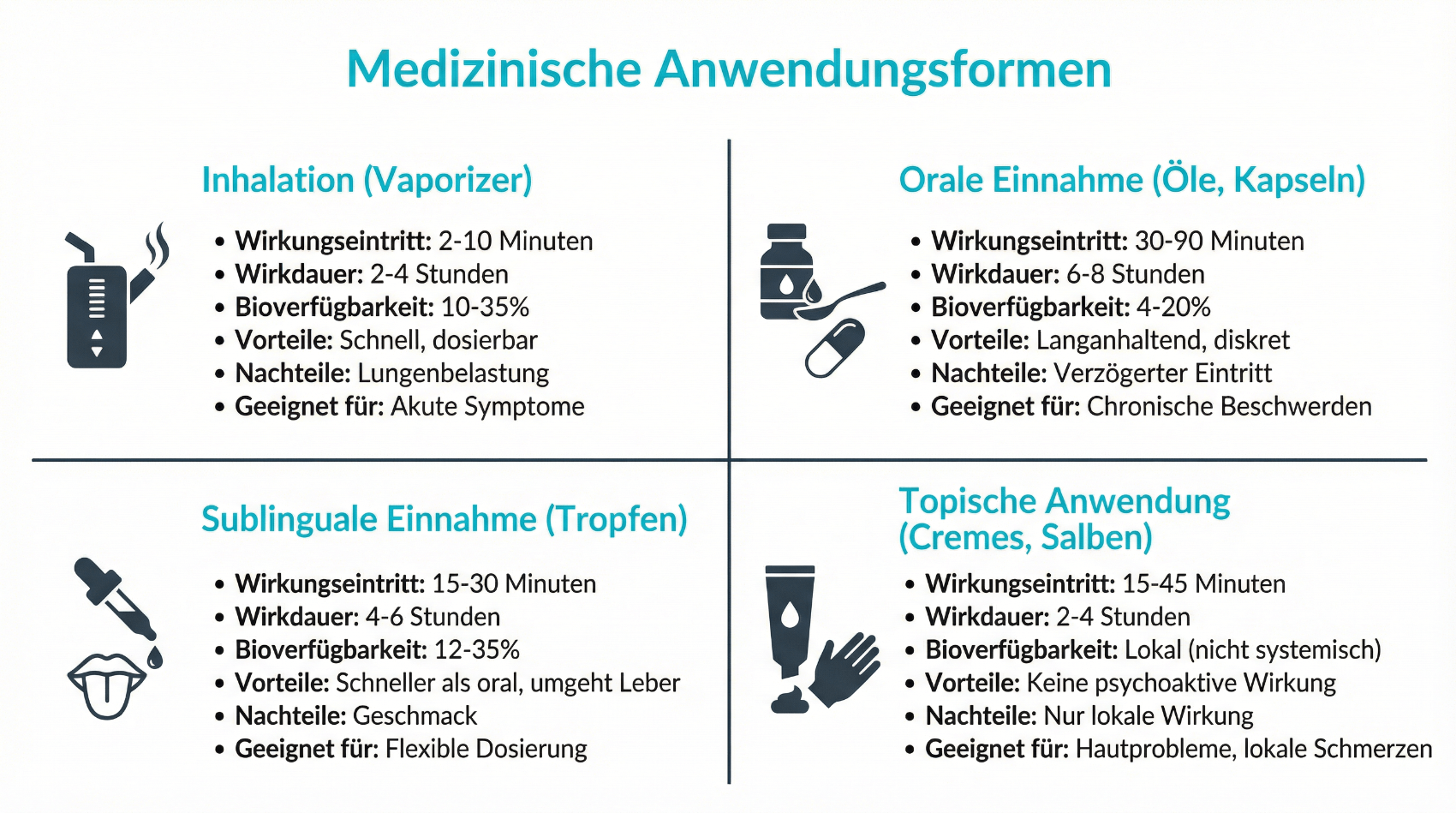
Für die medizinische Anwendung stehen in der Schweiz unterschiedliche Formen von Cannabispräparaten zur Verfügung. Sie unterscheiden sich in Zusammensetzung, Wirkstoffgehalt, Wirkeintritt und Wirkdauer. Die Wahl des Präparats hängt von der Indikation, dem individuellen Beschwerdebild und den Vorerfahrungen der Patientin oder des Patienten ab.
- Fertigarzneimittel (z.B. Sativex-Spray, Epidyolex-Sirup)
- Magistrale Rezepturen (z.B. Öle, Tinkturen, Kapseln mit definiertem THC- und/oder CBD-Gehalt)
- Orale Einnahme (Tropfen, Kapseln, Lösungen)
- Oromukosale Anwendung (Mundspray)
Fertigarzneimittel haben den Vorteil standardisierter Zusammensetzung und klar definierter Dosierungsschemata. Magistrale Rezepturen erlauben hingegen eine sehr individuelle Anpassung von THC- und CBD-Gehalt, was insbesondere bei komplexen Schmerzsyndromen oder multiplen Vorerkrankungen hilfreich sein kann. Die orale Einnahme führt zu einem verzögerten Wirkeintritt (typisch 30–90 Minuten), dafür zu einer längeren Wirkdauer. Oromukosale Sprays wirken meist etwas schneller, was bei starken Schwankungen der Symptomatik von Vorteil sein kann. In jedem Fall gilt: In der medizinischen Anwendung werden Verbrennungsprodukte (z.B. klassisches Rauchen von Joints) aus gesundheitlichen Gründen nicht empfohlen.
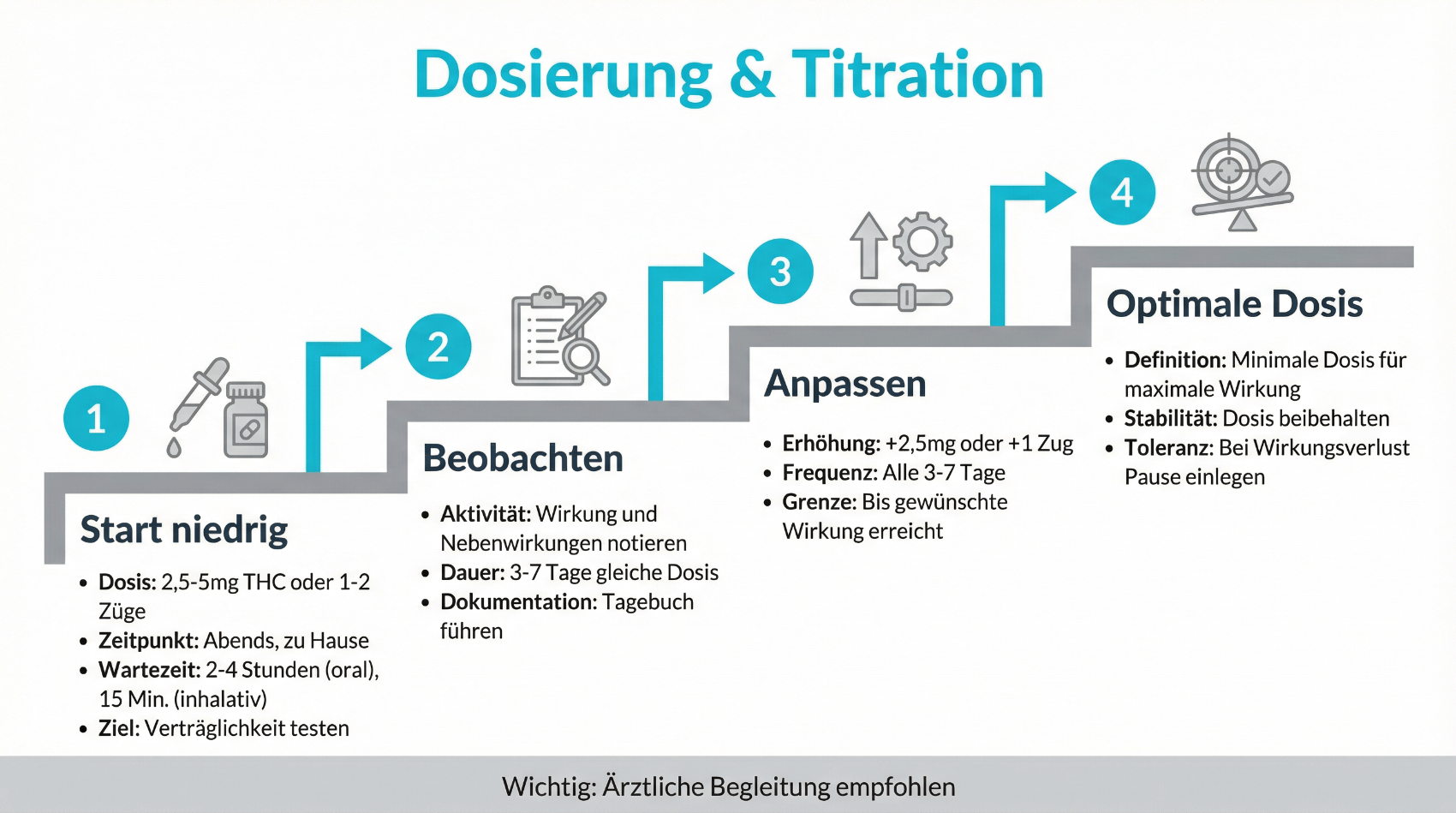
4.1 Dosierung und Titration: Start low, go slow
Aufgrund der individuellen Reaktionsunterschiede hat sich in der Cannabismedizin das Prinzip «Start low, go slow» etabliert. Das bedeutet:
- Beginn mit einer sehr niedrigen Dosis
- Langsame, schrittweise Steigerung über Tage bis Wochen
- Regelmässige Evaluation von Wirkung und Nebenwirkungen
- Keine eigenmächtige, schnelle Dosissteigerung ohne ärztlichen Rat
Gerade zu Beginn können Schwindel, Müdigkeit oder leichte kognitive Beeinträchtigungen auftreten. Diese klingen bei vielen Betroffenen nach einigen Tagen ab, wenn sich der Körper an die Wirkstoffe gewöhnt. Eine zu rasche Dosissteigerung erhöht jedoch das Risiko stärkerer Nebenwirkungen und kann dazu führen, dass Patientinnen und Patienten die Therapie vorzeitig abbrechen. In der telemedizinischen Begleitung wird deshalb häufig mit strukturierten Fragebögen und regelmässigen Verlaufsgesprächen gearbeitet, um den optimalen Dosisbereich zu finden.
5. Sicherheit, Nebenwirkungen und Wechselwirkungen
Wie jedes wirksame Medikament kann auch medizinisches Cannabis Nebenwirkungen verursachen. Insgesamt gilt das Nutzen-Risiko-Profil bei sorgfältiger Auswahl der Patientinnen und Patienten als günstig, insbesondere im Vergleich zu Langzeittherapien mit starken Opioiden oder Benzodiazepinen. Dennoch ist eine verantwortungsvolle Aufklärung unerlässlich.
- Häufige Nebenwirkungen: Schwindel, Müdigkeit, Mundtrockenheit, leichte kognitive Beeinträchtigung
- Seltener: Herzrasen, Blutdruckschwankungen, Übelkeit, Kopfschmerzen
- Psychische Effekte: Stimmungsschwankungen, Angstgefühle, selten psychotische Episoden bei entsprechender Veranlagung
Viele dieser Effekte sind dosisabhängig und bilden sich bei Dosisreduktion oder nach Absetzen zurück. Besonders vorsichtig sollte man bei Personen mit vorbestehenden psychischen Erkrankungen, schwerer Herz-Kreislauf-Erkrankung oder in höherem Alter mit Sturzrisiko sein. Ärztinnen und Ärzte prüfen diese Faktoren vor Therapiebeginn und entscheiden gegebenenfalls gegen eine Cannabis-Therapie oder für sehr vorsichtige Dosierung. Wichtig ist auch der Blick auf Begleitmedikation: Cannabis kann über Enzymhemmung (z.B. CYP3A4, CYP2C9, CYP2C19) die Blutspiegel anderer Medikamente beeinflussen oder selbst beeinflusst werden. Dazu zählen etwa bestimmte Antiepileptika, Antidepressiva, Blutverdünner oder Immunsuppressiva.
Sicherheit im Alltag: Fahren und Arbeiten
THC kann die Reaktionsfähigkeit und Aufmerksamkeit beeinträchtigen. In der Schweiz gelten strenge Regeln für das Führen von Fahrzeugen unter THC-Einfluss. Zwar sind ärztlich verordnete Präparate rechtlich anders zu beurteilen als Freizeitkonsum, dennoch liegt die Verantwortung letztlich bei der fahrenden Person. Während der Einstellungsphase und nach Dosisänderungen sollte grundsätzlich nicht gefahren werden. Wer sich unsicher fühlt, sollte auf das Lenken von Fahrzeugen verzichten. In sicherheitsrelevanten Berufen (z.B. Bedienung schwerer Maschinen, Arbeiten in der Höhe) ist eine besonders sorgfältige Abklärung der Arbeitsfähigkeit notwendig – idealerweise in Zusammenarbeit von behandelnder Ärztin oder behandelndem Arzt, Patientin bzw. Patient und Arbeitgeber.
6. Rechtlicher Rahmen in der Schweiz: Von der Verschreibung bis zur Apotheke
Die rechtliche Situation rund um medizinisches Cannabis unterscheidet sich deutlich vom Freizeitkonsum. Für Patientinnen und Patienten in der Schweiz sind insbesondere folgende Punkte relevant:
- THC-haltige Arzneimittel ab 1 % THC unterliegen dem Betäubungsmittelgesetz
- Seit 2022 ist keine Ausnahmebewilligung des BAG mehr nötig – ein ärztliches Rezept genügt
- Ärztinnen und Ärzte müssen eine Begleiterhebung durchführen und Daten an das BAG melden
- Krankenkassen sind nicht generell verplichtet, die Kosten zu übernehmen
In der Praxis bedeutet dies: Cannabispräparate mit relevantem THC-Gehalt sind weiterhin rezeptpflichtig und werden nur nach individueller Indikationsstellung verschrieben. Die behandelnde Ärztin oder der behandelnde Arzt dokumentiert Indikation, Verlauf und Wirkung und übermittelt bestimmte Daten anonymisiert an die zuständige Bundesstelle. Die Kostenübernahme erfolgt fallweise; in Einzelfällen kann eine Kostenbeteiligung möglich sein, insbesondere wenn Cannabis im Vergleich zu alternativen Therapien kostengünstiger ist oder wenn andere Behandlungen nicht ausreichend wirksam oder nicht verträglich waren. Eine frühzeitige Rücksprache mit der Krankenkasse kann sinnvoll sein.
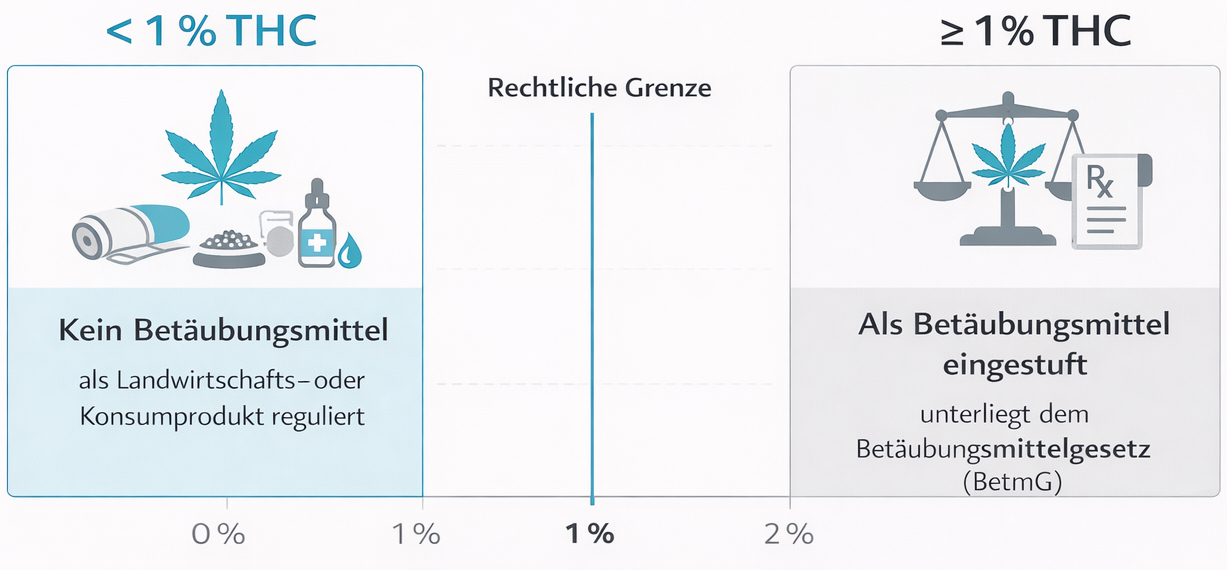
6.1 Unterschied zwischen medizinischer Therapie und Freizeitkonsum
Für viele Menschen verschwimmt in der öffentlichen Diskussion die Grenze zwischen medizinischer Wirkung und Freizeitkonsum. Aus ärztlicher Sicht bestehen jedoch klare Unterschiede:
- Medizinische Anwendung erfolgt mit definierten Dosierungen und Präparaten
- Es gibt eine konkrete, dokumentierte Indikation
- Die Therapie wird ärztlich überwacht und bei Bedarf angepasst
- Ziel ist Symptomlinderung, nicht Rausch oder Leistungssteigerung
Freizeitkonsum hingegen erfolgt oft mit sehr hohen THC-Gehalten, ohne standardisierte Dosierung, und ist nicht Teil eines medizinischen Gesamtkonzeptes. Die in Studien beschriebenen Risiken von langjährigem, hochdosiertem Cannabiskonsum (z.B. kognitive Einbussen bei sehr frühem und intensivem Konsum, Abhängigkeitspotenzial) lassen sich daher nicht eins zu eins auf kontrollierte medizinische Anwendungen übertragen. Gerade um Missverständnisse zu vermeiden, legen seriöse Anbieter grossen Wert auf Aufklärung, strukturierte Indikationsstellung und den Ausschluss von Patientinnen und Patienten, bei denen das Risiko überwiegt.
Cannabis-Therapie
Erfahren Sie, wann medizinisches Cannabis sinnvoll sein kann, wie eine Therapie strukturiert abläuft und welche Rolle Dosierung, Verlaufsbeobachtung und Sicherheit in der Praxis spielen.
Info-/Vergleichsportal
Vergleichen Sie anonym und unabhängig verschiedene Therapieoptionen, erfahren Sie mehr zu Präparaten, Indikationen und Studienlage und bereiten Sie Ihre ärztliche Konsultation strukturiert vor.
Partner-Apotheken
Finden Sie Schweizer Partner-Apotheken, die Erfahrung mit medizinischen Cannabisrezepturen haben und eng mit telemedizinischen Ärzteteams bei Herstellung, Beratung und Abgabe zusammenarbeiten.
Allgemeine Fragen
Lesen Sie häufige Fragen von Patientinnen und Patienten – zu Indikationen, Nebenwirkungen, Fahreignung und Kosten – und erhalten Sie medizinisch fundierte, verständliche Antworten.
7. Telemedizin und digitale Versorgung: Wie Evidena Care den Zugang strukturiert
Viele Patientinnen und Patienten mit chronischen Beschwerden erleben lange Wartezeiten, weite Wege zu spezialisierten Zentren oder Unsicherheit, an wen sie sich mit Fragen zur Cannabis-Therapie überhaupt wenden können. Telemedizinische Lösungen können hier eine wichtige Brücke schlagen, ohne die medizinische Seriosität zu kompromittieren.
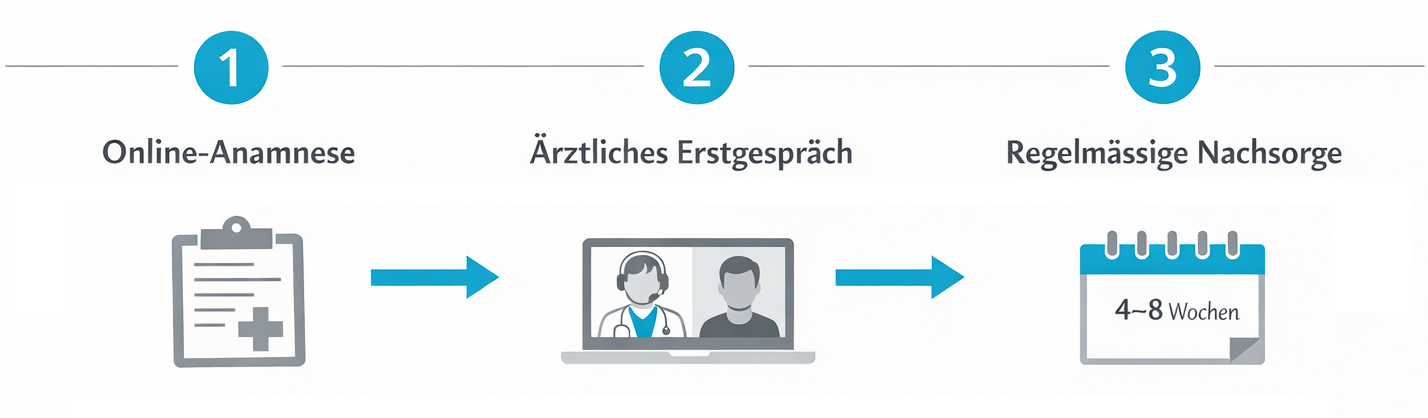
- Strukturierte Online-Anamnese und Video-Konsultationen mit spezialisierten Ärztinnen und Ärzten
- Digitale Dokumentation und Verlaufskontrolle
- Rezeptausstellung gemäss Schweizer Gesetzgebung
- Direkte Anbindung an erfahrene Partner-Apotheken
Evidena Care versteht sich als digitale Gesundheitsplattform, nicht als Produktverkäufer. Im Zentrum steht die medizinische Beurteilung: Passt eine Cannabis-Therapie zu Ihrem Krankheitsbild, zu Ihren bisherigen Behandlungen und zu Ihrer aktuellen Lebenssituation? Wenn ja, wird gemeinsam ein individualisierter Behandlungsplan erarbeitet – inklusive Startdosierung, Aufklärung zu Nebenwirkungen, Hinweise zu Fahren und Arbeiten sowie Vereinbarung von Kontrollterminen. Wenn nein, werden Alternativen und ergänzende Optionen aufgezeigt. Durch den vollständig digitalen Ablauf entfällt der Weg in die Praxis: Beratung, Rezeptversand und Apothekenanbindung erfolgen online und datenschutzkonform.
Digital, aber persönlich
Telemedizin ersetzt nicht die ärztliche Verantwortung, sondern gestaltet sie zugänglicher. Video-Konsultationen bieten Raum für Fragen, Sorgen und das gemeinsame Abwägen von Optionen. Durch sichere Patienten-Logins, digitale Dokumentenverwaltung und automatisierte Erinnerungssysteme können Therapien besser strukturiert und nachverfolgt werden. Das kann insbesondere bei chronischen Erkrankungen mit komplexer Medikation helfen, den Überblick zu behalten, Wechselwirkungen im Blick zu haben und die Therapie rechtzeitig anzupassen.
8. Blick nach vorn: Forschung, Digitalisierung und integrative Therapieansätze
Die Cannabismedizin entwickelt sich dynamisch weiter. Laufende und geplante Studien untersuchen unter anderem, welche Patientengruppen besonders profitieren, welche Cannabinoid-Kombinationen (z.B. THC:CBD-Verhältnis) optimal sind und wie sich Cannabis in langfristige Behandlungspfade integrieren lässt. Parallel dazu schreitet die Digitalisierung des Gesundheitswesens voran: Telemedizin, elektronische Dossiers, digitale Medikationspläne und vernetzte Apothekensysteme erleichtern es, komplexe Therapien sicher zu steuern.
Für die Praxis der nächsten Jahre zeichnet sich ab:
- Mehr Daten zu Wirksamkeit und Sicherheit bei spezifischen Indikationen
- Feinere Personalisierung von Dosis, Wirkstoffkombination und Applikationsform
- Bessere Einbindung von Patient-Reported Outcomes (z.B. digitale Schmerz- und Schlafprotokolle)
- Engere Zusammenarbeit zwischen Hausärztinnen, Fachspezialisten, Apotheken und Telemedizin-Plattformen
Medizinisches Cannabis wird damit voraussichtlich noch stärker zu einem Baustein integrativer Therapiekonzepte – etwa im Zusammenspiel mit Physiotherapie, Psychotherapie, Ernährungstherapie und anderen medikamentösen Strategien. Entscheidend bleibt, dass Entscheidungen transparent, evidenzbasiert und gemeinsam mit den Betroffenen getroffen werden. Plattformen wie Evidena Care können diesen Prozess unterstützen, indem sie Wissen bündeln, Orientierung geben und den Zugang zu spezialisierter Expertise vereinfachen – jederzeit und ortsunabhängig.
Häufig gestellte Fragen
Häufige Fragen zu medizinischem Cannabis und Telemedizin
Ist medizinisches Cannabis in der Schweiz legal?
Ja. Medizinisches Cannabis mit einem THC-Gehalt von 1 % oder mehr ist in der Schweiz zugelassen, unterliegt aber dem Betäubungsmittelgesetz. Seit 2022 benötigen Ärztinnen und Ärzte keine Ausnahmebewilligung des Bundesamts für Gesundheit (BAG) mehr, um THC-haltige Präparate zu verschreiben. Es braucht jedoch weiterhin eine begründete medizinische Indikation, ein ärztliches Rezept und die Einhaltung aller rechtlichen Vorgaben. Freizeitkonsum und medizinische Anwendung sind klar zu trennen.
Für welche Beschwerden kann eine Cannabis-Therapie sinnvoll sein?
Typische Einsatzgebiete sind chronische Schmerzen (insbesondere neuropathische Schmerzen), Spastik bei Multipler Sklerose, bestimmte therapieresistente Epilepsiesyndrome sowie Appetitlosigkeit und Übelkeit im Rahmen schwerer Erkrankungen. In Einzelfällen wird Cannabis auch ergänzend bei rheumatischen Erkrankungen oder Schlafstörungen eingesetzt, wenn Standardtherapien nicht ausreichend wirken oder schlecht vertragen werden. Ob eine Therapie in Ihrem persönlichen Fall sinnvoll ist, muss immer individuell und ärztlich geklärt werden.
Mache ich mich mit medizinischem Cannabis abhängig?
Bei therapeutisch üblichen Dosierungen und ärztlicher Begleitung ist das Risiko einer Abhängigkeitsentwicklung im Vergleich zum Freizeitkonsum deutlich reduziert. Die eingesetzten THC-Mengen sind in der Regel niedriger, Dosierung und Verlauf werden kontrolliert, und es besteht ein klares medizinisches Ziel. Dennoch sollte Cannabis – wie jedes zentral wirksame Medikament – nicht abrupt abgesetzt oder unkontrolliert gesteigert werden. Ihre Ärztin oder Ihr Arzt begleitet Sie bei Dosisanpassungen und beim Beenden der Therapie.
Darf ich unter einer Cannabis-Therapie Auto fahren?
In der Einstellungsphase und nach Dosisänderungen sollten Sie grundsätzlich nicht fahren, da THC die Reaktionsfähigkeit beeinträchtigen kann. In der Schweiz gelten strenge Grenzwerte im Strassenverkehr; ärztlich verordnete Präparate werden rechtlich anders beurteilt als Freizeitkonsum, dennoch tragen Sie die Verantwortung, nur in fahrfähigem Zustand zu fahren. Wenn Sie unsicher sind, sprechen Sie Ihre behandelnde Ärztin oder Ihren behandelnden Arzt an und verzichten Sie im Zweifel auf das Führen eines Fahrzeugs.
Werden die Kosten für medizinisches Cannabis von der Krankenkasse übernommen?
THC-haltige Cannabis-Arzneimittel sind in der Schweiz nicht generell kassenpflichtig. Die Grundversicherung ist nicht verpflichtet, die Kosten zu übernehmen. In Einzelfällen kann eine Kostenbeteiligung möglich sein, etwa wenn andere Therapieversuche gescheitert sind oder Cannabis im Vergleich zu Alternativen kostensparend ist. Es empfiehlt sich, vor Therapiebeginn mit Ihrer Krankenkasse zu klären, ob und unter welchen Bedingungen eine Kostenübernahme infrage kommt.
Wie läuft eine telemedizinische Cannabis-Beratung ab?
Üblicherweise füllen Sie zunächst einen strukturierten Online-Fragebogen zu Beschwerden, bisherigen Therapien und Vorerkrankungen aus. Anschliessend erfolgt ein Video-Gespräch mit einer Ärztin oder einem Arzt, in dem Indikation, Erwartungen und mögliche Risiken besprochen werden. Wenn eine Cannabis-Therapie sinnvoll erscheint, wird ein individueller Behandlungsplan erstellt und ein Rezept ausgestellt, das digital an eine Partner-Apotheke übermittelt werden kann. Verlaufskontrollen finden ebenfalls online statt, wobei Dosierung und Therapie bei Bedarf angepasst werden.
Kann ich frei verkäufliches CBD einfach mit einer Cannabis-Therapie kombinieren?
Auch frei verkäufliche CBD-Produkte können mit anderen Medikamenten interagieren, insbesondere über Leberenzyme. Zudem unterscheiden sich Qualität und Wirkstoffgehalt je nach Produkt erheblich. Deshalb sollten Sie zusätzliches CBD – auch wenn es frei erhältlich ist – immer mit Ihrer behandelnden Ärztin oder Ihrem behandelnden Arzt besprechen. Nur so lassen sich Doppelmedikationen, unerwartete Wechselwirkungen und unnötige Kosten vermeiden.