Medizinisches Cannabis in der Schweiz: Recht, Therapie und Telemedizin
Medizinisches Cannabis hat in der Schweiz einen klar geregelten Platz im Gesundheitswesen – gleichzeitig verändern Telemedizin und digitale Rezepte den Zugang zu dieser Therapieform grundlegend. Dieser Beitrag erklärt rechtliche Grundlagen, medizinische Einsatzgebiete und zeigt, wie der digitale Weg zu einer ärztlich begleiteten Cannabis-Therapie konkret aussieht. - Transparenter Überblick über rechtliche Situation, Indikationen und Risiken - Schritt-für-Schritt-Erklärung: Wie Sie in der Schweiz legal ein Cannabis-Rezept erhalten können - Einordnung der Rolle von Telemedizin und Evidena als digitale Gesundheitsplattform
Einordnung: Cannabis in der modernen Schweizer Medizin
In der Schweiz hat sich die Rolle von Cannabis in der Medizin in den letzten Jahren deutlich verändert. Während der nicht-medizinische Konsum weiterhin streng reguliert und mit gesundheitlichen Risiken verbunden ist, wird Cannabis zunehmend als mögliche therapeutische Option bei ausgewählten Krankheitsbildern diskutiert und eingesetzt. Ärztinnen und Ärzte können medizinisches Cannabis unter klar definierten Voraussetzungen verschreiben, wenn der potenzielle Nutzen eine sorgfältig beurteilte Therapiealternative darstellt. Parallel dazu gewinnen digitale Versorgungsmodelle an Bedeutung: Telemedizin, elektronische Dossiers und digitale Rezepte erleichtern den Zugang zu spezialisierten Leistungen, insbesondere für Patientinnen und Patienten mit chronischen Beschwerden, eingeschränkter Mobilität oder grosser Distanz zu Fachpraxen.
Medizinisches Cannabis ist dabei kein Allheilmittel, sondern ein Baustein in einem umfassenden Behandlungsplan. Entscheidend ist die Kombination aus evidenzbasierter Abklärung, realistischen Erwartungen, konsequenter Überwachung von Wirkung und Nebenwirkungen sowie einer lückenlosen Dokumentation. Hier leisten telemedizinische Plattformen wie Evidena einen Beitrag, indem sie strukturiere Abläufe, hohe Datenschutzstandards und die enge Zusammenarbeit mit Schweizer Apotheken sicherstellen.
Rechtlicher Rahmen in der Schweiz: Was ist erlaubt, was nicht?
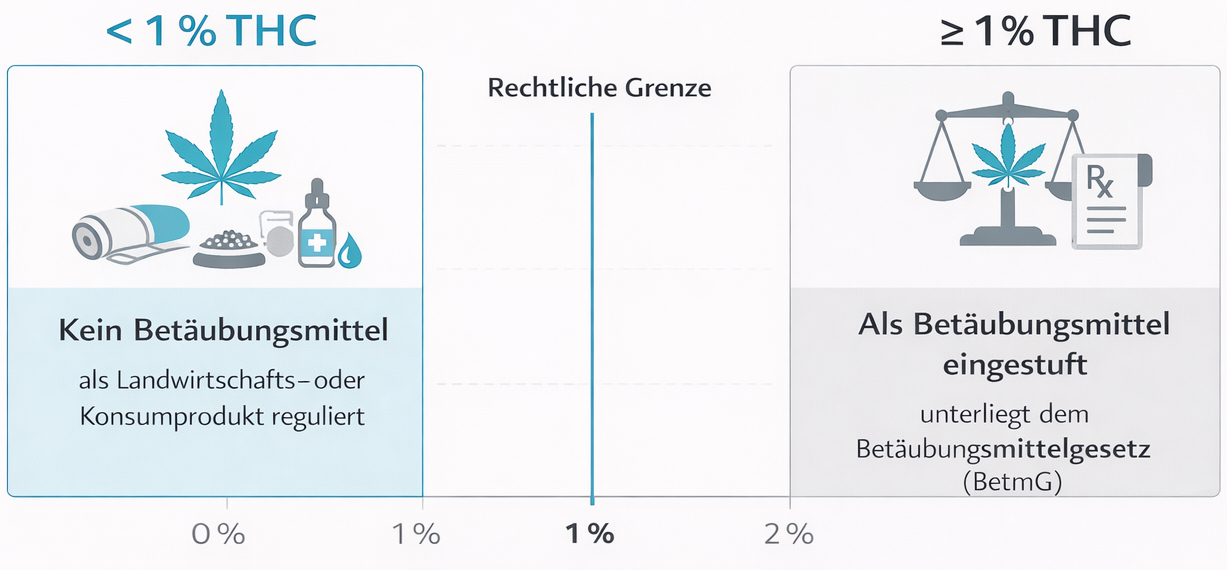
Die rechtliche Ausgangslage in der Schweiz ist klar: Cannabisprodukte mit einem durchschnittlichen THC-Gehalt von mindestens 1 % gelten als Betäubungsmittel und unterstehen dem Bundesgesetz über die Betäubungsmittel und die psychotropen Stoffe (BetmG) sowie den zugehörigen Verordnungen. Besitz, Anbau und Handel dieser Produkte sind grundsätzlich verboten und nur im Rahmen klar geregelter Ausnahmen – etwa für medizinische Zwecke – zulässig. Cannabisprodukte mit weniger als 1 % THC sind hingegen nicht dem Betäubungsmittelgesetz unterstellt, unterliegen aber je nach Produktkategorie anderen Gesetzen, zum Beispiel dem Heilmittelgesetz oder Lebensmittelgesetz.
Für Patientinnen und Patienten ist besonders wichtig zu verstehen: Eine medizinische Cannabis-Therapie setzt immer eine ärztliche Beurteilung und Verschreibung voraus. Der nicht-medizinische Konsum bleibt unabhängig davon ein eigenständiges rechtliches Thema. Telemedizin ändert an den gesetzlichen Grundlagen nichts, ermöglicht aber, dass diese rechtssicher und effizient eingehalten werden – etwa durch strukturierte Anamnesen, dokumentierte Indikationsstellungen und digitale Übermittlung von Rezepten an zugelassene Apotheken.
Cannabis mit weniger als 1 % THC vs. Cannabis als Betäubungsmittel
Cannabis mit einem THC-Gehalt von weniger als 1 % darf in der Schweiz grundsätzlich legal produziert und verkauft werden, unterliegt aber – abhängig von der Darreichungsform – anderen regulatorischen Vorgaben (z.B. Tabakrecht, Lebensmittelrecht oder Produktesicherheitsrecht). Diese Produkte sind nicht automatisch Arzneimittel. Medizinisches Cannabis, wie es in ärztlichen Therapien eingesetzt wird, enthält in der Regel höhere THC-Gehalte und fällt klar unter das Betäubungsmittelrecht. Es darf nur in kontrollierter Qualität, über bewilligte Kanäle und auf ärztliche Verschreibung abgegeben werden. Für Patientinnen und Patienten bedeutet dies: Ein frei erhältliches CBD-Produkt aus dem Handel ersetzt keine ärztlich überwachte, verschriebene Therapie. Ebenso ist der Eigenanbau von hoch-THC-haltigem Cannabis zu therapeutischen Zwecken rechtlich nicht mit einer ärztlichen Verordnung gleichzusetzen. Die Trennung zwischen frei verkäuflichen Produkten und verschreibungspflichtigem medizinischem Cannabis ist zentral, um rechtliche Sicherheit und Patientenschutz zu gewährleisten.
Besitz, Konsum und Sanktionen im Überblick
Rein rechtlich wird zwischen Konsum, Besitz kleiner Mengen und Handel unterschieden. Der Konsum von Cannabis mit mindestens 1 % THC ist für Erwachsene weiterhin verboten und kann mit einer Ordnungsbusse von 100 Franken geahndet werden, wenn er im öffentlichen Raum erfolgt und die Person weniger als 10 Gramm mit sich führt. Der Besitz von bis zu 10 Gramm Cannabis für den Eigengebrauch wird nach aktueller Rechtsprechung nicht mehr strafrechtlich verfolgt, bleibt jedoch rechtlich vom medizinisch begründeten Einsatz zu unterscheiden. Fälle von Handel – also Verkauf oder Weitergabe gegen Entgelt – werden deutlich strenger sanktioniert, insbesondere wenn hohe Umsätze oder Gewinne vorliegen.
Für eine medizinische Therapie ist wesentlich: Die Verwendung von Cannabis erfolgt in diesem Kontext nicht im Rahmen des verbotenen Freizeitkonsums, sondern nach ärztlicher Verordnung, dokumentierter Diagnose und unter fachlicher Überwachung. Plattformen wie Evidena helfen, diese Abgrenzung transparent zu machen, indem sie den gesamten Prozess – von der Indikationsprüfung bis zur Rezeptausstellung – nachvollziehbar strukturieren und rechtssicher dokumentieren.
Medizinisches Cannabis: Wirkstoffe, Wirkmechanismen und Formen
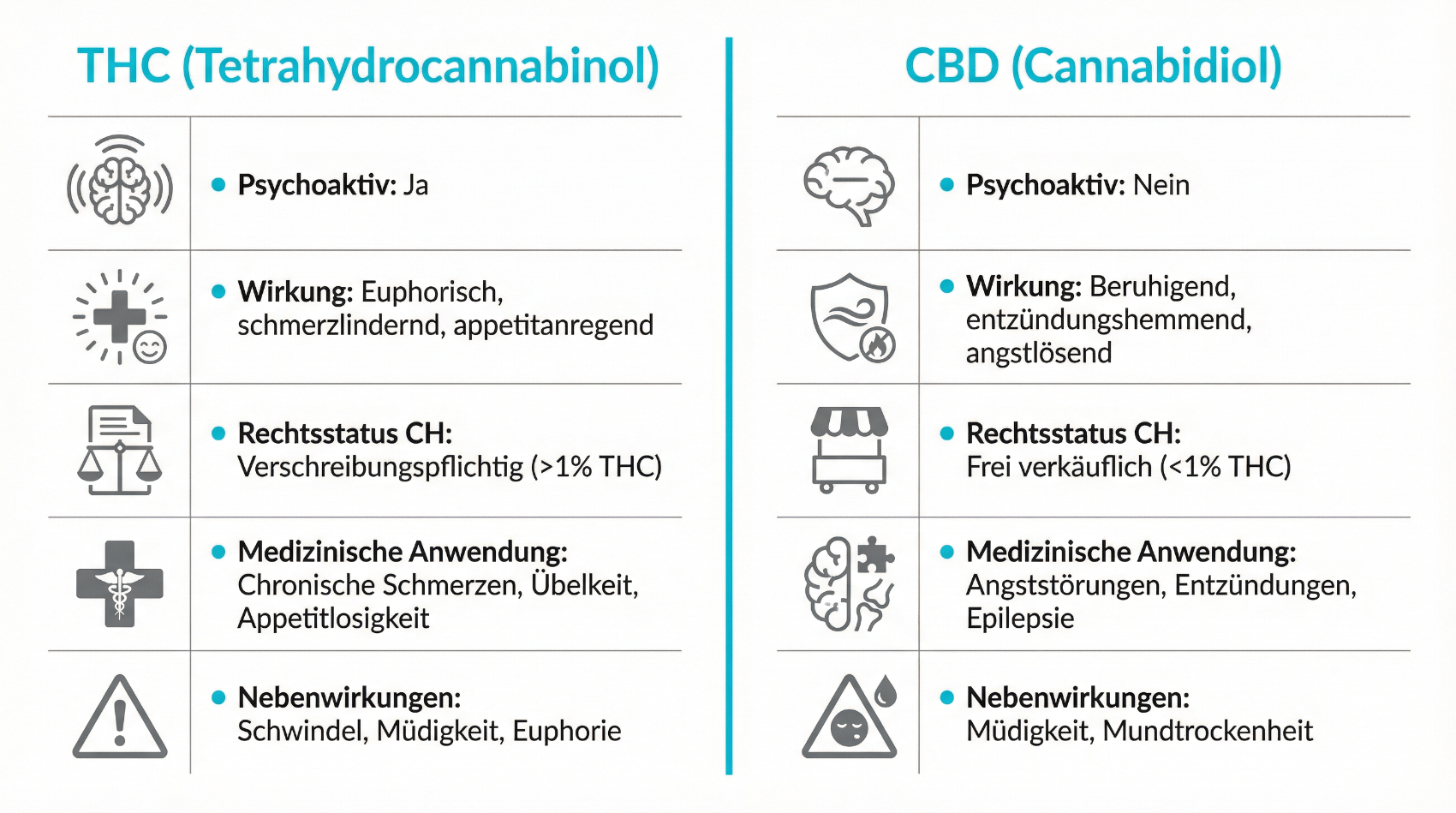
Die Hanfpflanze enthält eine Vielzahl von Wirkstoffen, von denen insbesondere Cannabinoide wie Tetrahydrocannabinol (THC) und Cannabidiol (CBD) für den medizinischen Einsatz relevant sind. THC ist primär für die psychoaktive Wirkung verantwortlich und untersteht daher dem Betäubungsmittelrecht. CBD besitzt keine vergleichbare berauschende Wirkung und kann bestimmte Effekte von THC sogar abmildern. In der medizinischen Anwendung wird die Kombination oder das gezielte Verhältnis dieser Substanzen genutzt, um Symptome zu lindern, ohne die Patientensicherheit aus den Augen zu verlieren.
Wirkstoffe aus Cannabis greifen in das körpereigene Endocannabinoid-System ein, das unter anderem an der Regulation von Schmerz, Stimmung, Appetit und Entzündungsprozessen beteiligt ist. Diese Interaktion erklärt, weshalb Cannabis-basierte Arzneimittel bei chronischen Schmerzen, Spastik, Appetitlosigkeit oder bestimmten neurologischen Symptomen als mögliche Option diskutiert werden. Entscheidend ist eine sorgfältige Dosisfindung, schrittweise Titration und regelmässige Kontrolle der Effekte – insbesondere, um unerwünschte Wirkungen wie Müdigkeit, Schwindel, kognitive Beeinträchtigungen oder Angstzustände rechtzeitig zu erkennen.
- Medizinischer Nutzen: Beinhaltet Schmerzenlinderung und Entzündungshemmung.
- Regulierungen: Strenge Richtlinien garantieren die Sicherheit der Patienten.
Die in der Liste genannten Punkte zeigen zwei zentrale Aspekte der Cannabis-Therapie in der Schweiz. Einerseits basiert der mögliche medizinische Nutzen auf beobachteten Effekten wie Analgesie (Schmerzlinderung) und antiinflammatorischer Wirkung, die in Studien und praktischer Erfahrung bei bestimmten Patientengruppen zu einer Verbesserung der Lebensqualität führen können. Andererseits sind die Rahmenbedingungen bewusst streng gehalten, um Risiken wie Missbrauch, unkontrollierten Konsum oder Wechselwirkungen mit anderen Medikamenten zu minimieren. Dies äussert sich in klar geregelten Verschreibungsprozessen, Qualitätsanforderungen an die Produkte und der Verpflichtung zur ärztlichen Dokumentation. Für Patientinnen und Patienten bedeutet dies, dass eine Cannabis-Therapie stets eingebettet ist in ein strukturiertes medizinisches Setting – mit Aufklärung, Einverständnis und regelmässiger Evaluation. Die Chance auf Symptomlinderung steht somit immer im Spannungsfeld mit Vorsichtsmassnahmen, die darauf abzielen, sowohl individuelle als auch gesellschaftliche Risiken zu begrenzen.

Therapeutische Potenziale und aktuelle Studienlage
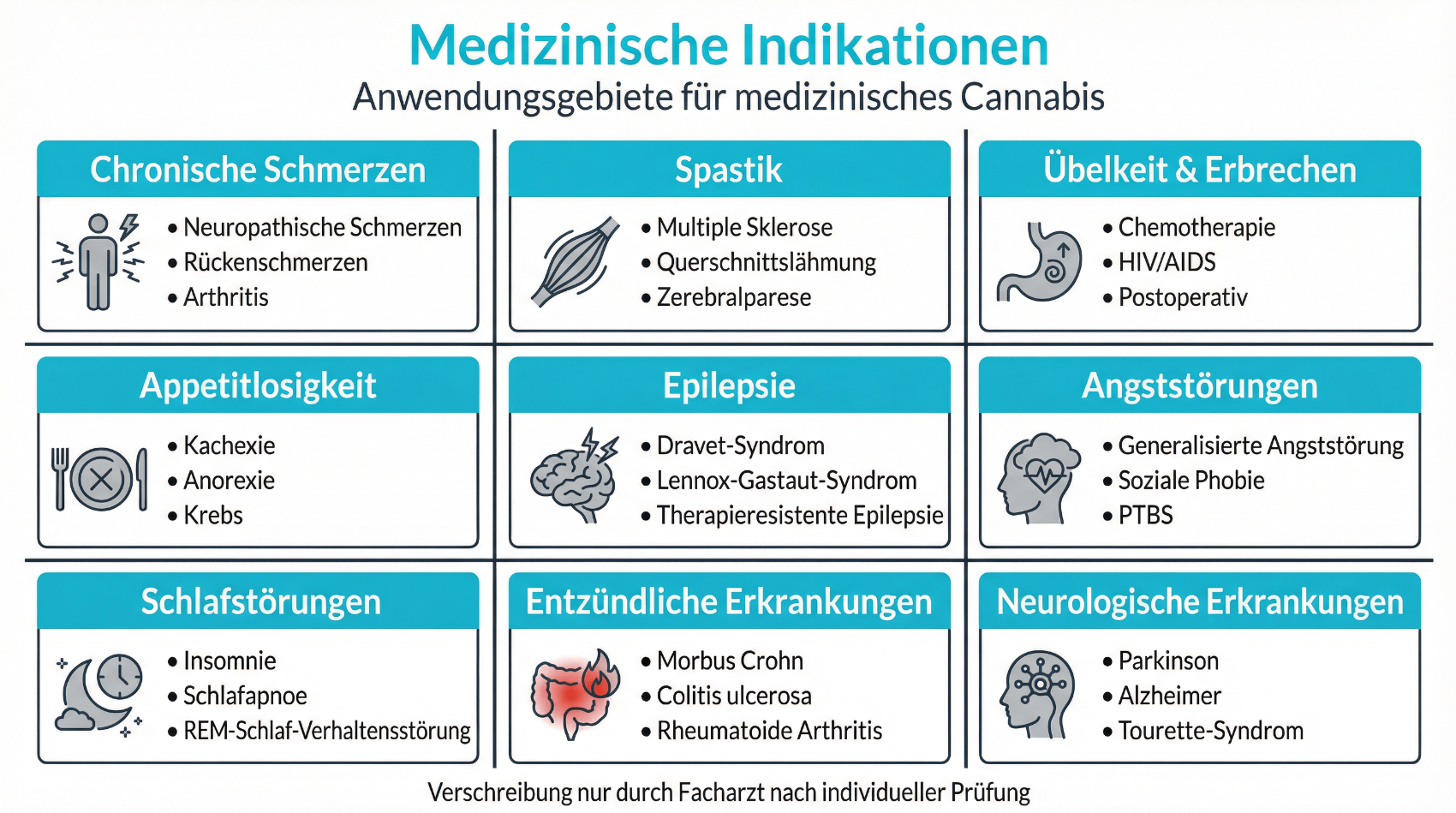
International liegen inzwischen zahlreiche Studien zu verschiedenen Einsatzgebieten von medizinischem Cannabis vor. In der Schweiz stützen sich Ärztinnen und Ärzte auf diese internationale Evidenz, auf nationale Empfehlungen sowie auf eigene klinische Erfahrung. Besonders intensiv untersucht wurden bisher chronische Schmerzen, spastische Beschwerden bei neurologischen Erkrankungen, Übelkeit und Erbrechen unter Chemotherapie, Appetitlosigkeit bei bestimmten chronischen Erkrankungen sowie Schlafstörungen. Die Ergebnisse sind heterogen: Für einige Indikationen zeigen sich moderat positive Effekte, für andere ist die Datenlage noch unzureichend, um klare Empfehlungen abzugeben.
Entscheidend ist, dass medizinisches Cannabis bisher meist als additive oder alternative Therapie nach Ausschöpfen etablierter Optionen verstanden wird. Es ersetzt in der Regel keine First-Line-Therapien, sondern kommt dann zum Einsatz, wenn klassische Medikamente nicht ausreichend wirken oder nicht vertragen werden. Dies bedingt eine ehrliche Aufklärung: Eine garantierte Heilung kann nicht versprochen werden, vielmehr geht es um die mögliche Linderung von Symptomen unter engmaschiger Kontrolle.
| Therapeutisches Ziel | Cannabinoid | Bisherige Studienlage |
|---|---|---|
| Schmerzlinderung | THC | Moderat positive Ergebnisse |
| Entzündungshemmung | CBD | Zahlreiche positive Ansätze |
Die Tabelle verdeutlicht exemplarisch, wie unterschiedlich die Evidenz je nach therapeutischem Ziel und Cannabinoid ausfallen kann. Für THC-haltige Präparate zur Schmerzlinderung liegen moderat positive Resultate vor, die jedoch oft von individuellen Unterschieden geprägt sind: Einige Patientinnen und Patienten berichten von relevanter Besserung, andere spüren nur geringe Effekte oder erleben Nebenwirkungen. Im Bereich der Entzündungshemmung rückt CBD in den Fokus, da es ohne ausgeprägte psychoaktive Wirkung wirkt und in Labor- und Tiermodellen vielversprechende Resultate gezeigt hat. Die Übertragung auf den klinischen Alltag ist jedoch komplex, da Dosierung, Darreichungsform, Therapiedauer und Begleiterkrankungen eine grosse Rolle spielen. Wichtig bleibt daher eine nüchterne Einordnung: Medizinisches Cannabis befindet sich in vielen Bereichen noch in der Phase der Konsolidierung der Datenlage. Ärztinnen und Ärzte wägen deshalb stets individuell ab, ob der potenzielle Nutzen im konkreten Fall die bekannten und unbekannten Risiken überwiegt.
Telemedizin in der Cannabis-Therapie: Rolle von Evidena
Telemedizin hat sich in der Schweiz als fester Bestandteil der modernen Gesundheitsversorgung etabliert. Für Menschen mit chronischen Erkrankungen, eingeschränkter Mobilität oder Wohnort fernab von spezialisierten Zentren kann sie den Zugang zu fachärztlicher Expertise deutlich erleichtern. Bei medizinischem Cannabis kommt ein weiterer Aspekt hinzu: Der Bedarf nach strukturierter Aufklärung, sorgfältiger Indikationsprüfung und engmaschiger Nachverfolgung lässt sich digital sehr effizient abbilden.
Evidena Care AG versteht sich als digitale Gesundheitsplattform, die diesen Prozess in der Schweiz rechtssicher begleitet. Die Ärztinnen und Ärzte, mit denen Evidena zusammenarbeitet, prüfen in telemedizinischen Konsultationen, ob eine Cannabis-Therapie im individuellen Fall medizinisch überhaupt in Frage kommt. Grundlage sind Diagnose, bisherige Behandlungen, Begleiterkrankungen und aktuelle Medikamentenpläne. Wird eine Therapieoption gesehen, erfolgt die detaillierte Aufklärung zu Chancen, Risiken, Alternativen und rechtlichen Rahmenbedingungen. Erst danach kann – sofern medizinisch angezeigt – ein Rezept für medizinisches Cannabis ausgestellt und digital an eine Partnerapotheke übermittelt werden.
Cannabis-Therapie
Erfahren Sie, in welchen medizinischen Situationen eine Cannabis-Therapie in der Schweiz in Frage kommen kann, wie die telemedizinische Beurteilung abläuft und welche Schritte von der Erstabklärung bis zur laufenden Verlaufskontrolle vorgesehen sind.
Info-/Vergleichsportal
Vergleichen Sie digitale Gesundheitsangebote, informieren Sie sich neutral zu telemedizinischen Leistungen und erhalten Sie einen strukturierten Überblick über moderne Therapieoptionen, einschliesslich medizinischem Cannabis.
Partner-Apotheken
Erfahren Sie, wie Evidena mit Schweizer Partnerapotheken zusammenarbeitet, wie Rezepte digital übermittelt werden und welche Qualitäts- und Sicherheitsstandards bei der Abgabe von medizinischem Cannabis gelten.
Allgemeine Fragen
Finden Sie Antworten auf häufige Fragen rund um medizinisches Cannabis, den telemedizinischen Ablauf, rechtliche Aspekte in der Schweiz und die Rolle von Evidena als digitaler Gesundheitsdienstleister.
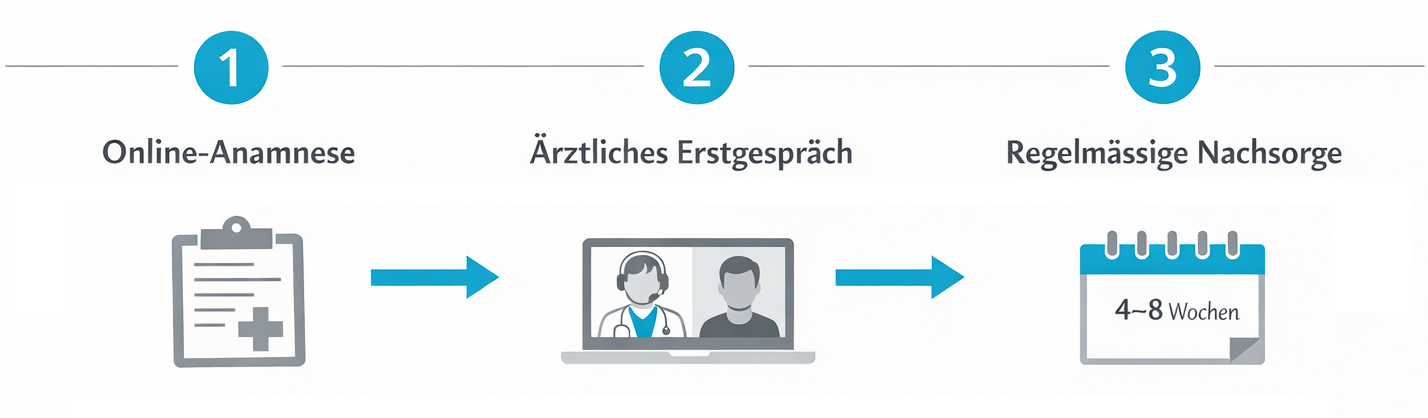
Telemedizinischer Ablauf: Von der Anfrage zur Therapieentscheidung
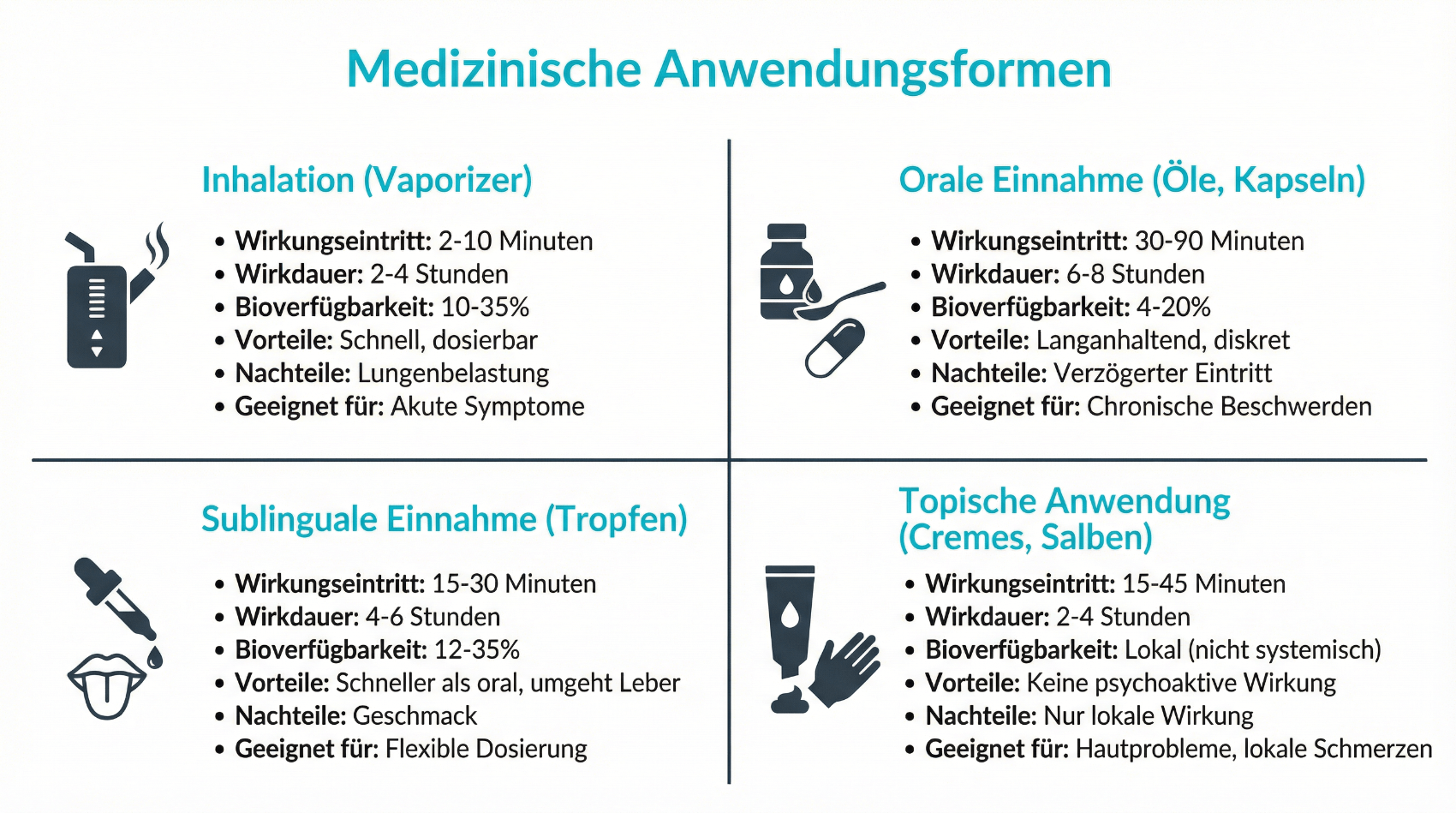
Der typische telemedizinische Prozess beginnt mit einer Online-Anmeldung und der strukturierten Erfassung medizinischer Basisdaten. Patientinnen und Patienten geben Beschwerden, bestehende Diagnosen, bisherige Therapien und aktuelle Medikamentenlisten an. In einem anschliessenden Videogespräch klärt die Ärztin oder der Arzt offene Fragen, vertieft die Anamnese und führt – soweit digital möglich – eine orientierende Untersuchung durch. Erst auf dieser Grundlage wird geprüft, ob eine Cannabis-Therapie überhaupt sinnvoll erscheint oder ob andere, besser etablierte Behandlungsoptionen im Vordergrund stehen sollten. Kommt medizinisches Cannabis in Betracht, werden Ziele der Behandlung, mögliche Nebenwirkungen, Wechselwirkungen, rechtliche Rahmenbedingungen und die Notwendigkeit regelmässiger Verlaufskontrollen ausführlich besprochen. Ein allfälliges Rezept wird anschliessend digital an eine Partnerapotheke übermittelt, sodass die Patientin oder der Patient das Medikament vor Ort oder per Versand nach geltendem Recht beziehen kann. Die Nachsorge erfolgt wiederum telemedizinisch, mit Anpassungen der Dosierung und Dokumentation der Wirksamkeit. Dieser strukturierte, digitale Prozess trägt dazu bei, sowohl Patientensicherheit als auch rechtliche Konformität zu gewährleisten.
Indikationen, Grenzen und Risiken der Cannabis-Therapie
Medizinisches Cannabis wird in der Schweiz vor allem als Option bei ausgewählten chronischen und therapieresistenten Beschwerden diskutiert. Häufige Fragestellungen stammen aus den Bereichen chronische Schmerzen, entzündliche Erkrankungen, neurologische Spastik, Schlafstörungen oder Appetitmangel. Wichtig ist, dass jede Indikation individuell geprüft wird und es keine pauschale Empfehlung gibt. In vielen Fällen müssen zunächst etablierte Therapieformen ausgeschöpft werden. Erst wenn diese nicht ausreichend wirksam oder nicht verträglich sind, kann Cannabis als Ergänzung oder Alternative in Betracht gezogen werden.
Demgegenüber stehen klare Grenzen: Bei bestimmten psychischen Erkrankungen, bei instabilen Herz-Kreislauf-Erkrankungen oder in der Schwangerschaft ist Zurückhaltung angezeigt oder eine Therapie mit THC-haltigen Präparaten kann kontraindiziert sein. Zudem können Nebenwirkungen wie Schläfrigkeit, Konzentrationsstörungen, Schwindel, Blutdruckschwankungen oder – vor allem bei hohen Dosen oder entsprechender Veranlagung – psychische Reaktionen auftreten. Die Gefahr einer psychischen Abhängigkeit steigt insbesondere bei langfristigem, hoch dosiertem Konsum, vor allem ausserhalb eines medizinischen Settings.
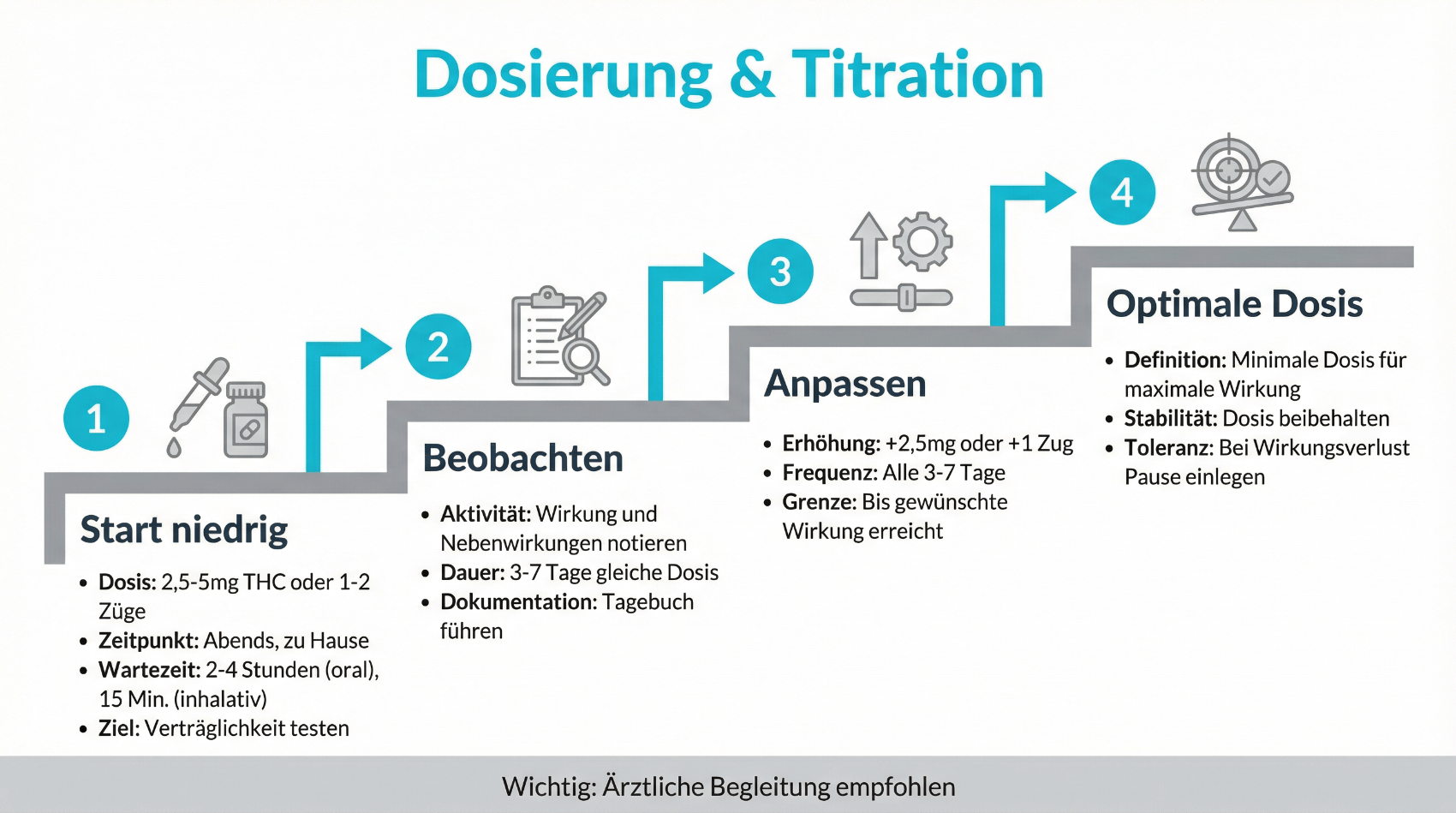
Dosierung, Titration und Verlaufskontrolle
In der Praxis erfolgt der Einstieg in eine Cannabis-Therapie meist nach dem Prinzip „start low, go slow“. Das bedeutet, dass mit einer niedrigen Dosis begonnen und diese schrittweise gesteigert wird, bis ein Gleichgewicht zwischen Symptomlinderung und Verträglichkeit erreicht ist. Die genaue Dosis hängt von der individuellen Situation, der Wirkstoffzusammensetzung (z.B. THC/CBD-Verhältnis), der Verabreichungsform und der Begleittherapie ab. Gerade in der Anfangsphase sind engmaschige Verlaufskontrollen sinnvoll, um rechtzeitig auf Nebenwirkungen zu reagieren und Fehlentwicklungen zu verhindern.
Telemedizin kann diesen Prozess unterstützen, indem regelmässige, kurze Nachsorgegespräche per Video oder Telefon ermöglicht werden. Patientinnen und Patienten können dabei Wirkung, Nebenwirkungen, Alltagstauglichkeit und mögliche Veränderungen anderer Medikamente schildern. Die Ärztin oder der Arzt dokumentiert diese Angaben, passt die Verordnung gegebenenfalls an und prüft, ob die Therapieziele realistisch bleiben oder angepasst werden sollten. Eine solche strukturierte Begleitung ist ein wichtiger Bestandteil der sicheren Anwendung von medizinischem Cannabis.
Digitale Rezepte, Apothekenanbindung und Datenschutz
Ein wesentlicher Vorteil moderner Telemedizin-Plattformen liegt in der nahtlosen Verbindung zwischen ärztlicher Verschreibung und Apothekenversorgung. Bei Evidena werden Rezepte für medizinisches Cannabis – sofern aus medizinischer Sicht gerechtfertigt – digital erstellt und direkt an kooperierende Schweizer Partnerapotheken übermittelt. Diese Apotheken verfügen über die notwendige Bewilligung zur Abgabe von Betäubungsmitteln und stellen sicher, dass nur zugelassene, qualitativ kontrollierte Präparate eingesetzt werden.
Datenschutz spielt dabei eine zentrale Rolle: Sämtliche Patientendaten werden gemäss schweizerischer Gesetzgebung verarbeitet und gespeichert. Der Zugriff ist auf die beteiligten Fachpersonen beschränkt und erfolgt über gesicherte Verbindungen. Für Patientinnen und Patienten bedeutet dies Transparenz und Kontrolle: Sie wissen, wer Zugriff auf ihre Daten hat, wie Rezepte übermittelt werden und auf welchem Weg das Medikament letztlich bei ihnen ankommt. Zusätzlich können sie in ihrem digitalen Patientenbereich Unterlagen, Arztberichte und Medikationspläne verwalten.

Unterstützung bei Kostenträgern und Transparenz der Therapie
Die Frage der Kostenübernahme durch Krankenkassen ist bei medizinischem Cannabis komplex und hängt von Diagnose, Produkt, individueller Situation und Versicherungsmodell ab. Einige Fälle können unter bestimmten Voraussetzungen teilweise übernommen werden, andere bleiben Selbstzahlerleistungen. Plattformen wie Evidena unterstützen Patientinnen und Patienten dabei, die notwendigen Unterlagen – etwa ärztliche Berichte oder Therapiepläne – strukturiert zusammenzustellen, damit eine allfällige Kostengutsprache geprüft werden kann. Eine Garantie für Kostenübernahme lässt sich daraus allerdings nicht ableiten.
Wesentlich ist die Transparenz des gesamten therapeutischen Prozesses: Dokumentierte Indikation, klare Therapieziele, nachvollziehbare Dosierung, regelmässige Evaluation und gegebenenfalls Anpassung oder Beendigung der Therapie. Diese Transparenz erleichtert nicht nur die Kommunikation mit Kostenträgern, sondern erhöht auch die Patientensicherheit, da alle Beteiligten auf denselben Informationsstand zugreifen können.
Gesellschaftliche Einordnung: Prävention, Jugendschutz und verantwortungsvoller Umgang
Die medizinische Nutzung von Cannabis darf nie losgelöst von den gesundheitlichen Risiken des nicht-medizinischen Konsums betrachtet werden. Behörden wie das Bundesamt für Gesundheit (BAG) und Organisationen wie Sucht Schweiz weisen seit Jahren auf die Gefahren hin, die insbesondere mit häufigem, hoch dosiertem Konsum über längere Zeit verbunden sind. Jugendliche und junge Erwachsene gelten als besonders vulnerabel, da sich ihr Gehirn noch in der Entwicklung befindet und langfristiger Konsum mit erhöhtem Risiko für psychische, soziale und gesundheitliche Probleme einhergehen kann.
Vor diesem Hintergrund ist es wichtig, dass die Cannabis-Therapie im medizinischen Kontext stets klar abgegrenzt bleibt von Freizeitkonsum. Ärztlich verordnete Behandlungen verfolgen ein therapeutisches Ziel, erfolgen in kontrollierten Dosen und unterliegen regelmässigen Kontrollen. Gleichzeitig bleibt Prävention zentral: Auch Patientinnen und Patienten, die medizinisches Cannabis erhalten, sollten über Risiken von Mischkonsum, Teilnahme am Strassenverkehr unter THC-Einfluss und mögliche Missbrauchsrisiken aufgeklärt werden. Telemedizin bietet hier eine Chance, Aufklärung niederschwellig und wiederholt in den Behandlungsalltag zu integrieren.

Cannabis und Strassenverkehr: Rechtliche und medizinische Perspektive
Aus rechtlicher Sicht gilt Fahren unter dem Einfluss von Cannabis in der Schweiz als schwere Widerhandlung gegen das Strassenverkehrsgesetz. Bereits ab einem Blutwert von 1.5 mcg/l THC wird eine Person als fahrunfähig eingestuft, mit entsprechenden rechtlichen Konsequenzen wie Busse, Freiheitsstrafe und Führerausweisentzug. Diese Regelung betrifft alle Personen, unabhängig davon, ob sie Cannabis medizinisch oder nicht-medizinisch konsumiert haben.
Für Patientinnen und Patienten in einer Cannabis-Therapie bedeutet dies: Sie tragen die Verantwortung, ihre Fahrtüchtigkeit kritisch zu beurteilen und in Zweifelsfällen auf das Führen von Fahrzeugen zu verzichten. Ärztinnen und Ärzte sind gefordert, dieses Thema aktiv anzusprechen, insbesondere bei Beginn einer neuen Therapie oder bei Dosiserhöhungen. Telemedizinische Beratungen bieten Raum, um Fragen zu Strassenverkehr, Reaktionszeiten und praktischen Alltagssituationen zu klären. Ziel ist es, sowohl die individuelle Sicherheit als auch die Sicherheit anderer Verkehrsteilnehmender zu schützen.
Ausblick: Zukunft der Cannabis-Therapie und digitale Medizin in der Schweiz
Die Regulierung von Cannabis befindet sich international und auch in der Schweiz im Wandel. Pilotprojekte zur kontrollierten Abgabe zu nicht-medizinischen Zwecken sollen in den kommenden Jahren zusätzliche Erkenntnisse liefern, unter anderem zu Konsummustern, Marktentwicklungen und gesundheitlichen Auswirkungen. Für den medizinischen Bereich ist zu erwarten, dass die wissenschaftliche Datenlage weiter zunimmt, neue Darreichungsformen und standardisierte Präparate entwickelt werden und Leitlinien präziser definieren, in welchen Situationen Cannabis eine sinnvolle Option darstellt.
Parallel dazu wird die Digitalisierung des Gesundheitswesens voranschreiten. Telemedizin, elektronische Rezepte, vernetzte Apotheken und digitale Patientenportale werden fester Bestandteil des Alltags. Plattformen wie Evidena zeigen, wie diese Elemente praktisch zusammenspielen können, um Patientinnen und Patienten einen leichteren, aber gleichzeitig sicheren Zugang zu spezialisierten Therapien zu ermöglichen. Entscheidend bleibt dabei der Dreiklang aus medizinischer Seriosität, rechtlicher Konformität und einem respektvollen, verantwortungsvollen Umgang mit einem sensiblen Thema wie Cannabis.
Häufig gestellte Fragen
Häufige Fragen zu medizinischem Cannabis und Telemedizin in der Schweiz
Wer kann in der Schweiz medizinisches Cannabis erhalten?
Medizinisches Cannabis kann in der Schweiz von Ärztinnen und Ärzten für Patientinnen und Patienten mit bestimmten, meist chronischen Erkrankungen verschrieben werden, wenn etablierte Therapien nicht ausreichend wirksam oder nicht verträglich sind. Es gibt keine reine „Wunschverordnung“: Grundlage ist immer eine medizinische Diagnose, eine dokumentierte Vorgeschichte und eine individuelle Nutzen-Risiko-Abwägung. Nicht jeder Wunsch nach Cannabis führt zu einer Verschreibung – Ärztinnen und Ärzte entscheiden unabhängig und orientieren sich an gesetzlichen Vorgaben sowie der aktuellen Evidenz.
Ist eine telemedizinische Verschreibung von Cannabis rechtlich zulässig?
Ja, telemedizinische Behandlungen sind in der Schweiz zulässig, sofern sie die gleichen fachlichen und rechtlichen Standards einhalten wie eine Behandlung vor Ort. Das gilt auch für die Verordnung von medizinischem Cannabis. Ärztinnen und Ärzte müssen sicherstellen, dass sie über alle relevanten Informationen verfügen, um eine fundierte Entscheidung treffen zu können. Plattformen wie Evidena unterstützen diesen Prozess durch strukturierte Anamnesen, dokumentierte Videokonsultationen und gesicherte Übermittlung der Rezepte an zugelassene Schweizer Apotheken.
Unterscheidet sich medizinisches Cannabis von Produkten aus dem freien Handel?
Ja. Medizinisches Cannabis sind in der Regel standardisierte, kontrollierte Präparate mit definiertem THC- und/oder CBD-Gehalt, die als Betäubungsmittel oder Arzneimittel eingestuft und nur auf Rezept verfügbar sind. Produkte mit weniger als 1 % THC, die frei im Handel erhältlich sind, unterliegen anderen Regelungen (z.B. Tabak-, Lebensmittel- oder Kosmetikrecht) und sind nicht automatisch als Arzneimittel zugelassen. Sie ersetzen keine ärztlich überwachte Therapie und sind in ihrer Qualität und Zusammensetzung teilweise unterschiedlich. Für eine medizinische Behandlung ist die Verschreibung durch eine Ärztin oder einen Arzt entscheidend.
Übernimmt die Krankenkasse die Kosten für eine Cannabis-Therapie?
Die Kostenübernahme durch die obligatorische Krankenpflegeversicherung ist bei medizinischem Cannabis nicht einheitlich geregelt und hängt von verschiedenen Faktoren ab, etwa von der zugelassenen Indikation, dem eingesetzten Präparat und der individuellen Situation. In einigen Fällen können Teilübernahmen oder Einzelfallentscheidungen möglich sein, in anderen Fällen bleiben die Kosten beim Patienten. Ärztinnen und Ärzte sowie Plattformen wie Evidena können dabei helfen, die notwendigen Unterlagen für eine allfällige Prüfung durch die Krankenkasse bereitzustellen, können jedoch keine Garantie für eine Kostenübernahme geben.
Darf ich unter einer Cannabis-Therapie Auto fahren?
Die Teilnahme am Strassenverkehr unter dem Einfluss von Cannabis ist in der Schweiz streng geregelt. Ab einem bestimmten THC-Blutwert gilt eine Person als fahrunfähig, unabhängig davon, ob das Cannabis medizinisch oder nicht-medizinisch konsumiert wurde. Wer medizinisches Cannabis einnimmt, sollte die eigene Reaktionsfähigkeit kritisch beobachten und im Zweifel auf das Fahren verzichten. Dieses Thema sollte in der ärztlichen Beratung – auch telemedizinisch – ausdrücklich besprochen werden. Bei Beginn oder Änderung der Dosierung ist besondere Vorsicht geboten.
Wie sicher sind meine Daten bei einer telemedizinischen Cannabis-Beratung?
Seriöse Telemedizin-Anbieter in der Schweiz unterliegen den gleichen datenschutzrechtlichen Vorgaben wie Praxen vor Ort. Evidena setzt auf verschlüsselte Verbindungen, rollenbasierte Zugriffsrechte und Speicherung der Daten gemäss schweizerischer Gesetzgebung. Nur unmittelbar beteiligte Fachpersonen erhalten Einsicht in Ihre medizinischen Informationen. Digitale Rezepte werden über gesicherte Kanäle an Partnerapotheken übermittelt. Patientinnen und Patienten behalten jederzeit das Recht, Auskunft über die gespeicherten Daten zu verlangen und zu erfahren, wie diese verwendet werden.
Kann ich eine laufende Cannabis-Therapie jederzeit beenden?
Ja. Eine Therapie mit medizinischem Cannabis kann in Absprache mit der behandelnden Ärztin oder dem behandelnden Arzt angepasst oder beendet werden. In vielen Fällen ist es sinnvoll, die Dosis schrittweise zu reduzieren, anstatt abrupt aufzuhören, insbesondere bei höherer und längerer Einnahme. Telemedizinische Nachsorgegespräche eignen sich gut, um diesen Prozess zu planen, mögliche Entzugssymptome zu besprechen und alternative Therapieoptionen zu prüfen. Ziel ist stets, die Behandlung an Ihre aktuelle gesundheitliche Situation anzupassen.