Voraussetzungen für ein Cannabis-Rezept in der Schweiz
Seit August 2022 kann in der Schweiz jede Ärztin und jeder Arzt medizinische Cannabisarzneimittel verschreiben – ohne Bewilligung des BAG. Dennoch bestehen viele Unsicherheiten rund um Voraussetzungen, Ablauf und Kosten. Auf dieser Seite erhalten Sie eine strukturierte, neutrale Orientierung. - Welche medizinischen und rechtlichen Voraussetzungen für ein Cannabis-Rezept gelten - Wie der Weg von der ärztlichen Einschätzung bis zur Abgabe in der Apotheke konkret aussieht - Welche Rolle digitale Anbieter wie Evidena Care bei der modernen Cannabis-Therapie in der Schweiz spielen
Anfang einer neuen Ära: Cannabis als Medizin in der Schweiz
In der Schweiz hat eine entscheidende gesetzliche Änderung stattgefunden, die die medizinische Landschaft für chronisch kranke Patientinnen und Patienten nachhaltig beeinflusst. Bis 2022 wurde Cannabis rechtlich primär als verbotenes Betäubungsmittel eingeordnet, heute ist es für klar umrissene medizinische Zwecke zugelassen. Der Wechsel von der Ausnahmebewilligung zur regulären ärztlichen Verschreibung markiert einen Wendepunkt: Ärztinnen und Ärzte können Cannabisarzneimittel im Rahmen einer fachgerechten Behandlung einsetzen, ohne vorgängige Einzelbewilligung durch das Bundesamt für Gesundheit (BAG). Getrieben wurde diese Entwicklung durch einen wachsenden klinischen Bedarf, die Erfahrungen zahlreicher Patientinnen und Patienten sowie eine zunehmende, wenn auch noch nicht in allen Indikationen abschliessende, wissenschaftliche Evidenz. Die folgenden Abschnitte erläutern, welche Voraussetzungen Sie für ein Cannabis-Rezept in der Schweiz erfüllen müssen, wie der Ablauf konkret aussieht und welche Rolle moderne, digitale Versorgungsplattformen wie Evidena Care spielen.
Rechtliche Grundlagen: Was seit 2022 für medizinisches Cannabis gilt
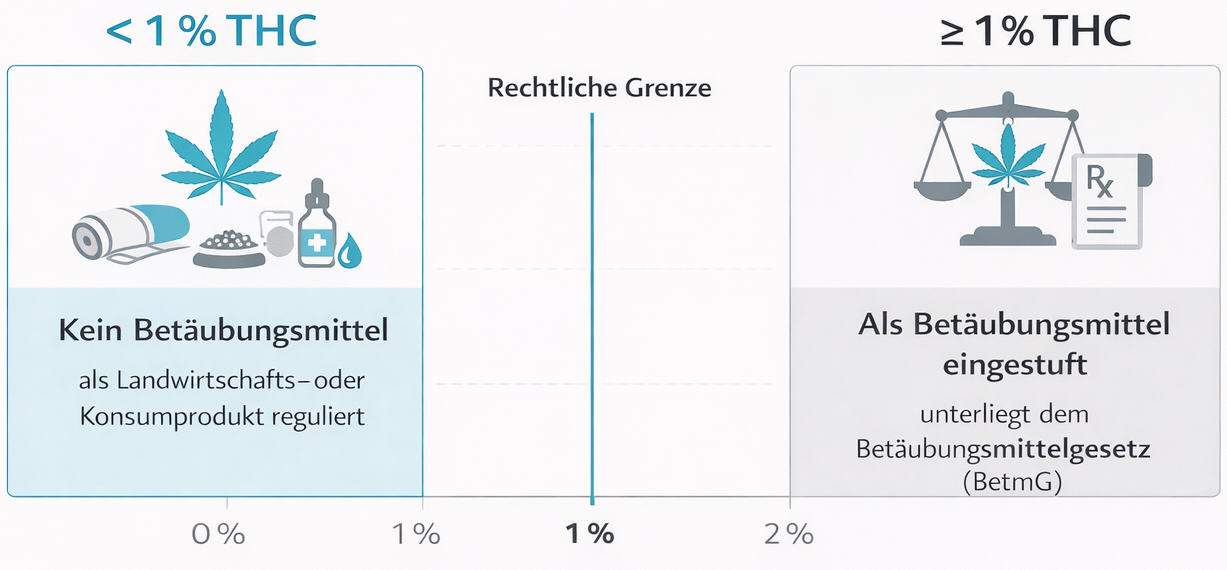
Mit der Revision des Betäubungsmittelgesetzes (BetmG) und der entsprechenden Verordnungen per 1. August 2022 wurde das Verbot von Cannabis zu medizinischen Zwecken aufgehoben. Seither unterstehen Anbau, Verarbeitung, Herstellung und Handel von Cannabisarzneimitteln dem Bewilligungs- und Kontrollsystem von Swissmedic – analog zu anderen medizinisch verwendeten Betäubungsmitteln wie Morphin oder Fentanyl. Für Sie als Patientin oder Patient bedeutet dies: Cannabis bleibt im Freizeitbereich – abgesehen von Pilotversuchen – verboten, kann aber im Rahmen einer ärztlich geführten Therapie als Heilmittel eingesetzt werden.
Wesentlich ist die Rolle der behandelnden Ärztin oder des behandelnden Arztes. Diese Fachpersonen entscheiden eigenverantwortlich, ob in Ihrem individuellen Fall eine Cannabis-Therapie medizinisch sinnvoll erscheint. Für die ersten beiden Behandlungsjahre besteht zudem eine Meldepflicht: Verschreibende Ärztinnen und Ärzte müssen anonymisierte Therapiedaten an das BAG übermitteln. Diese Datenerhebung dient dem Ziel, Wirkungen, Nebenwirkungen und Verschreibungsgewohnheiten besser zu verstehen und die künftigen Richtlinien weiterzuentwickeln. Die Meldepflicht läuft voraussichtlich bis 2029 und hat für Sie keine unmittelbaren Zusatzwege zur Folge – sie wird durch die Praxis organisiert.
Rechtssicherheit und Qualität im Fokus
Medizinisches Cannabis in der Schweiz unterliegt strengen gesetzlichen Vorgaben. Die Produkte stammen aus kontrolliertem Anbau, werden nach GACP-, EU-GMP- und GDP-Standards verarbeitet und zentral überwacht. Für Patientinnen und Patienten ist dies ein wesentlicher Unterschied zum unregulierten Schwarzmarkt: Dosis, Wirkstoffgehalt und Reinheit sind definiert, und die Therapie erfolgt immer im Rahmen einer ärztlichen Betreuung. So kann Cannabis rechtssicher, transparent und unter Kontrolle der Behandelnden eingesetzt werden.
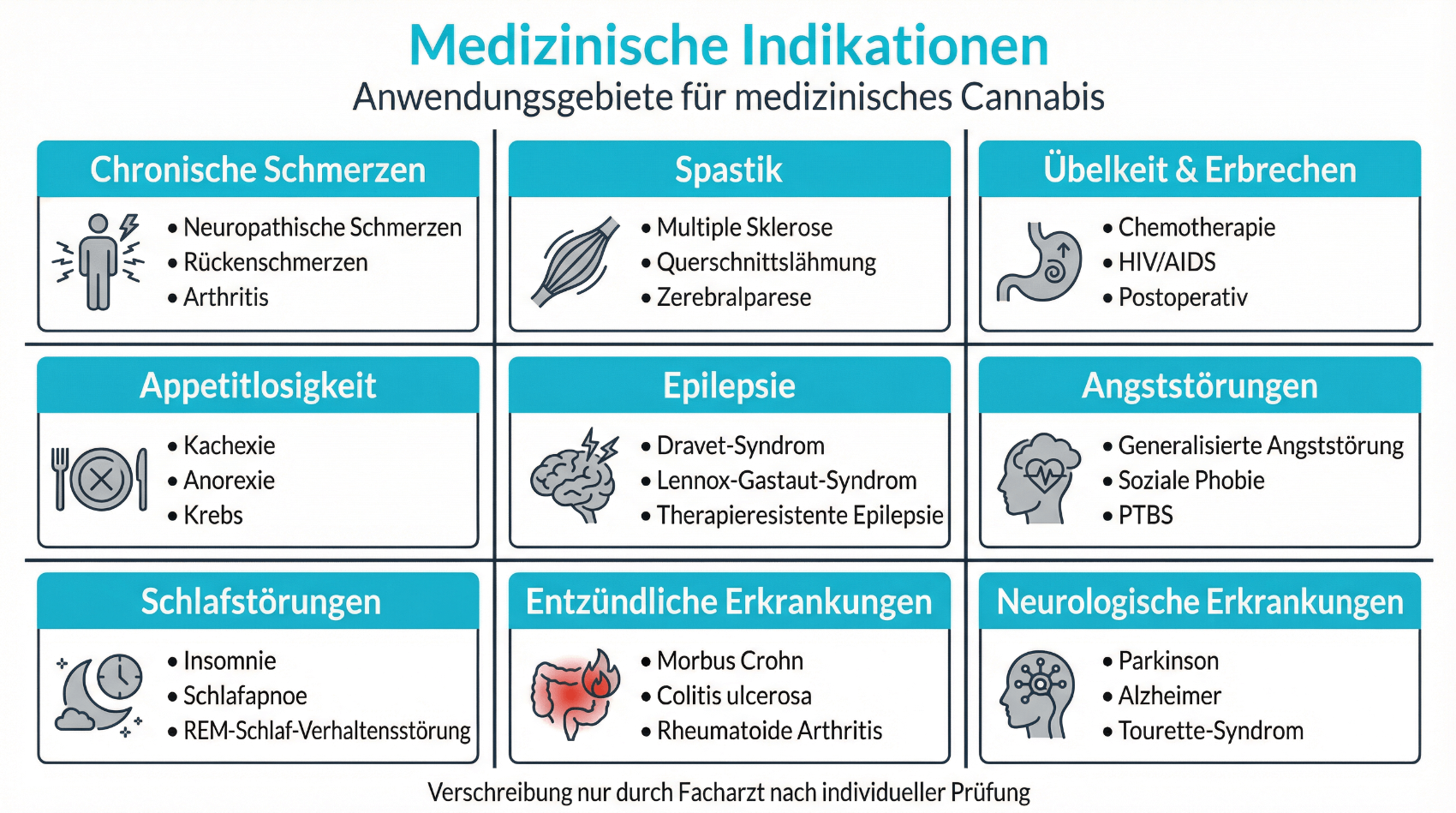
Medizinische Voraussetzungen: Für wen kommt ein Cannabis-Rezept in Frage?
Medizinisches Cannabis ist keine Erstlinien-Therapie und kein Ersatz für eine umfassende medizinische Abklärung. Es wird in der Regel dann erwogen, wenn etablierte Behandlungen nicht ausreichend wirksam waren, nicht vertragen wurden oder aus medizinischen Gründen nicht infrage kommen. Ob ein Cannabis-Rezept sinnvoll ist, hängt immer von Ihrer individuellen Situation, der Grunderkrankung und Ihren bisherigen Therapien ab. Typischerweise prüfen Ärztinnen und Ärzte den Einsatz bei folgenden Indikationen:
- Chronische Schmerzen
- Spastik und Krämpfe
- Übelkeit und Appetitverlust bei Chemotherapie
Hinter diesen Stichworten verbergen sich sehr unterschiedliche Erkrankungsbilder: Chronische Schmerzen können beispielsweise neuropathisch sein (etwa nach Nervenschädigungen oder bei Diabetes), tumorbedingt auftreten oder durch muskuloskelettale Erkrankungen verursacht werden. Spastik und Krämpfe zeigen sich häufig bei Multipler Sklerose oder anderen neurologischen Erkrankungen. Übelkeit, Erbrechen und Appetitverlust sind typische Nebenwirkungen vieler Chemotherapien und können den Allgemeinzustand stark beeinträchtigen. In all diesen Situationen kann eine fachgerecht dosierte Cannabis-Therapie das Ziel haben, Symptome zu lindern und die Lebensqualität zu verbessern. Gleichzeitig berücksichtigen Ärztinnen und Ärzte mögliche Kontraindikationen – etwa unbehandelte Psychosen, bestimmte schwere Herz-Kreislauf-Erkrankungen oder eine bestehende Abhängigkeitserkrankung – und wägen Nutzen und Risiko sorgfältig ab.

Wirkstoffe und Produkte: THC, CBD und Cannabisarzneimittel im Überblick
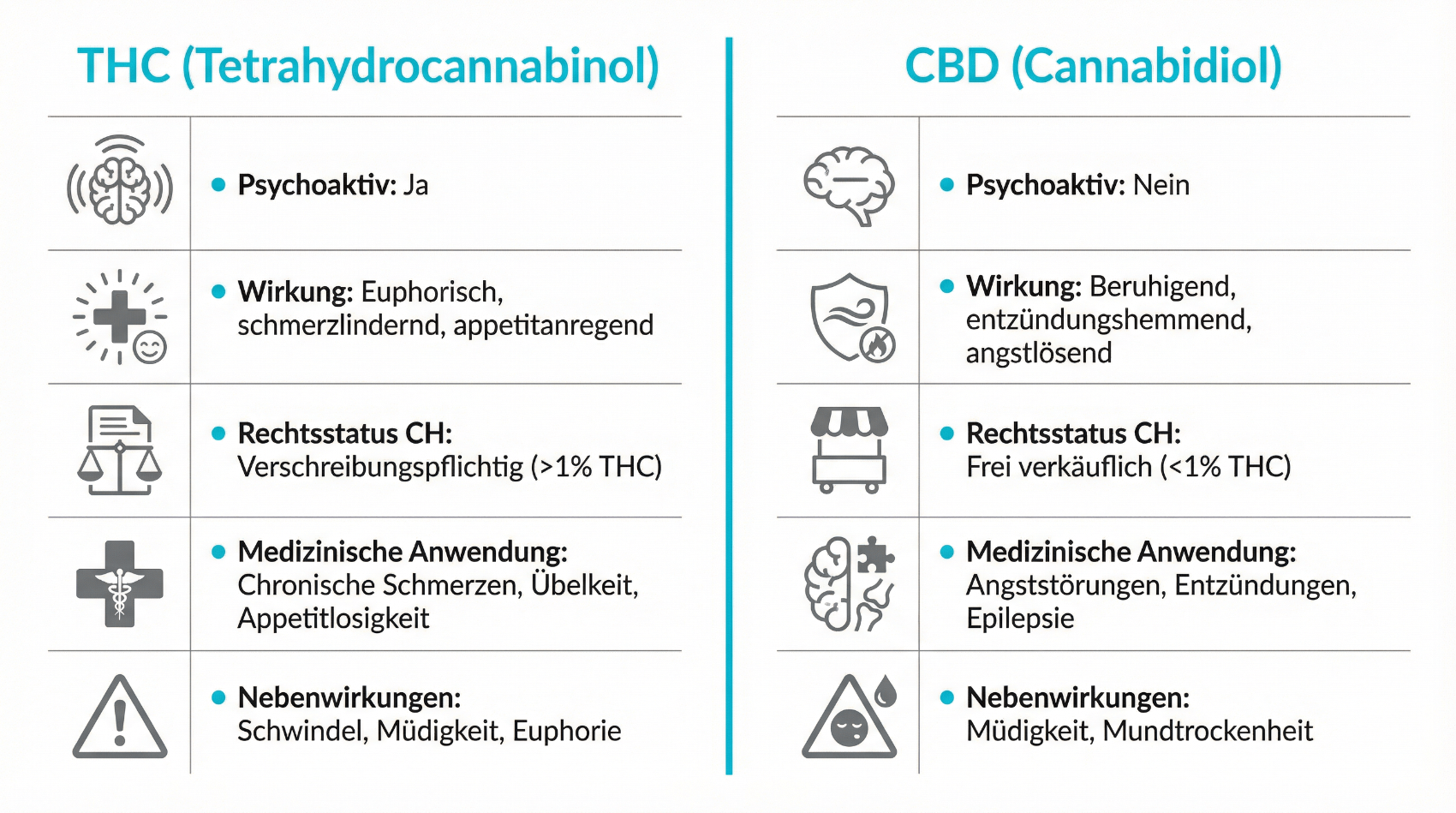
Unter dem Begriff Cannabisarzneimittel werden alle Cannabisprodukte zusammengefasst, die in einem medizinischen Kontext eingesetzt werden – unabhängig davon, ob es sich um Blüten, Öle, Extrakte oder andere Darreichungsformen handelt. Entscheidend ist die definierte Zusammensetzung der Wirkstoffe und die Herstellung unter kontrollierten Bedingungen. Im Zentrum stehen dabei zwei Hauptwirkstoffe: Tetrahydrocannabinol (THC) und Cannabidiol (CBD).
THC ist vor allem für die psychoaktiven Effekte bekannt, die im Freizeitkonsum eine Rolle spielen. In der Medizin wird es wegen seiner schmerzlindernden, muskelentspannenden und appetitanregenden Eigenschaften eingesetzt. CBD wirkt nicht berauschend, kann aber entzündungsmodulierende, angstlösende und krampflösende Effekte haben. Viele medizinische Cannabisarzneimittel kombinieren THC und CBD in unterschiedlichen Verhältnissen, um das sogenannte Entourage-Konzept zu nutzen – also das Zusammenspiel verschiedener Cannabinoide und weiterer Pflanzenbestandteile.
In der Schweiz sind insbesondere folgende Produktarten verbreitet:
- Cannabisblüten mit definiertem THC- und CBD-Gehalt
- Öle und Lösungen (magistrale Rezepturen, z. B. Tropfen)
- Standardisierte Extrakte mit festgelegten Wirkstoffprofilen
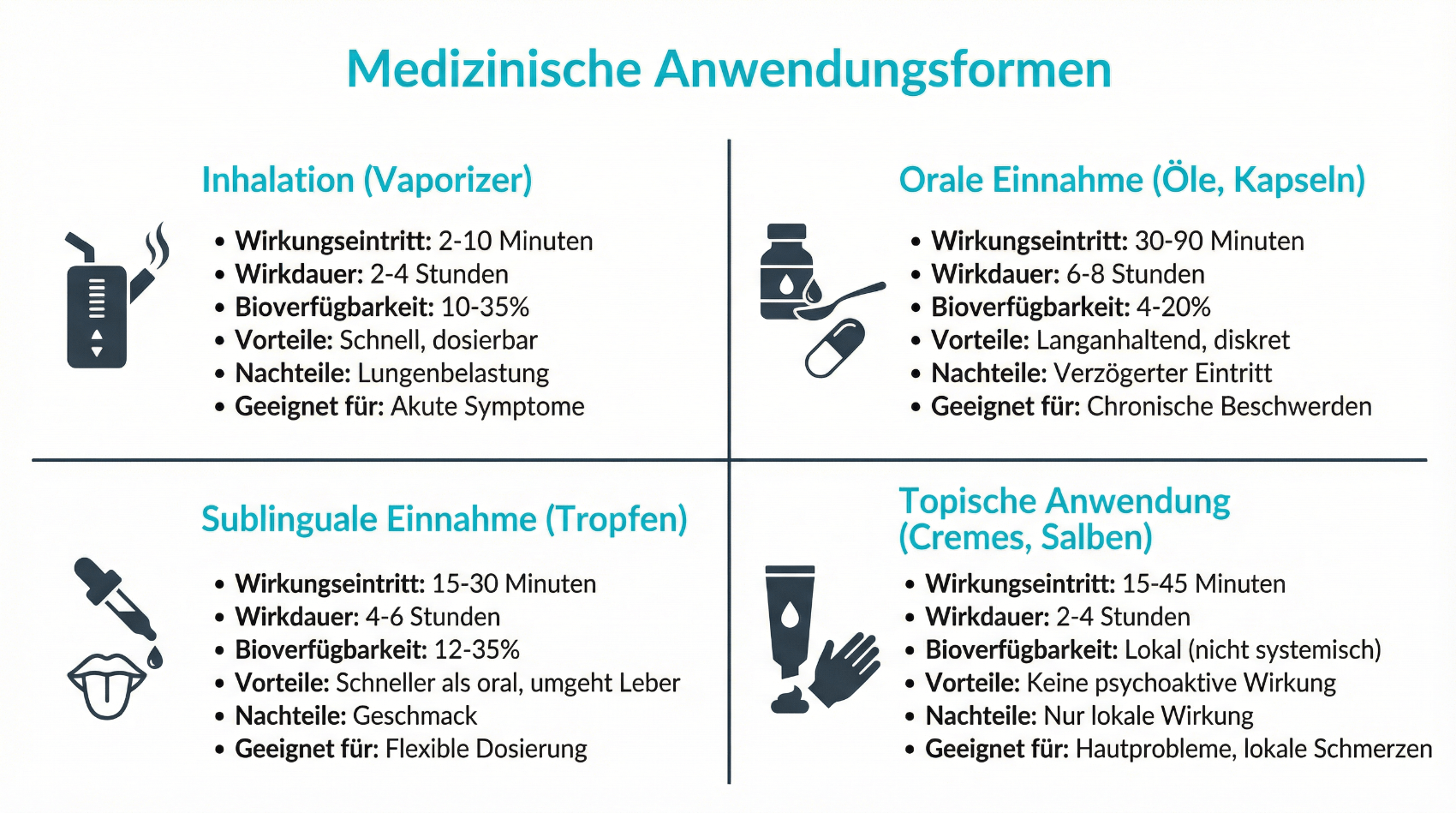
Cannabisblüten werden meist zur Inhalation mittels Vaporizer eingesetzt. Öle und Extrakte eignen sich zur oralen Einnahme, häufig über Tropfen, die unter die Zunge gegeben oder mit Flüssigkeit eingenommen werden. Welche Form sich für Sie eignet, entscheidet die behandelnde Ärztin oder der behandelnde Arzt unter Berücksichtigung Ihrer Vorerkrankungen, Ihres Alltags und Ihrer bisherigen Therapieerfahrungen. Entscheidend ist stets eine schrittweise Dosisanpassung („start low, go slow“), um die individuell verträgliche und wirksame Dosis zu finden.
Vom Rezept zur Apothekenausgabe: So läuft der Prozess in der Praxis ab
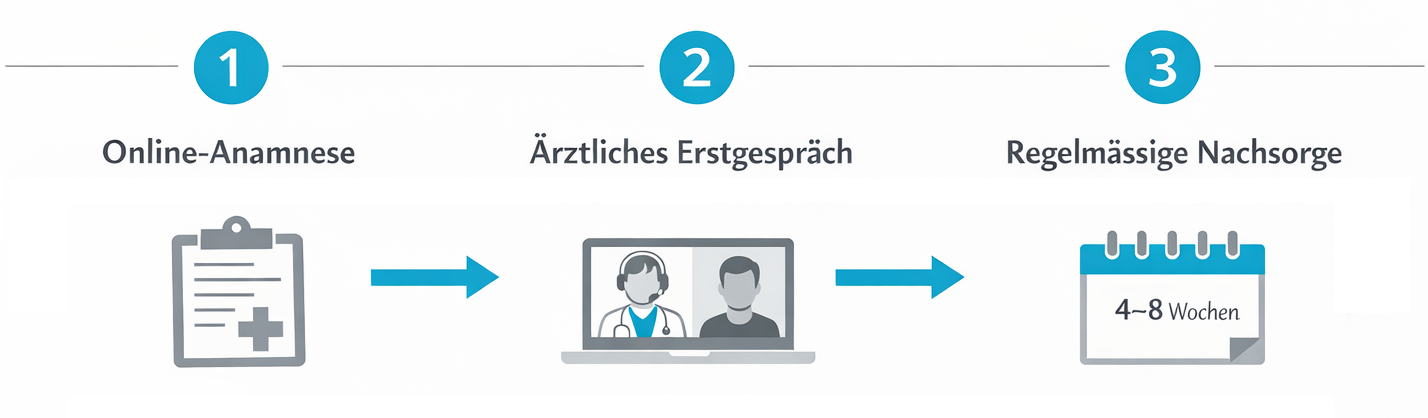
Der Weg zur Erlangung eines medizinischen Cannabis-Rezepts beginnt immer mit der ärztlichen Beratung. Diese kann sowohl in einer klassischen Praxis als auch über einen gesicherten digitalen Kanal stattfinden. Wichtig ist eine vollständige Anamnese, das heisst die Erfassung Ihrer Beschwerden, Vorerkrankungen, bisherigen Therapien und aktueller Medikamente. Auf dieser Basis entscheidet die Ärztin oder der Arzt, ob eine Cannabis-Therapie als ergänzende oder alternative Option sinnvoll erscheint.
| Schritt | Beschreibung |
|---|---|
| 1. Ärztliche Konsultation | Medizinische Beurteilung, Einschätzung der Indikation, Aufklärung zu Chancen und Risiken |
| 2. Rezeptausstellung | Individuelle Verschreibung eines geeigneten Cannabisarzneimittels (Blüten, Öl oder Extrakt) |
| 3. Abholung oder Lieferung | Herstellung und Bereitstellung durch eine zertifizierte Apotheke, auf Wunsch oft mit Versand |
In der Praxis bedeutet dies: Nach der Konsultation stellt die Ärztin oder der Arzt ein Betäubungsmittelrezept oder eine Verordnung für eine magistrale Rezeptur aus. Dieses Rezept geht an eine entsprechend befugte Apotheke, die das Präparat entweder herstellt oder ein zugelassenes Fertigarzneimittel abgibt. Viele Apotheken bieten eine diskrete Lieferung nach Hause an, was insbesondere für mobilitätseingeschränkte oder stark belastete Patientinnen und Patienten hilfreich ist. Parallel kann der Arzt oder die Ärztin mit Ihnen einen Plan für Verlaufskontrollen und Dosisanpassungen festlegen. Eine enge Rückmeldung zu Wirkung und Verträglichkeit ist dabei zentral.
Digitale Versorgung mit Evidena Care: Moderne Cannabis-Therapie aus einer Hand
Evidena Care AG ist ein Schweizer Gesundheitsdienstleister, der sich auf eine integrierte, digitale Versorgung mit medizinischem Cannabis spezialisiert hat. Im Mittelpunkt steht nicht die Telemedizin als Selbstzweck, sondern eine moderne, koordinierte Versorgungskette: von der ärztlichen Beurteilung über die Therapieplanung bis hin zur Rezeptabwicklung und Zusammenarbeit mit Partner-Apotheken. Für Sie als Patientin oder Patient bedeutet dies, dass Sie alle wesentlichen Schritte der Cannabis-Therapie strukturiert und digital unterstützt organisieren können – ohne auf die persönliche ärztliche Verantwortung zu verzichten.
Die Plattform verbindet drei zentrale Elemente: seriöse medizinische Betreuung (online und bei Bedarf in Präsenz), eine strukturierte Cannabis-Therapie mit Aufklärung und Nachsorge sowie einen digitalen Rezept- und Apothekenservice. Ergänzt wird dies durch eine Patientenplattform, auf der Sie Dokumente, Verordnungen und Terminabsprachen übersichtlich verwalten können. Evidena versteht Cannabis konsequent als medizinische Behandlung und nicht als Produkt. Der Fokus liegt auf Therapiequalität, Sicherheit und Transparenz.
Cannabis-Therapie
Erfahren Sie, wie Evidena Care den Zugang zu medizinischer Cannabis-Therapie strukturiert: von der qualifizierten ärztlichen Einschätzung über die schrittweise Dosisanpassung bis zur kontinuierlichen Verlaufskontrolle.
Info-/Vergleichsportal
Nutzen Sie das Evidena Info- und Vergleichsportal, um sich neutral über Therapieoptionen, Studienlage, Produkteigenschaften und Kostenmodelle im Bereich medizinischer Cannabis-Therapie in der Schweiz zu informieren.
Partner-Apotheken
Finden Sie schnell Partner-Apotheken, die Erfahrung mit der Herstellung und Abgabe von Cannabisarzneimitteln haben und eng mit behandelnden Ärztinnen und Ärzten zusammenarbeiten.
Allgemeine Fragen
Lesen Sie häufig gestellte Fragen rund um Voraussetzungen, Sicherheit, rechtlichen Rahmen und organisatorische Aspekte der Cannabis-Therapie mit Evidena Care.
Kosten, Vergütung und finanzielle Planung der Therapie
Obwohl medizinisches Cannabis als Heilmittel zugelassen ist, werden die Kosten derzeit nur in Ausnahmefällen von der obligatorischen Krankenpflegeversicherung übernommen. Der Grund: Die verfügbare Evidenz zur Wirksamkeit und Wirtschaftlichkeit wird für eine generelle Aufnahme in die Spezialitätenliste bislang als nicht ausreichend angesehen. Dementsprechend muss im Einzelfall geprüft werden, ob eine Kostenbeteiligung möglich ist. Dies kann zum Beispiel bei schwerwiegenden, therapieresistenten Erkrankungen mit nachgewiesenem Nutzen in Betracht gezogen werden.
Für Patientinnen und Patienten ist es sinnvoll, frühzeitig das Gespräch mit der Ärztin oder dem Arzt sowie der Versicherung zu suchen. Dazu gehört die Klärung folgender Punkte: Welche Präparate sind vorgesehen? Mit welchen monatlichen Gesamtkosten ist zu rechnen (inklusive ärztlicher Betreuung)? Gibt es bereits Kostenübernahmen bei ähnlichen Fällen im gleichen Versicherungsmodell? Digitale Anbieter wie Evidena Care können dabei unterstützen, die benötigten medizinischen Unterlagen strukturiert bereitzustellen und die Kommunikation mit Versicherern zu vereinfachen. Gleichzeitig ist Transparenz bei Preisen und Therapieaufbau wichtig, damit Sie die finanzielle Belastung realistisch einschätzen können.
Kosten im Blick behalten
Die Preise für Cannabisblüten liegen in der Schweiz häufig im Bereich von rund 10 bis 20 Franken pro Gramm, während Öle und Extrakte je nach Konzentration und Herstellungsaufwand variieren. Hinzu kommen die Kosten für ärztliche Konsultationen und Verlaufskontrollen. Eine strukturierte Planung – mit klarer Dosisstrategie und regelmässiger Überprüfung der Wirksamkeit – hilft, unnötige Ausgaben zu vermeiden und die Therapie auf das medizinisch Notwendige zu fokussieren.
Sichere Anwendung: Dosierung, Einnahmeformen und Alltag
Die sichere Anwendung von medizinischem Cannabis beruht auf drei Grundpfeilern: einer vorsichtigen Dosisfindung, der Wahl einer geeigneten Einnahmeform und einer realistischen Einschätzung der Auswirkungen auf den Alltag – etwa im Hinblick auf Reaktionsfähigkeit, Arbeit oder Verkehrsteilnahme. In der Regel beginnen Ärztinnen und Ärzte mit einer niedrigen Dosis und steigern diese langsam, bis eine ausreichende Wirkung bei akzeptabler Verträglichkeit erreicht wird.
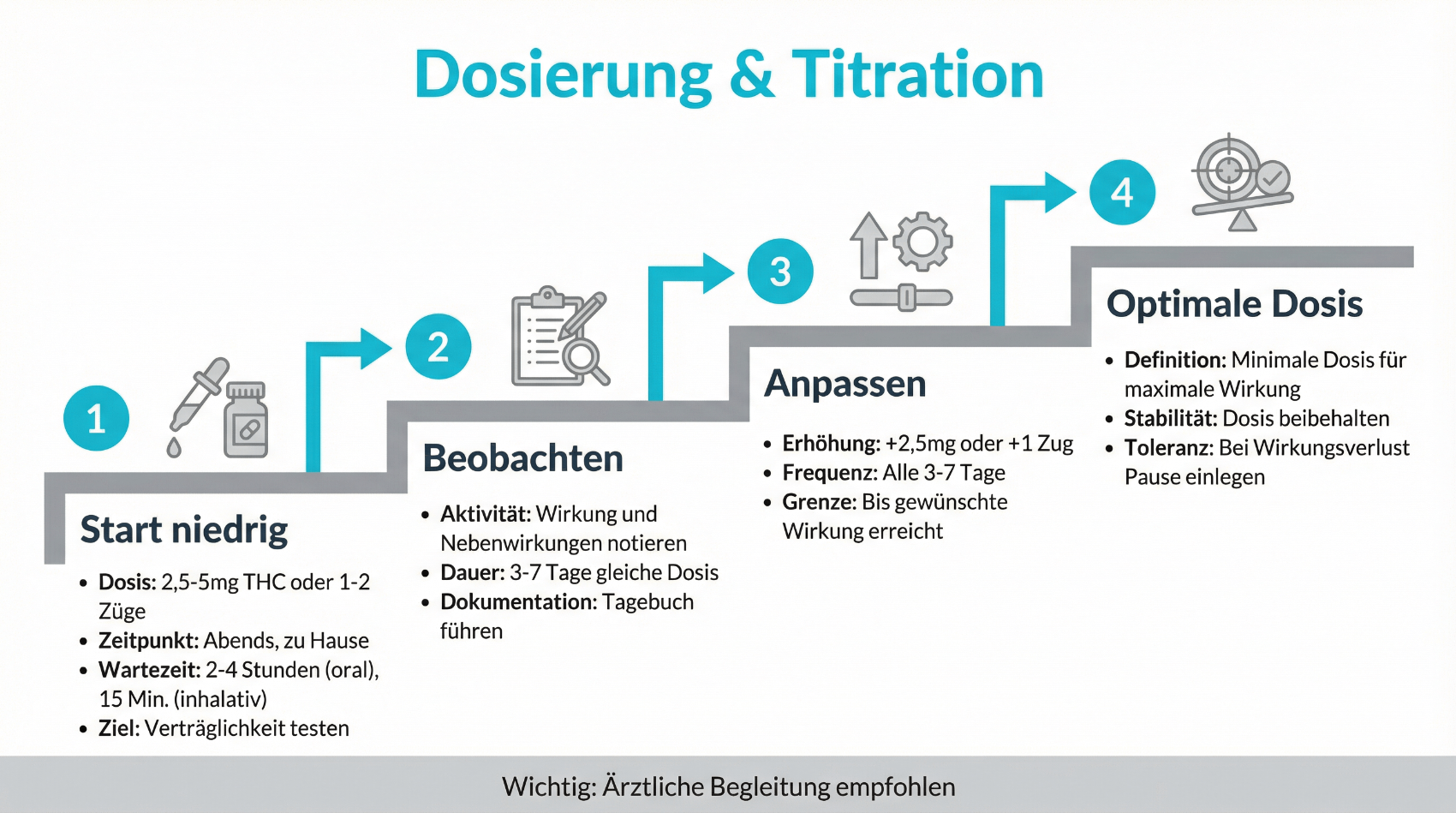
Für die Einnahme kommen insbesondere folgende Formen zum Einsatz:
- Inhalation über medizinische Vaporizer (z. B. bei standardisierten Blüten)
- Orale Einnahme über Öle, Tropfen oder Kapseln
- Seltener: andere galenische Formen je nach ärztlicher Verordnung
Die Inhalation über einen geeigneten Vaporizer ermöglicht eine relativ rasche Wirkung, was bei starken Schmerzspitzen oder plötzlicher Spastik hilfreich sein kann. Die orale Einnahme wirkt langsamer, dafür meist länger anhaltend. Ein Rauchkonsum – insbesondere in Kombination mit Tabak – wird aus medizinischer Sicht nicht empfohlen, da hier vermeidbare Belastungen für Atemwege und Herz-Kreislauf-System entstehen. Wichtig ist, dass Sie gemeinsam mit der behandelnden Fachperson besprechen, wie sich die Einnahme auf Ihre Konzentrationsfähigkeit, Ihren Schlaf und Ihre alltägliche Leistungsfähigkeit auswirkt.

Sicherheit, Nebenwirkungen und Umgang mit Risiken
Wie jedes wirksame Medikament kann auch medizinisches Cannabis Nebenwirkungen auslösen. Häufig werden Mundtrockenheit, gerötete Augen, Schläfrigkeit, Schwindel oder eine beschleunigte Herzfrequenz beobachtet. Psychoaktive Effekte – etwa veränderte Wahrnehmung oder ein Gefühl der Benommenheit – stehen in direktem Zusammenhang mit dem THC-Gehalt und der Dosis. Diese Effekte sind meist dosisabhängig und nehmen im Verlauf einer stabilen Langzeittherapie häufig ab, können aber insbesondere zu Beginn oder bei Dosissteigerungen auftreten.
Ein zentrales Sicherheitsprinzip besteht darin, die Therapie immer in enger Rücksprache mit medizinischen Fachpersonen zu führen. Das gilt insbesondere, wenn Sie weitere Medikamente einnehmen, die über das Leberenzym-System (z. B. Cytochrom P450) verstoffwechselt werden. Hier können Wechselwirkungen auftreten, die Dosisanpassungen erforderlich machen. Bei bestehenden psychischen Erkrankungen, Herz-Kreislauf-Problemen oder in besonders vulnerablen Lebensphasen wie Schwangerschaft bedarf der Einsatz von Cannabis einer besonders kritischen Prüfung. Die Behandlung sollte in solchen Situationen nur erfolgen, wenn der erwartete Nutzen das potenzielle Risiko klar überwiegt und gleichzeitig engmaschige Kontrollen vorgesehen sind.
Rechtliche Rahmenbedingungen im Alltag: Fahren, Reisen, Eigenanbau
Auch wenn Sie ein ärztliches Rezept für Cannabis haben, gelten bestimmte rechtliche Grenzen weiterhin. Für das Führen von Fahrzeugen ist besondere Vorsicht geboten: THC kann die Reaktionsfähigkeit und das Urteilsvermögen beeinflussen. Die rechtliche Situation zum Autofahren unter medizinischem Cannabis ist komplex und entwickelt sich weiter. Aus Gründen der Sicherheit und im Sinne der Vorsicht wird derzeit empfohlen, auf das Fahren zu verzichten, solange cannabisbedingte Einschränkungen nicht sicher ausgeschlossen werden können. Besprechen Sie dieses Thema unbedingt mit Ihrer Ärztin, Ihrem Arzt und – falls relevant – mit Verkehrsmedizinerinnen und Verkehrsmedizinern.
Für Reisen innerhalb des Schengen-Raums kann ein sogenannter Betäubungsmittelreisepass oder ein entsprechendes ärztliches Attest hilfreich sein. Dieser ermöglicht in vielen Ländern die Mitnahme der verordneten Menge für eine begrenzte Zeit, meist bis zu 30 Tage. Die genauen Anforderungen variieren je nach Reiseziel, weshalb eine frühzeitige Planung wichtig ist. Der Eigenanbau von Cannabis zu medizinischen Zwecken ist in der Schweiz auch bei vorhandener Verschreibung weiterhin verboten. Cannabisarzneimittel müssen über zugelassene, kontrollierte Kanäle – insbesondere Apotheken – bezogen werden.
Zukunftsausblick: Forschung, Daten und Weiterentwicklung der Versorgung
Die medizinische Anwendung von Cannabis befindet sich in der Schweiz in einer dynamischen Entwicklungsphase. Die gesetzliche Öffnung von 2022 wurde bewusst mit einer systematischen Datenerhebung verknüpft: Ärztinnen und Ärzte melden während der ersten Behandlungsjahre anonymisierte Informationen zu Indikationen, Dosierungen, Wirkungen und Nebenwirkungen an das BAG. Ziel ist es, auf dieser Basis besser fundierte, evidenzbasierte Empfehlungen zu erarbeiten und die Rolle von Cannabis im Therapieangebot klarer zu definieren.
Für Patientinnen und Patienten eröffnet dies Perspektiven: Mit zunehmender Datenlage könnten sich Indikationsgebiete präziser eingrenzen, Dosierungsschemata optimieren und – bei klar belegtem Nutzen – auch die Diskussion um eine breitere Kostenübernahme neu stellen lassen. Digitale Plattformen wie Evidena Care können diesen Prozess unterstützen, indem sie Therapieverläufe systematisch dokumentieren, patientenbezogene Ergebnisse (z. B. Schmerzskalen, Funktionsscores, Schlafqualität) strukturieren und anonymisierte Auswertungen ermöglichen. Damit wird die individuelle Behandlung Teil eines grösseren Lernsystems, von dem langfristig viele Betroffene profitieren können.
Fazit: Voraussetzungen kennen, informierte Entscheidungen treffen
Die Einführung von medizinischem Cannabis in der Schweiz markiert einen bedeutenden Schritt hin zu einer differenzierten, patientenorientierten Therapie chronischer und schwer behandelbarer Beschwerden. Gleichzeitig bleibt der Einsatz komplex: Er erfordert eine klare medizinische Indikation, eine sorgfältige Nutzen-Risiko-Abwägung, eine realistische Einschätzung der Kosten und eine kontinuierliche ärztliche Begleitung. Wer ein Cannabis-Rezept in der Schweiz erhalten möchte, sollte daher sowohl die rechtlichen und medizinischen Voraussetzungen als auch den praktischen Ablauf kennen.
Moderne, digitale Versorgungsplattformen wie Evidena Care können helfen, diesen Prozess transparenter, effizienter und für Patientinnen und Patienten besser planbar zu gestalten – ohne die notwendige ärztliche Verantwortung zu ersetzen. Indem medizinische Kompetenz, digitale Infrastruktur und ein strukturierter Apothekenservice verbunden werden, entsteht ein Versorgungspfad, der sowohl den Anforderungen an Sicherheit und Rechtssicherheit als auch dem Bedürfnis nach Zugänglichkeit und Übersichtlichkeit Rechnung trägt. So kann medizinisches Cannabis dort eingesetzt werden, wo es sinnvoll ist: als Teil einer umfassenden, verantwortungsvoll geführten Therapie.
Häufig gestellte Fragen
Häufige Fragen zu Voraussetzungen und Ablauf eines Cannabis-Rezepts
Bekomme ich automatisch ein Cannabis-Rezept, wenn ich chronische Schmerzen habe?
Nein. Chronische Schmerzen sind zwar eine häufige Indikation, dennoch erfolgt keine automatische Verschreibung. Ihre Ärztin oder Ihr Arzt prüft zunächst, ob andere etablierte Therapieoptionen ausgeschöpft wurden oder nicht in Frage kommen und ob es medizinische Gründe gegen eine Cannabis-Therapie gibt. Erst wenn der erwartete Nutzen den potenziellen Risiken überwiegt, kann ein Cannabisarzneimittel in Betracht gezogen werden.
Muss ich zu einer Spezialistin oder einem Spezialisten, um ein Cannabis-Rezept zu erhalten?
Grundsätzlich kann jede in der Schweiz zugelassene Ärztin und jeder zugelassene Arzt Cannabisarzneimittel verschreiben. In der Praxis arbeiten jedoch viele Patientinnen und Patienten mit spezialisierten Fachpersonen zusammen, die Erfahrung in der Cannabis-Therapie haben. Plattformen wie Evidena Care unterstützen dabei, entsprechende Fachärztinnen und Fachärzte zu finden und Termine – auch digital – zu organisieren.
Wie lange dauert es von der ersten Konsultation bis zum Erhalt des Medikaments?
Das ist unterschiedlich. Wenn alle medizinischen Unterlagen vorliegen und die Indikation klar ist, kann die Verschreibung oft im Rahmen einer oder weniger Konsultationen erfolgen. Die anschliessende Herstellung oder Bereitstellung durch die Apotheke dauert in der Regel wenige Tage. Verzögerungen entstehen meist dann, wenn zunächst weitere Abklärungen, diagnostische Schritte oder Gespräche mit der Versicherung notwendig sind.
Kann ich wählen, ob ich Blüten oder Öl verschrieben bekomme?
Die Auswahl des Präparates erfolgt medizinisch begründet und wird mit Ihnen besprochen. Faktoren sind unter anderem Ihr Beschwerdebild, Ihre Vorerkrankungen, die gewünschte Wirkdauer und Ihre bisherigen Erfahrungen. Viele Ärztinnen und Ärzte bevorzugen bei Therapiebeginn standardisierte Öle oder Extrakte, während Blüten häufig bei bestimmten Schmerz- oder Spastik-Konstellationen eingesetzt werden. Ihre persönlichen Präferenzen werden im Rahmen der medizinischen Möglichkeiten berücksichtigt.
Was passiert, wenn die Therapie nicht wirkt oder ich starke Nebenwirkungen habe?
Eine Cannabis-Therapie sollte stets von Verlaufskontrollen begleitet werden. Wenn die gewünschte Wirkung ausbleibt oder relevante Nebenwirkungen auftreten, kann die Ärztin oder der Arzt die Dosis anpassen, auf ein anderes Präparat wechseln oder die Behandlung beenden. Ziel ist immer, eine Therapie zu finden, die für Sie medizinisch sinnvoll, verträglich und alltagstauglich ist. Ein enges Feedback über Ihre Erfahrungen ist dafür entscheidend.
Kann meine Krankenkasse die Übernahme der Kosten dauerhaft ablehnen?
Die obligatorische Krankenpflegeversicherung beteiligt sich derzeit nur in Ausnahmefällen an den Kosten. Eine Ablehnung ist rechtlich möglich, insbesondere wenn die Evidenzlage für Ihre konkrete Situation als unzureichend betrachtet wird. Dennoch lohnt sich in vielen Fällen eine sorgfältig begründete Anfrage durch Ihre Ärztin oder Ihren Arzt. Eine spätere Neubewertung ist möglich, zum Beispiel, wenn sich die Studienlage verbessert oder zusätzliche medizinische Unterlagen vorliegen.
Darf ich mein medizinisches Cannabis an andere weitergeben, die ähnliche Beschwerden haben?
Nein. Cannabisarzneimittel sind Betäubungsmittel und dürfen ausschliesslich von derjenigen Person verwendet werden, für die sie ärztlich verschrieben wurden. Eine Weitergabe an Dritte ist nicht nur medizinisch problematisch, sondern auch rechtlich verboten. Wenn Personen in Ihrem Umfeld ähnliche Beschwerden haben, sollten sie eine eigene ärztliche Abklärung in Anspruch nehmen.