Ist die Cannabis-Therapie für mich geeignet?
Medizinisches Cannabis ist seit 2022 in der Schweiz rechtlich vereinfacht verfügbar – dennoch ist die Therapie nur für ausgewählte Situationen sinnvoll. Dieser Beitrag hilft Ihnen, Chancen und Grenzen realistisch einzuordnen und den nächsten Schritt mit Ihrer Ärztin oder Ihrem Arzt zu planen. • Verstehen, wann eine Cannabis-Therapie medizinisch in Frage kommen kann • Nutzen und Risiken auf Basis aktueller Studienlage einschätzen • Erfahren, wie Evidena eine strukturierte, digitale Versorgung rund um die Cannabis-Therapie ermöglicht
Die Frage, ob eine Cannabis-Therapie für Sie persönlich geeignet ist, lässt sich nicht pauschal beantworten. Sie hängt von Ihrer Grunderkrankung, bisherigen Behandlungen, Ihrem allgemeinen Gesundheitszustand und Ihren Erwartungen an die Therapie ab. In der Schweiz hat der Gesetzgeber die Hürden für die ärztliche Verschreibung von Cannabisarzneimitteln zwar gesenkt, gleichzeitig betonen Fachgesellschaften und Behörden, dass die Wirksamkeit nur für einen Teil der Einsatzgebiete gut belegt ist und die Therapie sorgfältig überwacht werden sollte.
Dieser Beitrag gibt Ihnen einen strukturierten Überblick: Welche Beschwerden können unter bestimmten Voraussetzungen mit medizinischem Cannabis behandelt werden? Welche Formen von Cannabisarzneimitteln gibt es und wie unterscheiden sich THC und CBD? Welche Nebenwirkungen und Risiken sollten Sie kennen? Und wie läuft in der Schweiz eine moderne, digital unterstützte Cannabis-Therapie ab – von der ersten ärztlichen Beurteilung bis zur Zusammenarbeit mit der Apotheke?
Was bedeutet „medizinische Cannabis-Therapie“ konkret?
Unter medizinischer Cannabis-Therapie versteht man die ärztlich verordnete Anwendung von cannabisbasierten Arzneimitteln zur Behandlung spezifischer Beschwerden. Es geht nicht um den Freizeitkonsum, sondern um standardisierte, qualitätsgesicherte Präparate mit definiertem Gehalt an Wirkstoffen wie Tetrahydrocannabinol (THC) und Cannabidiol (CBD). In der Schweiz werden diese Präparate rechtlich als Betäubungsmittel eingestuft und unterliegen strengen Qualitäts- und Dokumentationspflichten.
Typische Cannabisarzneimittel sind:
- Ölige Vollextrakte (THC-/CBD-haltige Tropfen zur oralen Einnahme)
- Dronabinol-Tropfen oder Kapseln (reines oder nahezu reines THC)
- Nabiximols-Spray (standardisiertes THC/CBD-Mundspray)
- Magistralrezepturen aus Cannabisblüten (z. B. zum Verdampfen im Vaporizer)
Diese verschiedenen Darreichungsformen ermöglichen eine flexible Anpassung an individuelle Bedürfnisse: Während orale Tropfen und Kapseln eine vergleichsweise langsame, dafür länger anhaltende Wirkung haben und sich gut für eine Basistherapie eignen, erlaubt ein verdampfter Blütenextrakt eine raschere Wirkung, jedoch mit kürzerer Wirkdauer. Für eine stabile Schmerztherapie bevorzugen viele Fachleute orale Präparate, weil Dosierung und Wirkverlauf besser steuerbar sind als beim Inhalieren von Blüten. Wichtig ist immer, dass Dosierung und Präparat eng mit einer Ärztin oder einem Arzt abgestimmt und regelmässig überprüft werden.
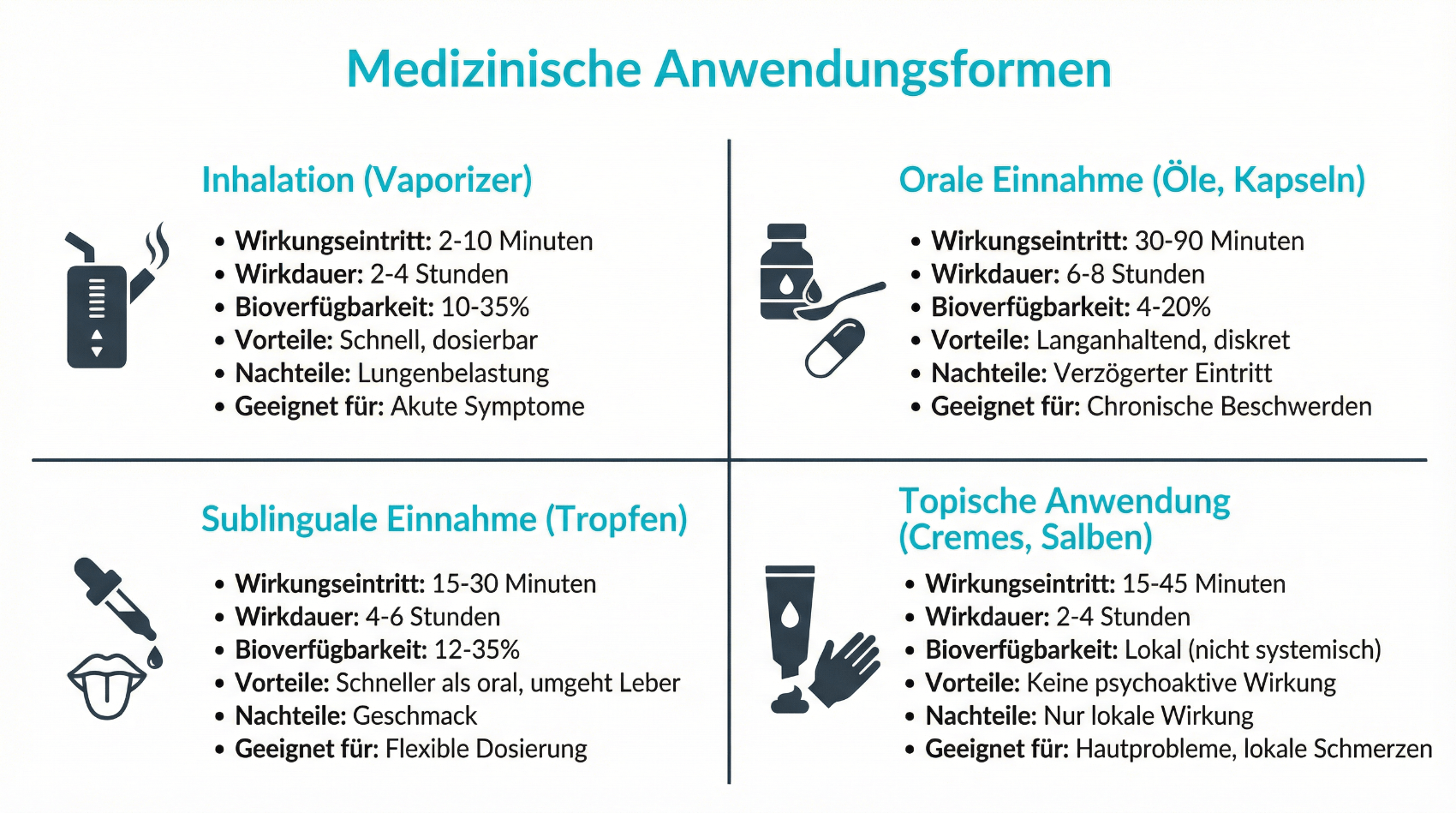
Wie wirken THC, CBD und andere Cannabinoide im Körper?
Die Hanfpflanze enthält über 100 unterschiedliche Cannabinoide. Für die medizinische Anwendung spielen vor allem zwei eine Rolle: THC und CBD. Beide greifen in das sogenannte endocannabinoide System des Körpers ein, das an der Regulation von Schmerz, Stimmung, Appetit, Entzündungsprozessen und anderen Funktionen beteiligt ist. THC bindet an Cannabinoid-Rezeptoren im Gehirn und im Nervensystem und kann dadurch Schmerzsignale modulieren, Muskelspannung beeinflussen und Übelkeit reduzieren. Gleichzeitig ist THC für psychotrope Effekte wie Rauscherleben, veränderte Wahrnehmung oder Konzentrationsstörungen verantwortlich.
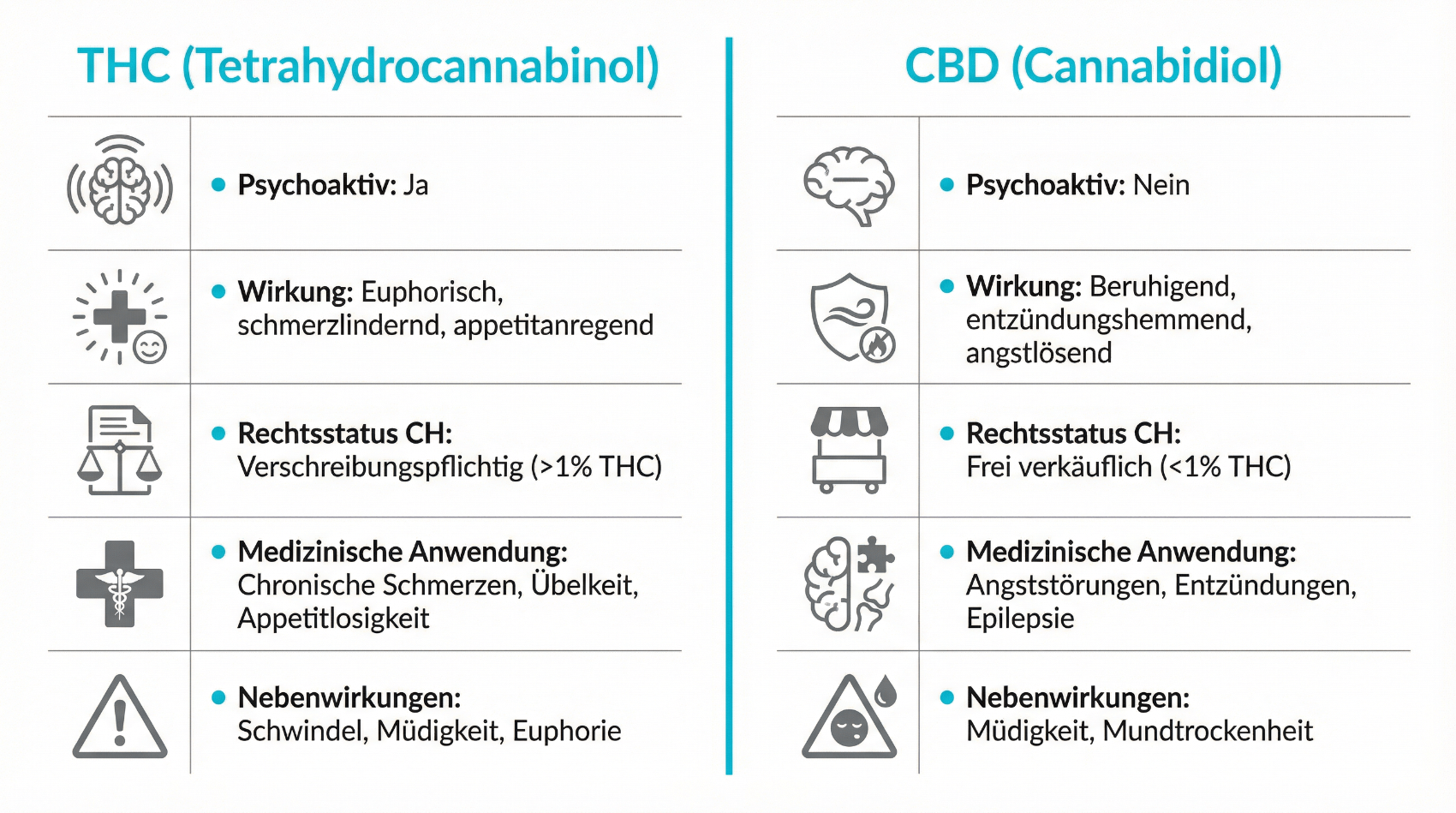
CBD wirkt im Vergleich dazu nicht berauschend. Es interagiert indirekter mit dem endocannabinoiden System und scheint entzündungshemmende, krampflösende und angstlösende Effekte zu haben. In einigen Präparaten wird CBD bewusst mit THC kombiniert, weil es bestimmte Nebenwirkungen von THC (z. B. starke psychische Effekte) abmildern kann. Neben diesen beiden Hauptwirkstoffen enthält medizinisches Cannabis weitere Begleitstoffe (Terpene, andere Cannabinoide), deren Bedeutung für die Gesamtwirkung noch Gegenstand der Forschung ist. Für Patientinnen und Patienten entscheidend ist: Die Zusammensetzung eines Präparats (THC-/CBD-Gehalt und Verhältnis) bestimmt Wirkung, Risiko für Nebenwirkungen und die Eignung für verschiedene Indikationen.

Anwendungsgebiete: Bei welchen Beschwerden kann Cannabis helfen?
Internationale Leitlinien, Fachgesellschaften und auch das Schweizer Bundesamt für Gesundheit (BAG) betonen, dass Cannabisarzneimittel keine Standardtherapie für alle Schmerz- oder Allgemeinerkrankungen sind. Die Studienlage ist heterogen: Für einige Indikationen gibt es moderate Evidenz, für viele andere nur schwache oder gar keine belastbaren Daten. Grundsätzlich sollte medizinisches Cannabis in der Regel erst dann erwogen werden, wenn etablierte Therapien (z. B. konventionelle Schmerzmittel, Physiotherapie, Antiemetika) keinen ausreichenden Effekt zeigen oder nicht vertragen werden.
Chronische Schmerzen und neuropathische Schmerzen
Ein häufiges Anwendungsgebiet sind chronische Schmerzen, insbesondere neuropathische Schmerzen (Nervenschmerzen). Studien und Metaanalysen zeigen, dass cannabisbasierte Medikamente bei einem Teil der Betroffenen zu einer spürbaren, wenn auch oft moderaten Schmerzlinderung führen können. Vollständige Schmerzfreiheit ist selten. Häufiger berichten Patientinnen und Patienten von einer insgesamt verbesserten Schmerzbewältigung, besserem Schlaf und einer besseren Alltagsfunktion.
- Neuropathische Schmerzen (z. B. Polyneuropathie, postherpetische Neuralgie)
- Schmerzen bei Multipler Sklerose oder Rückenmarksverletzung
- Bestimmte tumorbedingte Schmerzen, insbesondere bei Therapieresistenz
Diese Indikationen gelten in vielen Fachpublikationen als primäre Einsatzgebiete für Cannabisarzneimittel. Dennoch ist die Datenlage nicht einheitlich, und in einigen Studien war der Effekt nur geringfügig besser als Placebo. Besonders wichtig ist, dass Cannabis immer in ein umfassendes Schmerzmanagement eingebettet wird, das auch medikamentöse Standardtherapien, Physiotherapie, psychologische Verfahren und Anpassungen des Lebensstils umfasst. Für klassische Gewebeschmerzen (z. B. akute Muskelschmerzen, einfache Rückenschmerzen, Arthrose) ist der Nutzen deutlich weniger gut belegt; hier empfehlen Fachgesellschaften meistens andere Therapien als erste Wahl.
Spastik und Muskelkrämpfe bei neurologischen Erkrankungen
Bei Multipler Sklerose (MS) und anderen neurologischen Erkrankungen kann es zu langandauernden Muskelverkrampfungen (Spastik) kommen, die schmerzhaft sind und die Beweglichkeit stark einschränken. Für diese Situation gibt es zugelassene cannabisbasierte Präparate (z. B. Nabiximols-Spray), deren Wirkung vor allem auf subjektiv empfundene Verbesserungen der Spastik und der Lebensqualität beruht. Objektive Messungen (z. B. Muskeltonus) zeigen eine eher moderate Wirkung, aber viele Betroffene berichten von einem individuell relevanten Nutzen.
- Spastik bei Multipler Sklerose
- Spastik bei Paraplegie (Rückenmarksverletzung)
In diesen Bereichen kommen Cannabisarzneimittel infrage, wenn Standardmedikamente gegen Spastik (z. B. Baclofen, Tizanidin) nicht ausreichend helfen oder schlecht vertragen werden. Die Therapie erfordert eine sorgfältige Abwägung von Nutzen und Nebenwirkungen sowie eine engmaschige Verlaufskontrolle, weil Müdigkeit und Schwindel die Mobilität zusätzlich beeinträchtigen können. Auch hier gilt: Cannabis ersetzt keine Physio- oder Ergotherapie, sondern wird allenfalls ergänzend eingesetzt.
Übelkeit, Erbrechen und Appetitverlust
Übelkeit und Erbrechen im Rahmen einer Chemotherapie, einer fortgeschrittenen Tumorerkrankung oder bei HIV/AIDS zählen zu den klassischen Einsatzgebieten von Cannabinoiden. Bereits seit den 1970er-Jahren werden THC-haltige Medikamente in Studien als Antiemetika untersucht. Moderne Antiemetika sind heute häufig wirksamer und verträglicher, dennoch kann medizinisches Cannabis in Einzelfällen eine Option sein, wenn diese Standardmedikamente versagen oder unzureichend wirken.
- Chemotherapie-bedingte Übelkeit und Erbrechen
- Appetitverlust bei HIV/AIDS
- Appetitlosigkeit in der palliativen Tumortherapie (unter strenger Indikationsstellung)
Die Studienlage zeigt hier teilweise positive Effekte, allerdings sind die Untersuchungen oft klein und von kurzer Dauer. Für eine ausgeprägte, langfristige Appetitsteigerung fehlen belastbare Daten. Fachgesellschaften empfehlen deshalb meist einen individuellen Therapieversuch bei schwer belasteten Patientinnen und Patienten, wenn andere Optionen ausgeschöpft sind. Wichtig ist, dass Sie mit Ihrer behandelnden Onkologin oder Ihrem Onkologen besprechen, welche Therapieziele realistisch sind und wie sich Cannabisarzneimittel mit anderen Medikamenten vertragen.
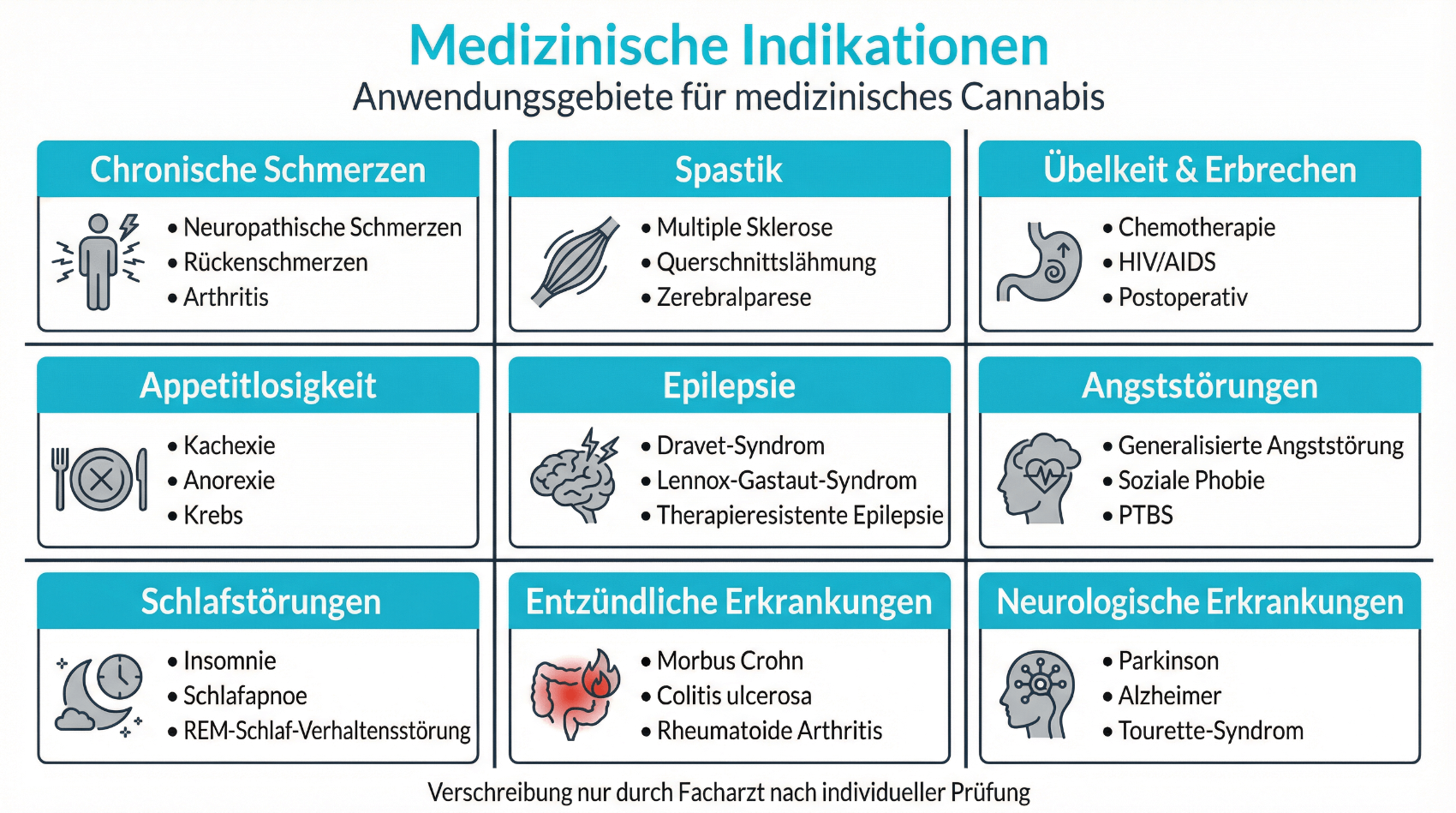
Weitere potenzielle, aber schwächer belegte Anwendungsgebiete
Für einige Erkrankungen gibt es Hinweise aus kleineren Studien oder Fallberichten, dass medizinisches Cannabis Symptome lindern könnte – zum Beispiel bei bestimmten Epilepsieformen (Dravet-, Lennox-Gastaut-Syndrom), Tourette-Syndrom, Schlafstörungen oder Angststörungen. Die Studienlage ist allerdings meist begrenzt, und oft liegen noch keine Langzeitdaten vor. In der Schweiz werden solche Indikationen individuell beurteilt; eine standardisierte Empfehlung gibt es derzeit nicht.
Keine ausreichende Wirksamkeit ist gemäss verschiedenen Übersichtsarbeiten z. B. für Depressionen, Psychosen, Demenz, Glaukom oder chronisch-entzündliche Darmerkrankungen nachgewiesen. In einigen dieser Bereiche wird eine Therapie mit THC-haltigen Präparaten sogar kritisch gesehen, weil sie den Verlauf psychischer Erkrankungen ungünstig beeinflussen oder Symptome verschlechtern kann. Hier ist Zurückhaltung insbesondere bei Patientinnen und Patienten mit psychiatrischen Vorerkrankungen angezeigt.
Nutzen realistisch einschätzen: Was darf ich von einer Cannabis-Therapie erwarten?
Eine zentrale Frage vieler Betroffener lautet: Wie stark werden meine Beschwerden mit medizinischem Cannabis tatsächlich besser? Aus wertungsfreier, medizinischer Sicht lässt sich sagen: Die meisten Studien berichten eher von moderaten Effekten. Das bedeutet, dass bei einem Teil der Patientinnen und Patienten eine relevante, aber selten vollständige Linderung erreicht wird, während andere kaum profitieren oder durch Nebenwirkungen eingeschränkt sind.
Mögliche positive Effekte können sein:
- Reduktion der Schmerzintensität oder der Häufigkeit von Schmerzspitzen
- Verbesserung von schlafbezogenen Beschwerden (z. B. Ein- oder Durchschlafstörungen durch Schmerzen)
- Gesteigerter Appetit und geringere Übelkeit in bestimmten Therapiesituationen
- Subjektive Verbesserung der Lebensqualität, Alltagsaktivität und Stimmung
Wichtig ist, dass Sie gemeinsam mit Ihrer Ärztin oder Ihrem Arzt vor Beginn der Therapie klare Ziele definieren: Geht es primär darum, Schmerzen etwas zu lindern, besser schlafen zu können oder die Gesamtbelastung zu reduzieren? Solche Zielvereinbarungen erleichtern es, den Effekt der Therapie später objektiver zu bewerten. Wenn nach einer angemessenen Testphase (oft einige Wochen bis wenige Monate) keine ausreichende Verbesserung eintritt, sollte die Dosis angepasst oder die Therapie beendet werden.
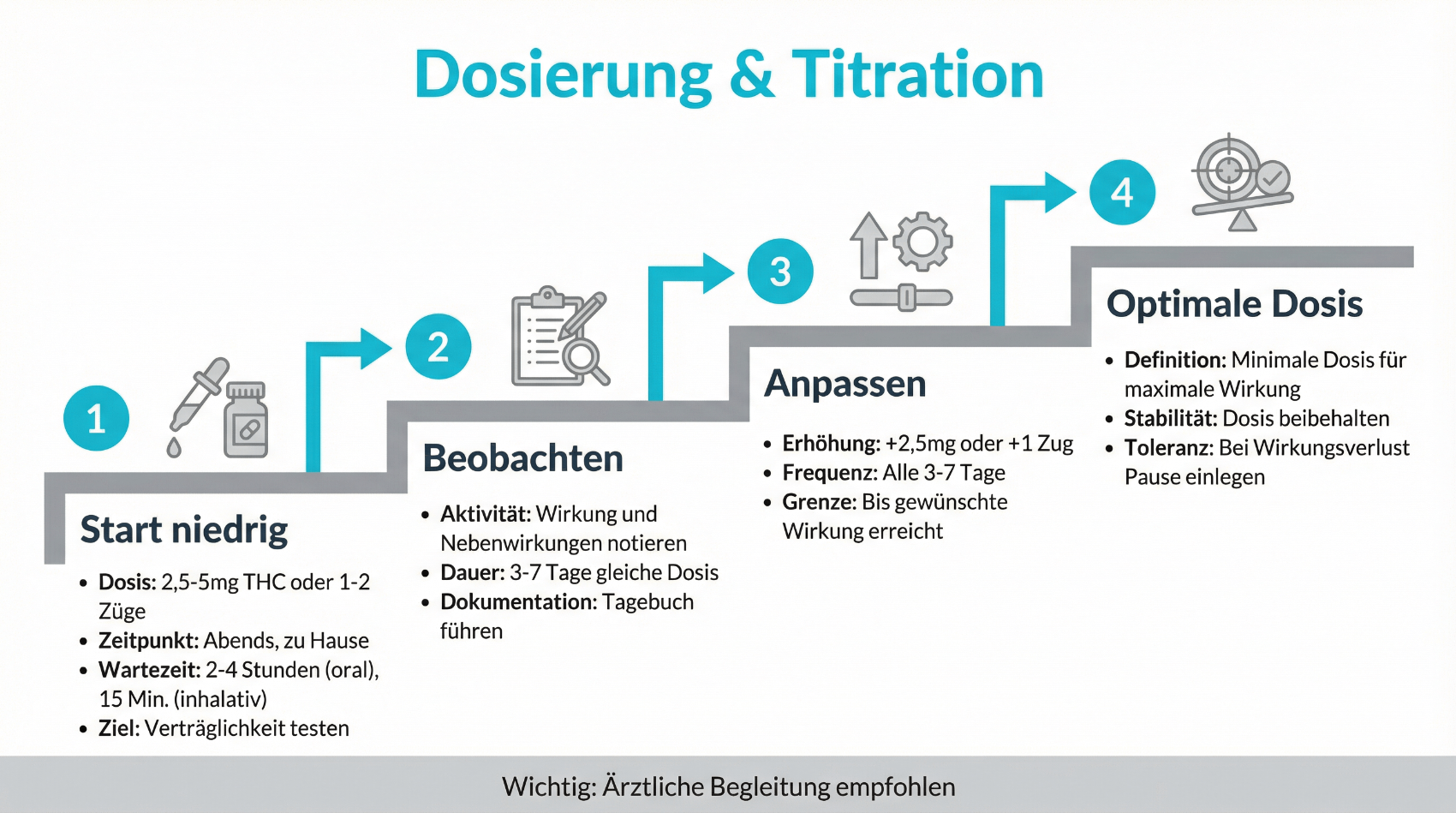
Dosierung und langsame Titration: „Start low, go slow“
In der Cannabis-Therapie wird häufig das Prinzip „Start low, go slow“ angewandt: Die Behandlung beginnt mit einer niedrigen Dosis, die dann schrittweise in kleinen Schritten erhöht wird, bis ein individuell ausgewogenes Verhältnis von Wirkung und Verträglichkeit erreicht ist. Dieser Prozess wird als Titration bezeichnet. Er hilft, Nebenwirkungen wie Schwindel, Müdigkeit oder kognitive Beeinträchtigungen zu begrenzen und gleichzeitig herauszufinden, ob ein therapeutischer Nutzen besteht. Eine sorgfältige Dokumentation Ihrer Beschwerden, beispielsweise in einem Schmerztagebuch oder über eine Patientenplattform, unterstützt Ihre Ärztin oder Ihren Arzt bei der Beurteilung, ob die aktuelle Dosis sinnvoll ist, ob eine Anpassung nötig wird oder ob andere Therapien in den Vordergrund rücken sollten. Die maximale Dosis orientiert sich stets an medizinischen Leitlinien, Ihrem individuellen Gesundheitszustand und eventuellen Begleiterkrankungen.
Risiken und Nebenwirkungen: Was muss ich beachten?
Wie jedes wirksame Medikament kann auch medizinisches Cannabis Nebenwirkungen verursachen. Diese hängen unter anderem von der Dosis, dem THC- und CBD-Gehalt, der Anwendungsform, der Dauer der Therapie und Ihrer individuellen Empfindlichkeit ab. Ein bewusster Umgang mit möglichen Risiken ist wichtig, damit Sie gemeinsam mit Ihrer Ärztin oder Ihrem Arzt eine informierte Entscheidung treffen können.
Häufige Nebenwirkungen
Zu den typischen, meist dosisabhängigen Nebenwirkungen zählen:
- Müdigkeit, Benommenheit und Schwindel
- Mundtrockenheit, Übelkeit oder Appetitveränderungen
- Störungen der Aufmerksamkeit, Konzentration und des Kurzzeitgedächtnisses
- Veränderungen der Stimmung (z. B. leichte Euphorie, Reizbarkeit, Ängstlichkeit)
Diese Effekte treten vor allem zu Beginn der Therapie oder nach Dosissteigerungen auf und können sich im Verlauf etwas abschwächen. Dennoch können sie Ihren Alltag spürbar beeinflussen – insbesondere das Führen von Fahrzeugen oder das Bedienen von Maschinen. Deshalb ist es wichtig, die Therapieeinführung sorgfältig zu planen und gegebenenfalls Anpassungen im Alltag vorzunehmen, bis klar ist, wie Sie persönlich auf das Präparat reagieren.
Seltener, aber bedeutsam: Psychische und kardiovaskuläre Effekte
Bei höher dosierten THC-haltigen Präparaten oder bei entsprechender Veranlagung können selten auch schwerwiegendere Nebenwirkungen auftreten, zum Beispiel:
- Verwirrtheit, Halluzinationen oder ausgeprägte Angstzustände
- Verschlechterung bestehender Psychosen oder schwerer depressiver Episoden
- Beschleunigter Puls, Blutdruckveränderungen, Herz-Kreislauf-Beschwerden
Personen mit aktuellen oder früheren Psychosen, schweren Suchterkrankungen oder instabilen Herzerkrankungen sind daher für eine Cannabis-Therapie in der Regel nur sehr eingeschränkt geeignet. In diesen Situationen überwiegen oft die potenziellen Risiken den Nutzen. Offene Gespräche über Ihre psychische Vorgeschichte und eine sorgfältige Risikoabwägung sind unerlässlich, bevor eine Therapie begonnen wird.
Abhängigkeit und Langzeitrisiken
Langfristige, hochdosierte THC-Aufnahmen können ein Abhängigkeitspotenzial mit sich bringen. Unter medizinischer, kontrollierter Anwendung mit klar definierten Dosen ist das Risiko geringer als beim unkontrollierten Freizeitkonsum, es ist aber nicht ausgeschlossen. Zudem liegen bisher nur begrenzte Daten zu sehr langen Behandlungszeiträumen über Jahre vor. Viele Studien untersuchen Zeiträume von Wochen bis wenigen Monaten, sodass offene Fragen zu Langzeiteffekten und Wechselwirkungen mit anderen chronischen Erkrankungen bestehen bleiben. Aus diesen Gründen empfehlen Fachgesellschaften, den langfristigen Einsatz regelmässig zu überprüfen und die Therapie nur bei anhaltendem Nutzen fortzusetzen.
Verkehrstüchtigkeit und Alltagssicherheit
Unter der Einnahme von Cannabisarzneimitteln kann Ihre Reaktionsfähigkeit beeinträchtigt sein – insbesondere zu Beginn der Therapie, nach Dosissteigerungen oder in Kombination mit anderen zentral wirksamen Medikamenten (z. B. Benzodiazepine, Opioide). In der Schweiz ist die Fahrtauglichkeit eine individuelle Verantwortung, gleichzeitig können bei nachgewiesenem THC im Blut rechtliche Konsequenzen drohen, wenn eine Fahruntüchtigkeit angenommen wird. Daher wird empfohlen, das Führen von Fahrzeugen in der Einstellungsphase und bei spürbarer Benommenheit zu vermeiden. Besprechen Sie mit Ihrer Ärztin oder Ihrem Arzt, wie sich die Therapie auf Ihre Alltagssicherheit auswirken kann, und informieren Sie sich über die aktuellen rechtlichen Rahmenbedingungen. Gleiches gilt für Tätigkeiten mit erhöhtem Unfallrisiko – hier kann es sinnvoll sein, Arbeitsabläufe vorübergehend anzupassen.
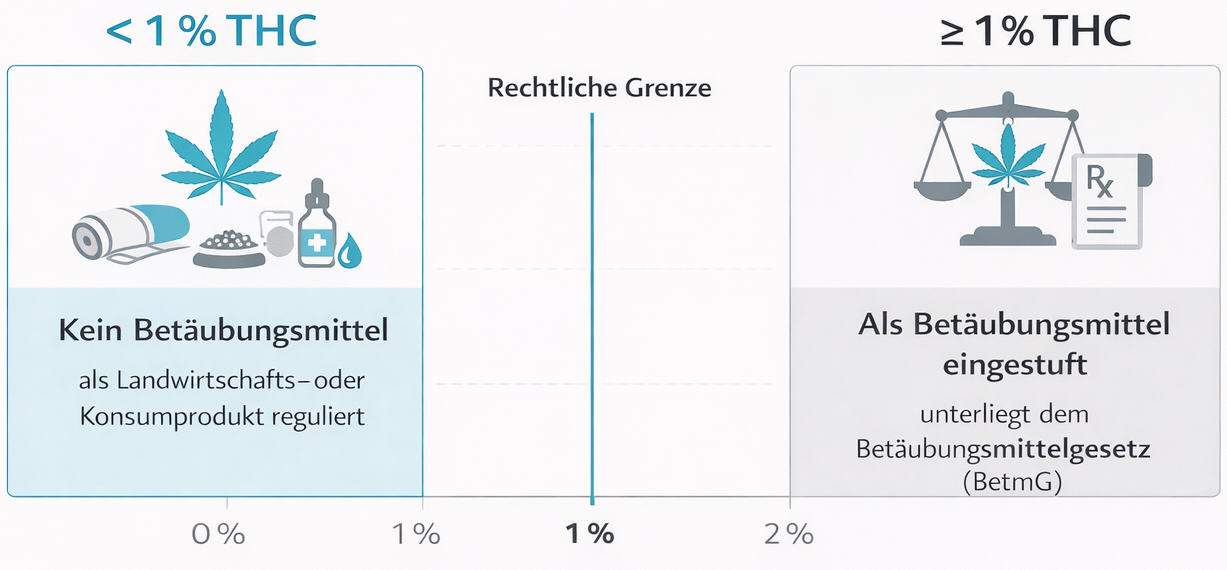
Rechtliche und medizinische Rahmenbedingungen in der Schweiz
In der Schweiz wurde das Verbot von Cannabis zu medizinischen Zwecken per 1. August 2022 aufgehoben. Seitdem benötigen Ärztinnen und Ärzte für die Verschreibung von Cannabisarzneimitteln keine Einzelbewilligung des BAG mehr. Gleichzeitig hat der Gesetzgeber klare Anforderungen definiert, um Sicherheit und Qualität der Versorgung zu gewährleisten.
- Ärztinnen und Ärzte dürfen Cannabisarzneimittel im Rahmen ihrer fachlichen Verantwortung verschreiben.
- Der Anbau, die Verarbeitung und der Handel medizinischer Cannabisprodukte unterliegen der Aufsicht von Swissmedic.
- Verschreibende Ärztinnen und Ärzte müssen in den ersten beiden Behandlungsjahren Daten an das BAG melden.
- Die Vergütung durch die obligatorische Krankenpflegeversicherung erfolgt derzeit nur in Einzelfällen.
Diese Regelungen sollen einerseits Patientinnen und Patienten mit schweren Erkrankungen einen erleichterten Zugang ermöglichen, andererseits aber auch verhindern, dass Cannabis ohne ausreichende medizinische Begründung breit eingesetzt wird. Die obligatorische Datenerhebung unterstützt Forschung und Versorgungsplanung: Sie liefert Erkenntnisse darüber, bei welchen Patientengruppen Cannabisarzneimittel tatsächlich einen Nutzen haben und welche Nebenwirkungen im Versorgungsalltag auftreten. Damit fliessen reale Erfahrungen aus der Praxis zurück in die Weiterentwicklung der gesetzlichen Grundlagen und Fachempfehlungen.
Wie läuft eine Cannabis-Therapie über eine digitale Plattform wie Evidena ab?
Evidena Care AG versteht sich als integrierte Versorgungsplattform für medizinische Cannabis-Therapie in der Schweiz. Im Zentrum stehen die ärztliche Beurteilung, eine seriöse, rechtssichere Behandlung und eine transparente Begleitung – unterstützt durch digitale Prozesse, aber nicht auf Telemedizin beschränkt. Für Sie als Patientin oder Patient bedeutet das: Die einzelnen Schritte von der Indikationsprüfung bis zur Rezeptabwicklung werden strukturiert und nachvollziehbar gestaltet.
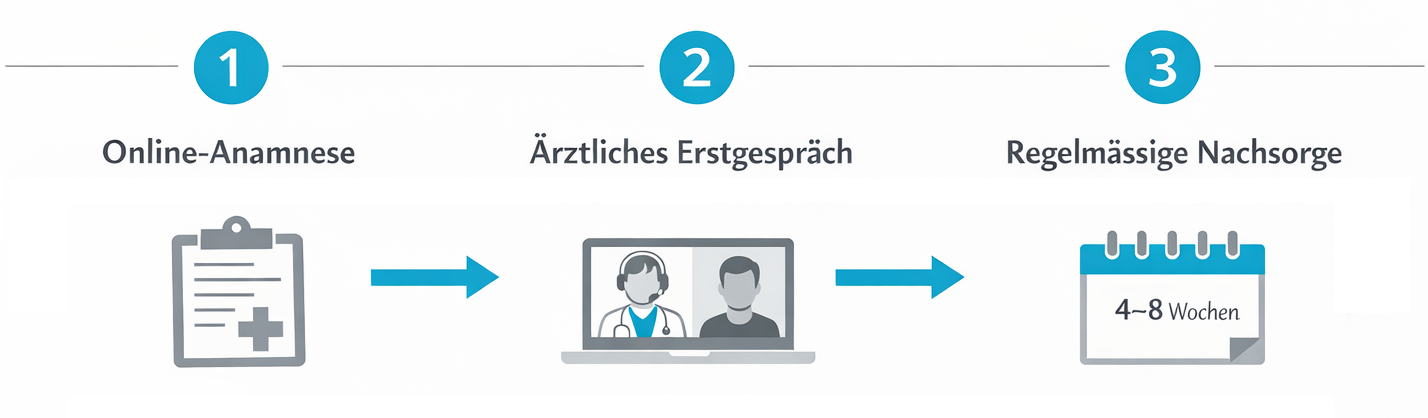
Typische Elemente eines solchen Versorgungsprozesses sind:
- Erhebung der Vorgeschichte (Anamnese) und bisheriger Therapien
- Ärztliche Prüfung, ob eine Cannabis-Therapie medizinisch sinnvoll und rechtlich zulässig ist
- Aufklärung über Nutzen, Risiken, Alternativen und rechtliche Aspekte
- Gemeinsame Therapieentscheidung und Planung der Dosis-Titration
- Digital unterstützte Rezeptabwicklung und Vermittlung an Partner-Apotheken
- Regelmässige Verlaufskontrollen, Dosisanpassungen und Dokumentation
Dabei werden sowohl digitale Konsultationen (z. B. als Video-Sprechstunde) als auch klassische Arztkontakte genutzt – je nach medizinischer Notwendigkeit und persönlicher Situation. Die digitale Patientenplattform dient dazu, Dokumente, Rezepte und Fragebögen sicher zu verwalten und den Austausch zwischen Ihnen, Ihrer Ärztin oder Ihrem Arzt und der Apotheke zu erleichtern. So können Sie sich auf die medizinischen Inhalte konzentrieren, während administrative Abläufe im Hintergrund effizient organisiert werden.
Cannabis-Therapie
Erfahren Sie, wie Evidena die ärztliche Beurteilung, individuelle Therapieplanung und digitale Nachsorge für medizinisches Cannabis in einem strukturierten Behandlungspfad bündelt.
Info-/Vergleichsportal
Vergleichen Sie neutral aufbereitete Informationen zu Indikationen, Präparaten, Anwendungsformen und Rahmenbedingungen der Cannabis-Therapie in der Schweiz.
Partner-Apotheken
Finden Sie spezialisierte Schweizer Apotheken, die Erfahrung mit Cannabisarzneimitteln haben und eng mit den behandelnden Ärztinnen und Ärzten von Evidena zusammenarbeiten.
Allgemeine Fragen
Antworten auf häufige Fragen zu Voraussetzungen, Kosten, Ablauf und Sicherheit der medizinischen Cannabis-Therapie – verständlich erklärt und laufend aktualisiert.
Schritt für Schritt: Bin ich eine geeignete Kandidatin oder ein geeigneter Kandidat?
Ob eine Cannabis-Therapie für Sie sinnvoll sein kann, lässt sich am besten in einem strukturierten Gespräch mit einer erfahrenen Ärztin oder einem erfahrenen Arzt klären. Folgende Fragen können bei der gemeinsamen Entscheidungsfindung helfen:
- Welche genaue Diagnose liegt vor (z. B. neuropathischer Schmerz, MS-Spastik, Chemotherapie-Übelkeit)?
- Welche Therapien wurden bisher in welcher Dosis und Dauer ausprobiert?
- Welche Wirkungen und Nebenwirkungen hatten diese Behandlungen?
- Welche Ziele verbinden Sie mit einer Cannabis-Therapie (z. B. weniger Schmerzen, besserer Schlaf)?
- Gibt es Begleiterkrankungen (z. B. Psychosen, Suchterkrankungen, Herz-Kreislauf-Erkrankungen)?
- Nehmen Sie andere Medikamente ein, die mit Cannabis interagieren könnten?
Diese Aspekte ermöglichen eine individualisierte Risiko-Nutzen-Abwägung. Eine Cannabis-Therapie wird in der Regel dann diskutiert, wenn Sie unter einer schwerwiegenden, chronischen Symptomatik leiden, die Lebensqualität deutlich beeinträchtigt ist und bisherige Therapien nicht ausreichend geholfen haben. Gleichzeitig ist es wichtig, dass Sie bereit sind, an Verlaufskontrollen teilzunehmen, Ihre Symptome zu dokumentieren und die Therapie bei fehlendem Nutzen auch wieder zu beenden.
Die Rolle der digitalen Patientenplattform: Transparenz und Nachsorge
Chronische Erkrankungen erfordern oft langanhaltende Behandlungsverläufe mit wiederholten Anpassungen von Dosierungen und Therapiebausteinen. Eine digitale Patientenplattform kann hier unterstützen, indem sie Informationen bündelt und den Austausch zwischen allen Beteiligten erleichtert. Bei Evidena umfasst dies beispielsweise:
- Sichere Ablage von Arztberichten, Rezepten und Laborbefunden
- Digitale Schmerztagebücher oder Symptomfragebögen
- Erinnerungen an Kontrolltermine und Verlaufsgespräche
- Strukturierten Austausch mit Partner-Apotheken zur Verfügbarkeit der Präparate
Für Sie bedeutet dies mehr Übersicht über Ihre Therapie und eine bessere Grundlage, um gemeinsam mit Ihrer Ärztin oder Ihrem Arzt Entscheidungen zu treffen. Für das Gesundheitssystem insgesamt entstehen wertvolle Daten, die – in anonymisierter Form – zur Verbesserung von Leitlinien, Erstattungsentscheidungen und Versorgungsmodellen beitragen können. Damit fügt sich die Cannabis-Therapie in einen modernen, dateninformierten Ansatz der Schmerz- und Symptommedizin ein, ohne ihren individuellen Charakter zu verlieren.
Fazit und Ausblick: Cannabis-Therapie als Baustein, nicht als alleinige Lösung
Medizinische Cannabis-Therapie ist in der Schweiz seit der Gesetzesänderung 2022 leichter zugänglich, bleibt aber eine gezielt eingesetzte Option für ausgewählte Situationen. Sie kann insbesondere bei bestimmten chronischen Nervenschmerzen, Spastik und therapieresistenter Übelkeit eine entlastende Rolle spielen, ersetzt aber weder bewährte Standardtherapien noch ein umfassendes Behandlungskonzept. Die derzeitige Studienlage zeigt meist moderate Effekte und lässt wichtige Fragen zu Langzeitwirkung und Sicherheit offen.
Für Sie als Patientin oder Patient bedeutet dies: Eine informierte Entscheidung ist zentral. Lassen Sie sich umfassend zu Nutzen, Risiken und Alternativen beraten, formulieren Sie gemeinsam mit Ihrer Ärztin oder Ihrem Arzt klare Therapieziele und seien Sie bereit, den Verlauf kritisch zu überprüfen. Integrierte Plattformen wie Evidena können diesen Prozess unterstützen, indem sie medizinische Expertise, digitale Infrastruktur und Apothekenanbindung zusammenführen – mit dem Ziel, eine transparente, nachvollziehbare und rechtssichere Versorgung zu ermöglichen. So bleibt die Cannabis-Therapie das, was sie nach heutigem Wissen sein kann: ein ergänzender Baustein in einer ganzheitlichen, patientenzentrierten Behandlung.
Häufig gestellte Fragen
Häufige Fragen zur Eignung der Cannabis-Therapie
Wann wird in der Schweiz eine Cannabis-Therapie in der Regel überhaupt in Betracht gezogen?
In der Schweiz wird eine Cannabis-Therapie in der Regel dann geprüft, wenn eine schwerwiegende Erkrankung mit chronischen Beschwerden vorliegt und etablierte Therapien keinen ausreichenden Erfolg gebracht haben oder nicht vertragen werden. Typische Beispiele sind bestimmte neuropathische Schmerzen, Spastik bei Multipler Sklerose oder therapieresistente Übelkeit und Appetitverlust unter Chemotherapie. Voraussetzung ist immer eine ärztliche Einzelfallbeurteilung, bei der Diagnose, bisherige Behandlungen, Begleiterkrankungen und mögliche Wechselwirkungen berücksichtigt werden.
Kann medizinisches Cannabis meine Schmerzen vollständig verschwinden lassen?
Vollständige Schmerzfreiheit ist mit medizinischem Cannabis eher selten. Die verfügbare Studienlage zeigt, dass ein Teil der Patientinnen und Patienten eine moderate, klinisch relevante Linderung erlebt – häufig in Kombination mit einem besseren Schlaf oder mehr Alltagsfunktion. Andere profitieren nur wenig oder werden durch Nebenwirkungen eingeschränkt. Wichtig ist daher eine realistische Erwartungshaltung: Cannabisarzneimittel können Beschwerden in manchen Fällen spürbar reduzieren, gelten aber nicht als Heilung oder Garant für Schmerzfreiheit.
Wer sollte keine Cannabis-Therapie beginnen?
Bestimmte Personengruppen sind für eine Cannabis-Therapie nur sehr eingeschränkt oder gar nicht geeignet. Dazu zählen insbesondere Menschen mit aktuellen oder früheren Psychosen, schweren unbehandelten Suchterkrankungen, ausgeprägten Herz-Kreislauf-Erkrankungen oder Schwangere und stillende Mütter. Auch bei Jugendlichen ist Zurückhaltung geboten, da sich das Gehirn noch in der Entwicklung befindet. In solchen Fällen überwiegen meist die potenziellen Risiken. Ihre Ärztin oder Ihr Arzt wird diese Aspekte im Aufklärungsgespräch gezielt ansprechen und gegebenenfalls von einer Therapie abraten.
Wer übernimmt in der Schweiz die Kosten für Cannabisarzneimittel?
Die obligatorische Krankenpflegeversicherung vergütet Cannabisarzneimittel derzeit nur in Ausnahmefällen. Für eine generelle Kostenübernahme fehlt laut Bundesamt für Gesundheit (BAG) aktuell eine ausreichende Evidenz zu Wirksamkeit und Wirtschaftlichkeit. Ob und in welchem Umfang Kosten übernommen werden, hängt daher stark vom Einzelfall, der Indikation und der Begründung durch die behandelnde Ärztin oder den behandelnden Arzt ab. Es lohnt sich, die Kostensituation frühzeitig zu klären und gegebenenfalls mit der Krankenkasse zu besprechen.
Darf ich unter einer Cannabis-Therapie Auto fahren?
Unter der Einnahme von Cannabisarzneimitteln kann Ihre Reaktions- und Fahrtüchtigkeit eingeschränkt sein – insbesondere zu Beginn der Behandlung, nach Dosissteigerungen oder bei höher dosierten THC-Präparaten. In der Schweiz ist das Führen eines Fahrzeugs bei Fahruntüchtigkeit verboten und kann rechtliche Konsequenzen haben. Sie sollten daher in der Einstellungsphase und bei spürbarer Benommenheit oder Schwindel nicht Auto fahren. Besprechen Sie mit Ihrer Ärztin oder Ihrem Arzt, wie sich Ihre individuelle Therapie auf die Verkehrstüchtigkeit auswirken kann, und informieren Sie sich über aktuelle rechtliche Vorgaben.
Wie lange sollte ein Therapieversuch mit medizinischem Cannabis dauern?
Die Dauer eines Therapieversuchs hängt von der Indikation, dem Präparat und dem individuellen Verlauf ab. Häufig wird zunächst über Wochen eine langsame Dosissteigerung („Titration“) vorgenommen, um eine wirksame und verträgliche Dosis zu finden. Anschliessend wird über weitere Wochen beurteilt, ob die zuvor definierten Therapieziele – zum Beispiel eine bestimmte Schmerzlinderung oder bessere Schlafqualität – erreicht werden. Bleibt der Nutzen trotz angemessener Dosis aus oder überwiegen Nebenwirkungen, sollte die Therapie gemeinsam mit der behandelnden Ärztin oder dem behandelnden Arzt kritisch hinterfragt und gegebenenfalls beendet werden.
Ist medizinisches Cannabis immer eine telemedizinische Behandlung?
Nein. Medizinisches Cannabis ist zunächst eine ärztliche Therapieentscheidung, unabhängig davon, ob das Gespräch vor Ort in einer Praxis oder digital stattfindet. Plattformen wie Evidena nutzen Telemedizin als einen von mehreren Zugangskanälen, kombinieren diese aber mit klassischen Arztkontakten, strukturierter Dokumentation und Apothekenanbindung. Wichtig ist, dass Indikationsstellung, Aufklärung und Verlaufskontrolle immer ärztlich verantwortet und an den medizinischen Bedarf angepasst sind – digital unterstützte Prozesse dienen lediglich der Vereinfachung und Transparenz.