Cannabis, Drogentest und medizinische Therapie in der Schweiz
Medizinisches Cannabis ist in der Schweiz seit 2022 rechtlich geregelt und kann von Ärztinnen und Ärzten verschrieben werden. Gleichzeitig bleiben Drogentests im Alltag – etwa im Strassenverkehr oder im Arbeitsumfeld – ein wichtiges Thema für Patientinnen und Patienten in Therapie. - Verstehen, wie medizinisches Cannabis in der Schweiz rechtlich eingeordnet ist - Einschätzen, wie und wie lange Cannabis in Drogentests nachweisbar ist - Erfahren, wie eine strukturierte, ärztlich begleitete Cannabis-Therapie digital organisiert werden kann
Rechtlicher Rahmen: Medizinisches Cannabis in der Schweiz
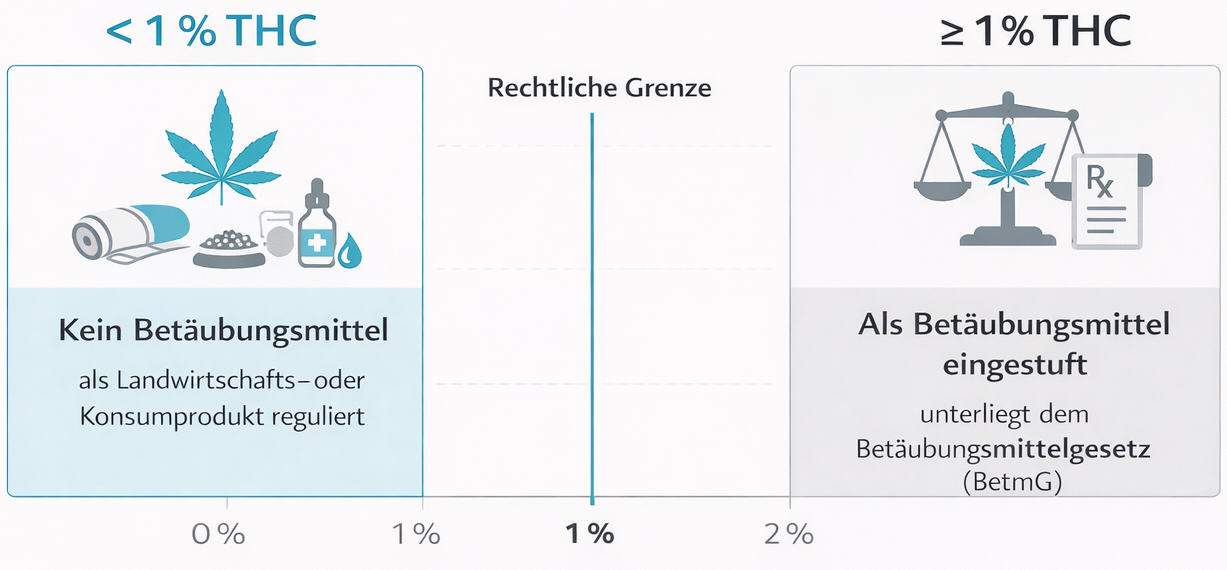
In der Schweiz ist Cannabis grundsätzlich als verbotenes Betäubungsmittel eingestuft. Seit dem 1. August 2022 gilt jedoch eine wichtige Ausnahme: Das Verbot für den Einsatz von Cannabis zu medizinischen Zwecken wurde aufgehoben. Seither werden Cannabisarzneimittel rechtlich wie andere betäubungsmittelhaltige Arzneimittel – etwa Morphin, Methadon oder Fentanyl – behandelt. Ärztinnen und Ärzte können Cannabisarzneimittel auf einem Betäubungsmittelrezept verschreiben, ohne dass sie zuvor eine Ausnahmebewilligung beim Bundesamt für Gesundheit (BAG) einholen müssen. Gleichzeitig bleibt der nicht-medizinische Umgang mit Cannabis – ausserhalb von bewilligten Pilotversuchen – weiterhin verboten.
Durch die Gesetzesänderung wurden Anbau, Verarbeitung, Herstellung und Handel mit medizinischem Cannabis in das Bewilligungs- und Kontrollsystem von Swissmedic integriert. Die sogenannte Cannabis Agency innerhalb der Abteilung Betäubungsmittel von Swissmedic ist dafür verantwortlich, Anbaubewilligungen zu erteilen und die Einhaltung der Auflagen zu kontrollieren. Ziel ist es, eine Abzweigung in den illegalen Markt zu verhindern, Diebstahlschutz zu gewährleisten und Überproduktion zu vermeiden. Für Patientinnen und Patienten bedeutet dies: Wenn sie medizinisches Cannabis im Rahmen einer ärztlichen Behandlung erhalten, erfolgt dies in einem kontrollierten, rechtlich klar geregelten Umfeld.
Was sind Cannabisarzneimittel und wie wirken sie?
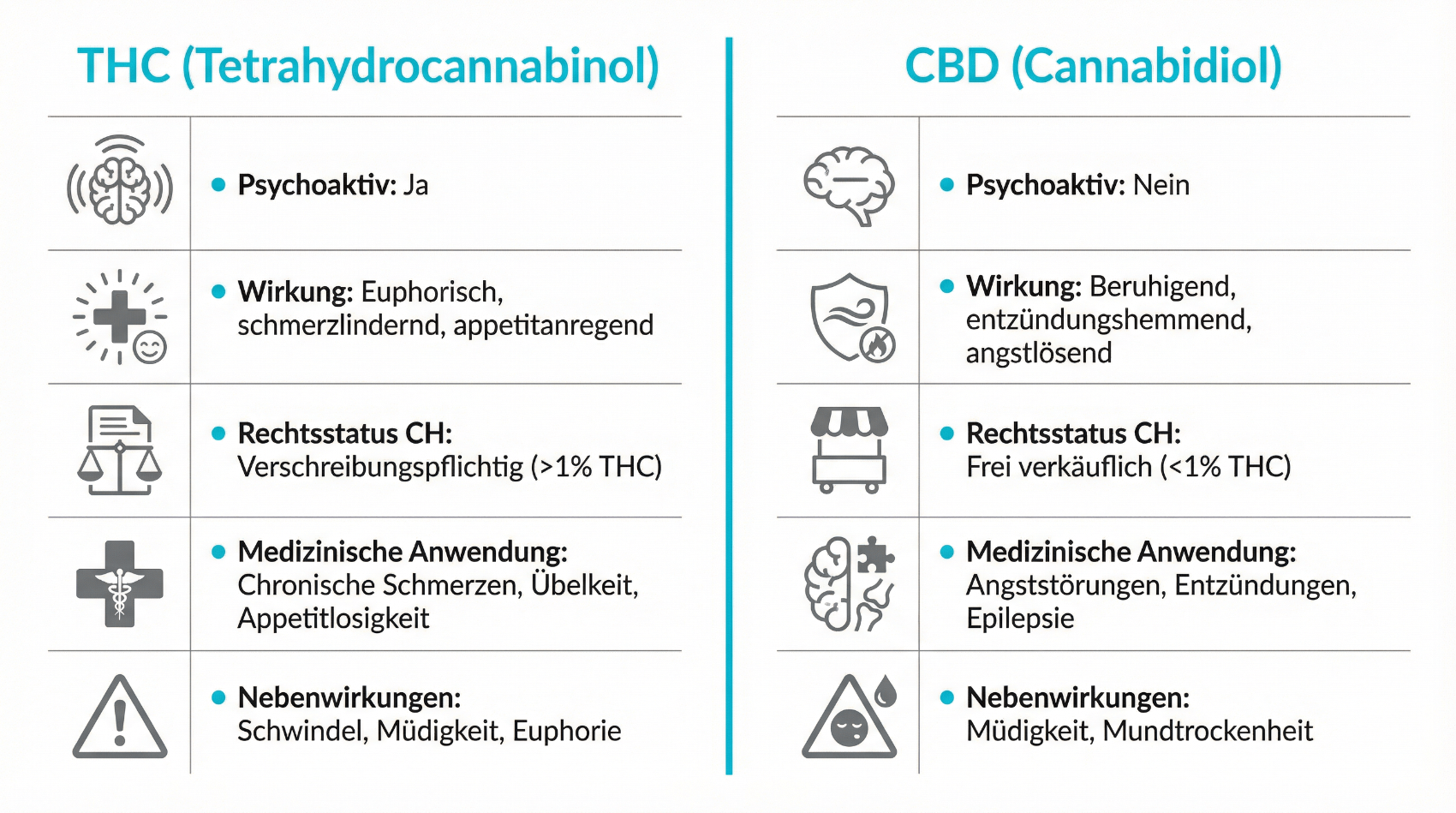
Unter dem Begriff Cannabisarzneimittel werden in der Schweiz sämtliche zu therapeutischen Zwecken verwendeten Cannabisprodukte zusammengefasst – inklusive Blüten, Extrakte und standardisierte Fertigarzneimittel, unabhängig von deren rechtlicher Einstufung. Zentrale Wirkstoffe sind Delta-9-Tetrahydrocannabinol (THC) und Cannabidiol (CBD) sowie weitere Cannabinoide. Diese Substanzen greifen in das körpereigene Endocannabinoid-System ein, das an der Regulierung von Schmerz, Stimmung, Appetit, Übelkeit und Muskelspannung beteiligt ist.
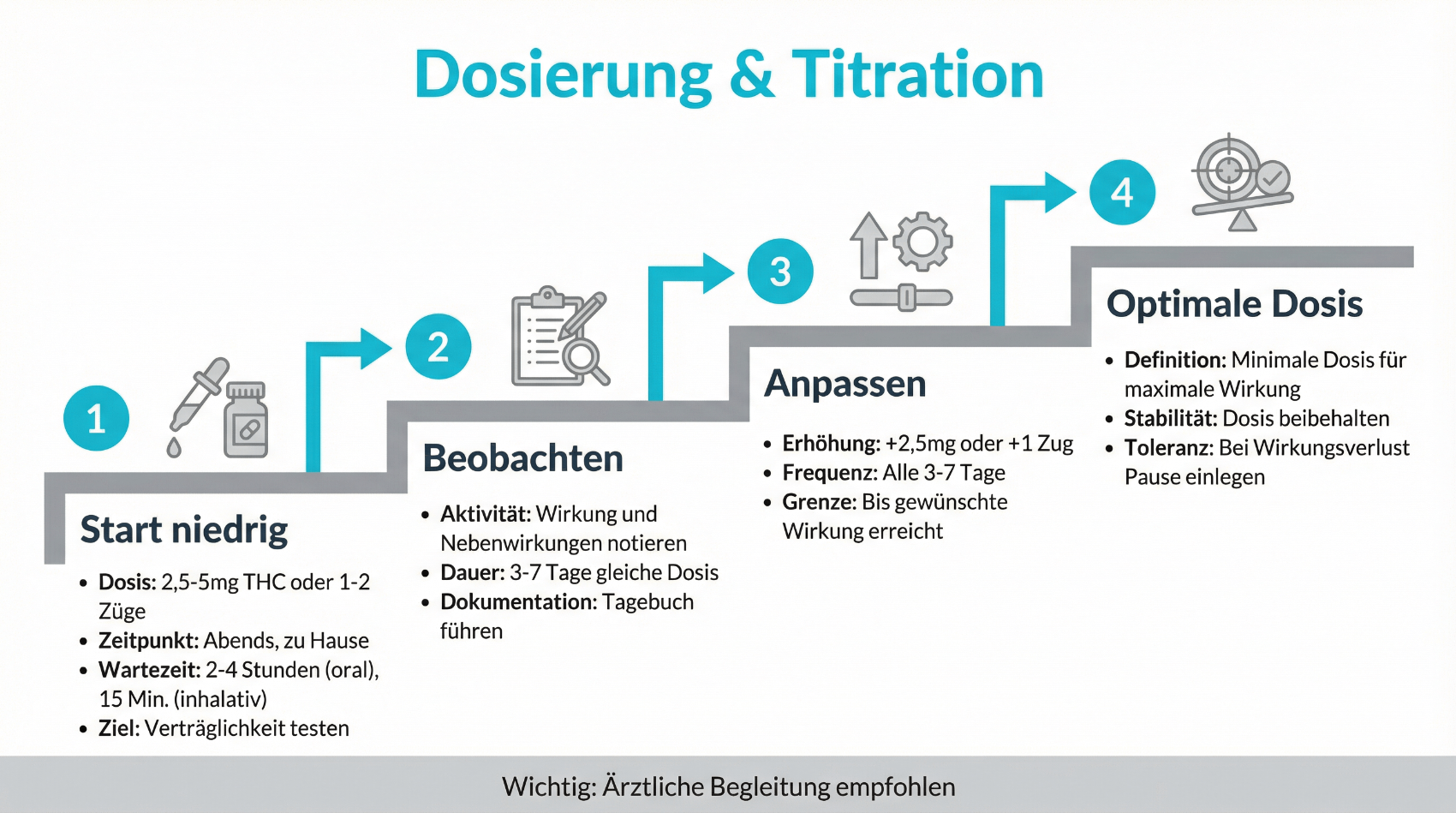
THC ist primär für die psychoaktiven Effekte verantwortlich, wirkt aber auch analgetisch, muskelentspannend und antiemetisch. CBD hat keine ausgeprägte berauschende Wirkung, kann aber bei bestimmten Indikationen – etwa bei Epilepsieformen – eine Rolle spielen und möglicherweise einige Nebenwirkungen von THC modulieren. In der medizinischen Praxis werden meist Extrakte oder magistrale Zubereitungen mit definiertem THC- und CBD-Gehalt eingesetzt. Wichtig ist eine sorgfältige Dosisfindung in kleinen Schritten („Start low, go slow“), um Wirkung und Verträglichkeit individuell auszuloten.
Medizinische Indikationen und Grenzen der Evidenz
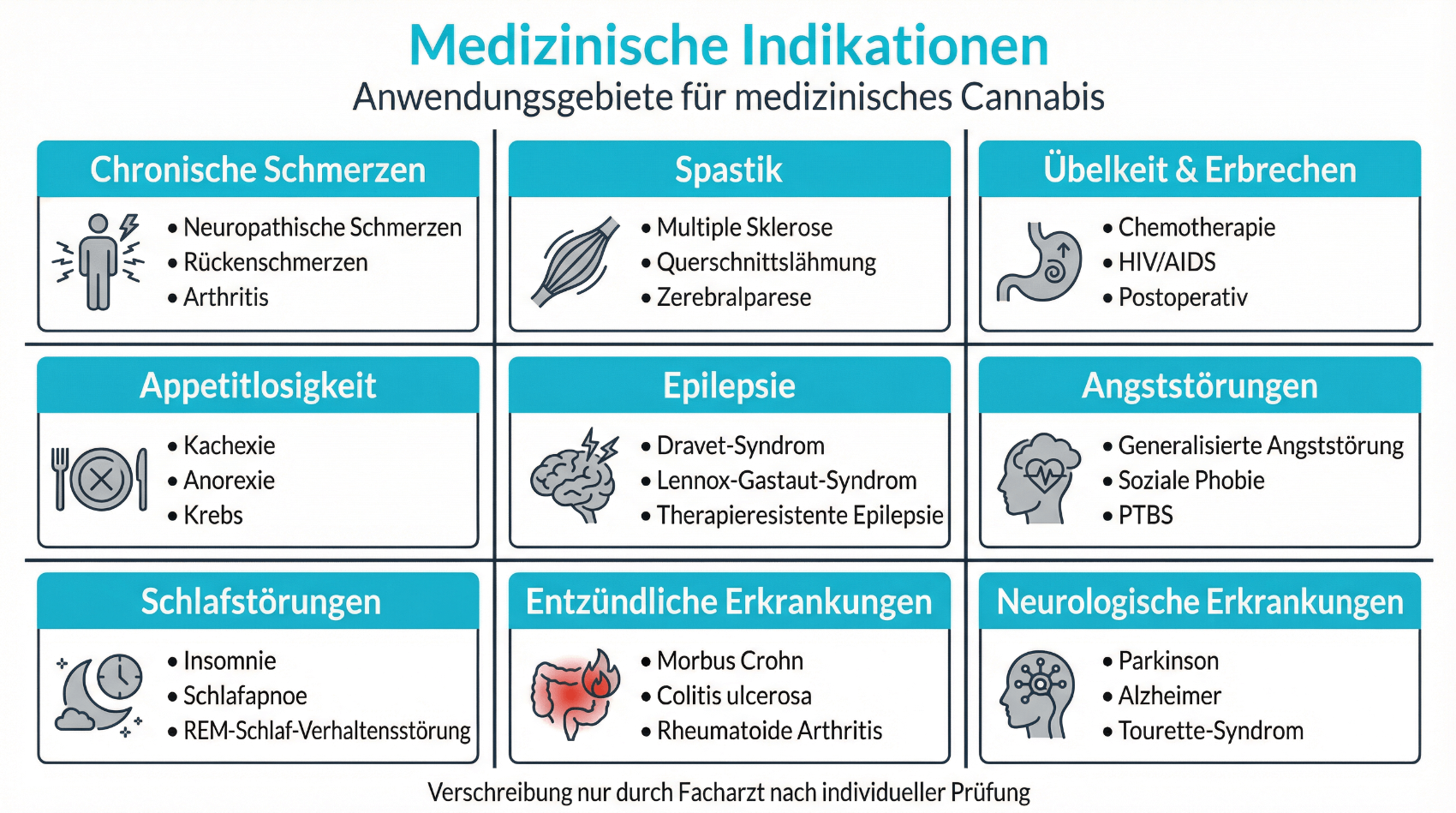
Die klinische Forschung zu Cannabisarzneimitteln entwickelt sich kontinuierlich weiter, ist in vielen Bereichen aber noch nicht abschliessend. Nach aktueller Praxis und gemäss den Informationen des BAG werden Cannabisarzneimittel vor allem in folgenden Situationen eingesetzt:
- Chronische Schmerzzustände: etwa neuropathische Schmerzen oder tumorbedingte Schmerzen, wenn Standardtherapien nicht ausreichend wirksam oder schlecht verträglich sind.
- Spastik und Krämpfe: insbesondere bei Multipler Sklerose oder anderen neurologischen Erkrankungen mit erhöhter Muskelspannung.
- Übelkeit und Appetitverlust: im Rahmen einer Chemotherapie oder anderer onkologischer Behandlungen, wenn etablierte Medikamente nicht genügen.
Diese Indikationen spiegeln Bereiche wider, in denen klinische Studien und Erfahrungen darauf hinweisen, dass Cannabisarzneimittel für bestimmte Patientengruppen eine Option sein können. Zugleich ist die Evidenzlage nicht in allen Anwendungsfeldern gleich stark. Für einige Erkrankungen existieren nur begrenzte oder widersprüchliche Daten, sodass die Anwendung sorgfältig abgewogen werden muss. Schweizer Behörden betonen, dass derzeit keine generelle Vergütung durch die obligatorische Krankenpflegeversicherung besteht; die Kostenübernahme erfolgt nur in Ausnahmefällen und nach individueller Prüfung. Für Patientinnen und Patienten ist es daher wichtig, gemeinsam mit ihrer Ärztin oder ihrem Arzt zu klären, ob eine Cannabis-Therapie medizinisch sinnvoll, rechtlich zulässig und finanziell tragbar ist. Eine offene Diskussion über Erwartungen, mögliche Nebenwirkungen und Alternativen gehört zwingend dazu.
Formen der Anwendung in der medizinischen Therapie
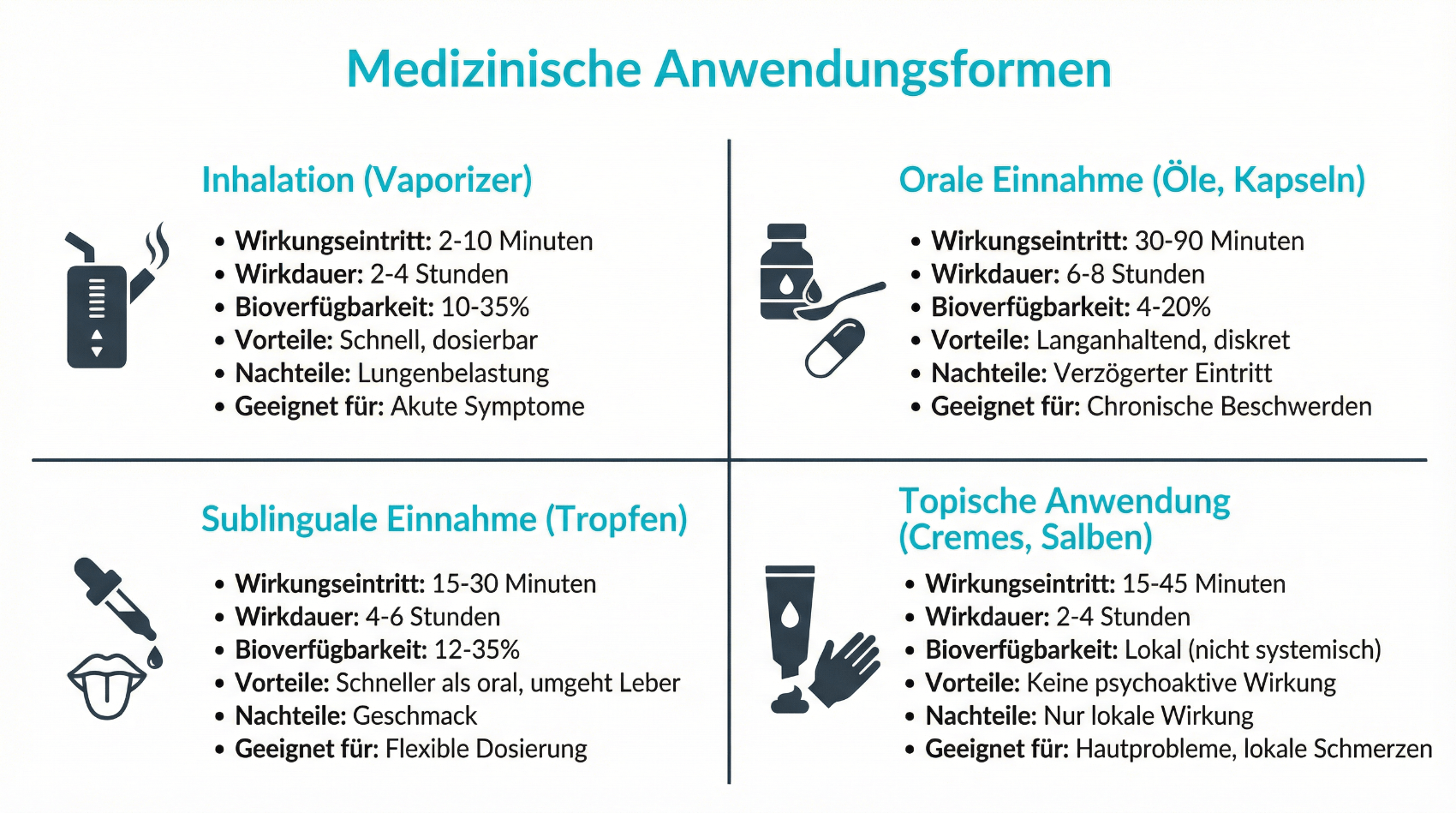
In der medizinischen Versorgung unterscheiden sich die Anwendungsformen von Cannabis deutlich vom Freizeitkonsum. In der ärztlich begleiteten Therapie wird darauf geachtet, dass Dosis, Wirkstoffgehalt und Einnahmeform möglichst gut steuerbar sind. Häufige Anwendungsformen sind:
- Ölige Tropfen oder Lösungen: oral eingenommen, mit standardisiertem THC- und ggf. CBD-Gehalt.
- Kapseln: für eine einfache, reproduzierbare orale Einnahme mit definierter Dosis.
- Magistralrezepturen: individuell in der Apotheke hergestellte Zubereitungen nach ärztlichem Rezept.
- Standardisierte Fertigarzneimittel: zugelassene Präparate mit genau definierter Zusammensetzung.
Das Rauchen von Cannabisblüten wird in der medizinischen Therapie in der Regel nicht empfohlen, da Verbrennungsprodukte die Atemwege belasten und der Wirkstoffgehalt schwer vorhersehbar ist. In bestimmten Fällen kann eine Inhalation mittels Vaporizer erwogen werden, wenn dies medizinisch begründet ist und mit der behandelnden Ärztin oder dem behandelnden Arzt sorgfältig abgestimmt wird. Hier ist besonders auf geeignete Temperaturen zu achten, um den Wirkstoff zu verdampfen, ohne Verbrennungsstoffe zu erzeugen. Für Patientinnen und Patienten ist es wichtig, die gemeinsam festgelegte Anwendungsform konsequent einzuhalten und nicht eigenständig zwischen Konsumarten zu wechseln, da sich dadurch Wirkung, Nebenwirkungen und die Nachweisbarkeit in Drogentests verändern können.
Cannabis und Drogentests: Grundlagen der Nachweisbarkeit
Für viele Patientinnen und Patienten stellt sich die Frage, wie sich eine medizinische Cannabis-Therapie auf Drogentests auswirkt. Wichtig ist: Standard-Drogentests unterscheiden in der Regel nicht zwischen medizinischem und nicht-medizinischem Konsum. Sie erfassen lediglich, ob bestimmte Substanzen oder deren Abbauprodukte im Körper vorhanden sind. Beim Cannabisnachweis spielen vor allem folgende Punkte eine Rolle:
- Wirkstoff: Delta-9-Tetrahydrocannabinol (THC) ist der primäre psychoaktive Bestandteil von Cannabis.
- Hauptmetabolit: 11-nor-Delta-9-Tetrahydrocannabinol-9-Carbonsäure (THC-COOH) wird vor allem im Urin nachgewiesen.
- Cut-off-Wert im Urin: häufig 50 ng/ml THC-COOH als Schwelle für einen positiven Befund.
- Indirekte Beurteilung: der Verlauf der Konzentration (z. B. THC-COOH/Kreatinin-Ratio) kann Hinweise auf erneuten Konsum geben.
Primär kommen immunologische Gruppentests (z. B. EMIT) als Screeningverfahren zum Einsatz, insbesondere in Urinproben. Bei bestrittenem Konsum oder unklaren Befunden ist eine Bestätigungsanalyse mittels Gaschromatografie-Massenspektrometrie (GC-MS) möglich, sofern die Probe asserviert wurde. Haaranalysen auf Cannabinoide sind zwar grundsätzlich machbar, erlauben aktuell aber keine verlässliche Unterscheidung zwischen aktivem Konsum und passiver Kontamination. In komplexen psychiatrischen oder verkehrsmedizinischen Fragestellungen kann zusätzlich die quantitative Analyse von THC und Metaboliten in Blut und Urin wichtig werden, um Konsummuster und mögliche Beeinträchtigung besser einzuordnen.
Nachweiszeiten: Gelegenheits- vs. chronischer Konsum
Die Dauer der Nachweisbarkeit von Cannabis hängt stark von der Konsumfrequenz, der Dosis, dem Körperfettanteil und dem individuellen Stoffwechsel ab. Bei Gelegenheitskonsum ist THC im Blut meist nur für ungefähr einen Tag nachweisbar, im Urin in der Regel bis etwa zehn Tage. Bei chronischem oder hochfrequentem Konsum können die Nachweiszeiten deutlich länger ausfallen: Im Urin sind Werte über dem Cut-off von 50 ng/ml THC-COOH auch nach mehreren Wochen Abstinenz möglich, im Blut kann THC einige Tage nach dem letzten Konsum messbar bleiben. Für Patientinnen und Patienten in medizinischer Therapie bedeutet dies, dass ein regelmässiger Gebrauch – selbst in therapeutischer Dosierung – zu anhaltend nachweisbaren Spiegeln führen kann. Dies ist insbesondere relevant für verkehrsmedizinische Beurteilungen, arbeitsrechtliche Fragestellungen oder Abstinenzkontrollen. Eine frühzeitige, offene Besprechung mit der behandelnden Ärztin oder dem behandelnden Arzt hilft, individuelle Risiken realistisch einzuschätzen und zu klären, welche Dokumente (z. B. Therapiebestätigung) in konkreten Situationen sinnvoll sind.

Drogentests in der Schweiz: Anwendungsbereiche und Konsequenzen
Drogentests auf Cannabis werden in der Schweiz in unterschiedlichen Kontexten eingesetzt. Für Personen in medizinischer Cannabis-Therapie ist es wichtig zu wissen, in welchen Situationen ein Test wahrscheinlich ist und welche Bedeutung ein positives Resultat haben kann. Typische Einsatzgebiete sind:
- Strassenverkehr: Abklärung der Fahreignung und der Einhaltung gesetzlicher Vorgaben.
- Arbeitswelt: insbesondere in sicherheitsrelevanten Bereichen mit definierten Unternehmensrichtlinien.
- Forensik und Justiz: z. B. im Rahmen von Strafverfahren, Bewährung oder Sorgerechtsfragen.
- Abstinenzkontrollen: in suchtmedizinischen Behandlungen oder spezialisierten Programmen.
Im Strassenverkehr ist zu beachten, dass es in der Schweiz festgelegte Grenzwerte für bestimmte Substanzen gibt. Für THC bedeutet ein positiver Befund nicht automatisch, dass eine aktuelle Fahruntüchtigkeit vorliegt, kann aber verkehrsmedizinische Abklärungen nach sich ziehen. In der Arbeitswelt hängt der Umgang mit Drogentests stark von betrieblichen Regelungen ab; ein ärztlich dokumentierter, medizinisch indizierter Cannabisgebrauch kann in manchen Situationen berücksichtigt werden, ersetzt aber nicht die Pflicht zur sicheren Berufsausübung. In forensischen Konstellationen spielen neben quantitativen Werten auch der Verlauf und das Gesamtbild eine Rolle. Daher ist eine transparente Kommunikation über die laufende Therapie – soweit rechtlich zulässig und medizinisch sinnvoll – zentral, um Missverständnisse zu vermeiden.
Einordnung: Medizinische Therapie vs. missbräuchlicher Konsum
- Potenzieller Nutzen: Die ärztlich begleitete Cannabis-Therapie kann Patientinnen und Patienten eine zusätzliche Option eröffnen, wenn etablierte Behandlungen unzureichend wirken oder schlecht verträglich sind.
- Herausforderungen: Die Abgrenzung zwischen medizinischem und nicht-medizinischem Gebrauch ist im Alltag nicht immer einfach, insbesondere bei Drogentests und verkehrsmedizinischen Fragestellungen.
Der potenzielle Nutzen medizinischen Cannabis liegt darin, gezielt auf Symptomkonstellationen einzugehen, bei denen andere Therapien nicht ausreichend helfen. Dazu gehören insbesondere chronische Schmerzen, Spastik und therapieresistente Übelkeit. Die Behandlung erfolgt idealerweise im Rahmen eines strukturierten, multimodalen Therapiekonzeptes und nicht als isolierte Massnahme. Demgegenüber steht die Herausforderung, dass die gleiche Substanz – Cannabis – ausserhalb des medizinischen Kontexts als illegale Droge konsumiert wird. Drogentests können diese Unterscheidung nicht treffen und zeigen lediglich das Vorhandensein von THC oder dessen Metaboliten an. Deshalb ist eine sauber dokumentierte, rechtlich konforme Verschreibung, eine klare Indikationsstellung und eine sorgfältige Verlaufsdokumentation besonders wichtig. Patientinnen und Patienten profitieren, wenn sie ihre Therapie gegenüber relevanten Stellen (z. B. verkehrsmedizinische Dienste, bestimmte Arbeitgeber) transparent und mit geeigneten Unterlagen darlegen können – selbstverständlich immer unter Beachtung des Datenschutzes und der ärztlichen Schweigepflicht.
Digitale Versorgung: Rolle von Evidena Care in der Cannabis-Therapie
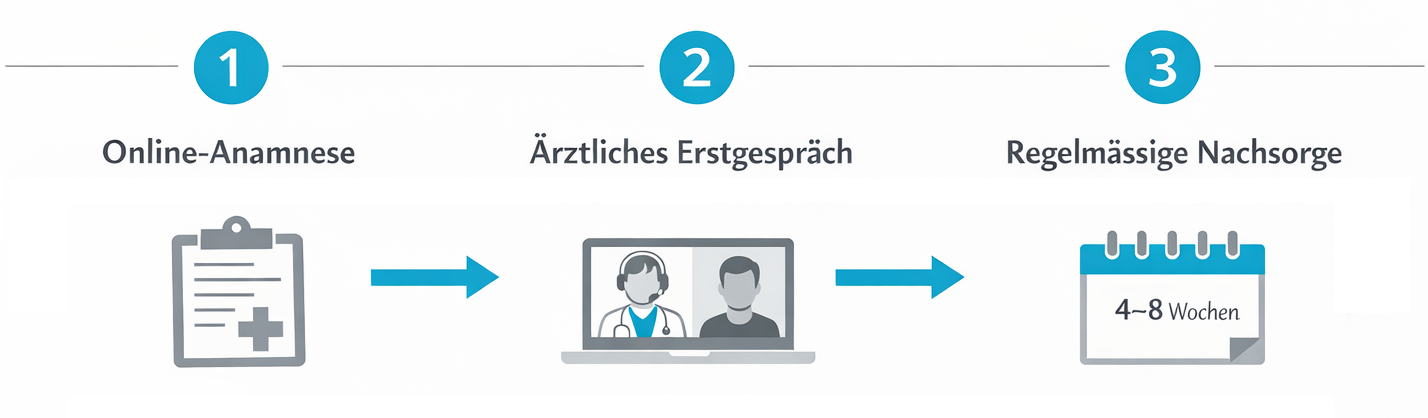
Evidena Care AG ist ein digitaler Gesundheitsdienstleister in der Schweiz, der sich auf die strukturierte Versorgung mit medizinischem Cannabis konzentriert. Die Plattform versteht sich nicht als reiner Telemedizin-Anbieter, sondern als integriertes Versorgungssystem, das Ärztinnen und Ärzte, Patientinnen und Patienten sowie Apotheken miteinander verknüpft. Der Prozess reicht von der medizinischen Beurteilung über die Verschreibung und Anpassung der Therapie bis hin zur digitalen Rezeptabwicklung und der Zusammenarbeit mit Partner-Apotheken.
Im Zentrum steht die ärztliche Betreuung: Die Indikation für eine Cannabis-Therapie wird sorgfältig geprüft, vorhandene Diagnosen und Vorbehandlungen werden berücksichtigt, Kontraindikationen werden ausgeschlossen. Telemedizinische Konsultationen können den Zugang erleichtern, ersetzen jedoch nicht die medizinische Sorgfaltspflicht. Digitale Prozesse helfen, Dokumentation, Verlaufsbeobachtung und Kommunikation effizient zu gestalten. Für Patientinnen und Patienten bedeutet dies eine besser nachvollziehbare, transparente Behandlung – von der Erstabklärung bis zur Nachsorge. Gleichzeitig werden rechtliche Vorgaben – etwa die Meldepflicht an das BAG in den ersten beiden Behandlungsjahren – strukturiert erfüllt.
Cannabis-Therapie
Erfahren Sie, wie eine ärztlich begleitete Cannabis-Therapie in der Schweiz abläuft, welche Schritte von der Indikationsstellung bis zur Dosisanpassung vorgesehen sind und wie Evidena Care Sie dabei strukturiert unterstützt.
Info-/Vergleichsportal
Vergleichen Sie neutral aufbereitete Informationen zu medizinischem Cannabis, rechtlichen Rahmenbedingungen und möglichen Therapieoptionen auf Basis aktueller Schweizer Quellen.
Partner-Apotheken
Finden Sie Apotheken, die Erfahrung mit Cannabisarzneimitteln haben und magistrale Zubereitungen gemäss ärztlichem Rezept herstellen und abgeben können.
Allgemeine Fragen
Lesen Sie Antworten auf häufige Fragen rund um medizinisches Cannabis, Drogentests, Fahreignung und die Organisation der Therapie in der Schweiz.
Patientenplattform und Nachsorge: Organisation der Therapie
Eine strukturierte Cannabis-Therapie endet nicht mit der Erstverordnung. Besonders in den ersten Wochen und Monaten sind Rückmeldungen zu Wirkung, Nebenwirkungen, Alltagstauglichkeit und möglichen Wechselwirkungen mit anderen Medikamenten entscheidend. Digitale Patientenplattformen bieten hierfür einen zentralen Ort, an dem medizinische Informationen, Rezepte, Therapieanpassungen und Termine übersichtlich zusammengeführt werden. Patientinnen und Patienten können Dokumente einsehen, Anamnesefragebögen ausfüllen und bei Bedarf telemedizinische Folgetermine vereinbaren.
Für Ärztinnen und Ärzte erleichtert eine solche Plattform die kontinuierliche Überwachung des Therapieverlaufs und die Erfüllung gesetzlicher Anforderungen, etwa der Datenmeldung an das BAG in den ersten beiden Behandlungsjahren. Zudem lässt sich dokumentieren, ob und wie Drogentests – zum Beispiel im Rahmen einer begleitenden Suchttherapie oder verkehrsmedizinischen Abklärung – durchgeführt wurden. Transparente Informationen helfen, Erwartungen zu klären: Eine Cannabis-Therapie ist in den meisten Fällen kein kurzfristiger Eingriff, sondern eine längerfristige, sorgfältig zu beobachtende Behandlung, deren Fortführung regelmässig überprüft wird.
Sicherheit, Monitoring und verantwortungsvoller Umgang
Die Sicherheit der Patientinnen und Patienten steht in der medizinischen Cannabis-Therapie im Vordergrund. Dazu gehören eine gründliche Erstabklärung, das Erfassen von Vorerkrankungen (z. B. Psychosen, kardiovaskuläre Erkrankungen), das Prüfen möglicher Wechselwirkungen und das Festlegen realistischer Therapieziele. Unter laufender Therapie sind regelmässige Kontrollen sinnvoll, um Nutzen und Risiken abzuwägen. Drogentests können in bestimmten Konstellationen Teil dieses Monitorings sein, etwa bei gleichzeitiger Behandlung einer Abhängigkeitserkrankung oder in verkehrsmedizinischen Kontexten. Wichtig ist, dass Tests transparent besprochen werden und ihre Aussagekraft korrekt eingeordnet wird. Ein verantwortungsvoller Umgang umfasst auch die Empfehlung, auf das Führen von Fahrzeugen oder Bedienung gefährlicher Maschinen zu verzichten, wenn eine Beeinträchtigung nicht ausgeschlossen werden kann – insbesondere zu Beginn der Therapie oder nach Dosisanpassungen.

Ausblick: Forschung, Daten und zukünftige Entwicklungen
Mit der Aufhebung des Verbots von medizinischem Cannabis hat die Schweiz auch die Grundlage gelegt, um die Wirksamkeit und Sicherheit von Cannabisarzneimitteln systematisch zu untersuchen. Ärztinnen und Ärzte, die Cannabisarzneimittel verschreiben, sind verpflichtet, in den ersten beiden Behandlungsjahren anonymisierte Therapiedaten an das BAG zu melden. Diese Datenerhebung ist zunächst bis 2029 befristet und soll dabei helfen, die Verschreibungspraxis zu beobachten, Nutzen und Risiken besser zu verstehen und die Kriterien für eine allfällige zukünftige Vergütungsregelung weiterzuentwickeln.
Neben den staatlichen Forschungsaktivitäten existieren internationale Studien, Metaanalysen und systematische Übersichtsarbeiten, die fortlaufend neue Erkenntnisse liefern. Es ist denkbar, dass sich Indikationen, Dosierungsempfehlungen und Vergütungsregelungen in den kommenden Jahren weiterentwickeln. Für Patientinnen und Patienten sowie Behandelnde bedeutet dies, dass sie sich auf ein dynamisches Feld einstellen müssen, in dem aktuelle Leitlinien und offizielle Informationen – etwa von BAG, Swissmedic und Fachgesellschaften – einen wichtigen Orientierungsrahmen geben. Digitale Plattformen können dabei helfen, neue Erkenntnisse rascher in die Versorgung zu integrieren und transparent aufzubereiten.
Häufig gestellte Fragen
Häufige Fragen zu Cannabis, Drogentest und Therapie
Unterscheiden Drogentests zwischen medizinischem und nicht-medizinischem Cannabis?
Standard-Drogentests erfassen lediglich, ob THC oder dessen Metaboliten im Körper vorhanden sind. Sie unterscheiden nicht, ob der Wirkstoff im Rahmen einer ärztlich verordneten Therapie oder durch nicht-medizinischen Konsum aufgenommen wurde. Für die Beurteilung im Einzelfall – zum Beispiel im Strassenverkehr oder bei arbeitsrechtlichen Fragen – kann eine ärztliche Bestätigung über die laufende medizinische Behandlung hilfreich sein. Ob und wie dies berücksichtigt wird, hängt jedoch von der zuständigen Stelle und der jeweiligen Situation ab.
Wie lange ist Cannabis nach einer medizinischen Einnahme nachweisbar?
Die Nachweisbarkeit hängt weniger vom rechtlichen Status der Anwendung als von Dosis, Häufigkeit des Konsums, Körperfettanteil und individuellem Stoffwechsel ab. Bei Gelegenheitskonsum ist THC im Blut meist rund einen Tag nachweisbar, im Urin bis etwa zehn Tage. Bei chronischem oder hochfrequentem Gebrauch können Abbauprodukte im Urin noch nach mehreren Wochen über dem üblichen Cut-off von 50 ng/ml liegen. In einer laufenden medizinischen Therapie mit regelmässiger Einnahme muss daher mit anhaltend positiven Drogentests gerechnet werden.
Darf ich mit medizinischem Cannabis Auto fahren?
Grundsätzlich gilt im Strassenverkehr das Gebot der Fahrfähigkeit: Unabhängig von einer ärztlichen Verschreibung dürfen Sie kein Fahrzeug führen, wenn Ihre Aufmerksamkeit oder Reaktionsfähigkeit beeinträchtigt ist. THC kann die Fahrtüchtigkeit beeinflussen, insbesondere zu Beginn der Therapie, nach Dosisanpassungen oder in Kombination mit anderen Substanzen. Zudem existieren in der Schweiz verkehrsmedizinisch relevante Grenzwerte. Es ist daher wichtig, das Thema mit Ihrer behandelnden Ärztin oder Ihrem behandelnden Arzt zu besprechen und im Zweifelsfall auf das Führen eines Fahrzeugs zu verzichten.
Übernimmt die Krankenkasse die Kosten für eine Cannabis-Therapie?
Nach aktueller Rechtslage werden Cannabisarzneimittel von der obligatorischen Krankenpflegeversicherung nur in Ausnahmefällen vergütet. Die vorhandene Evidenz zu Wirksamkeit und Wirtschaftlichkeit wird von den Behörden als unzureichend für eine generelle Kostenübernahme eingestuft. Ob im Einzelfall eine Beteiligung möglich ist, hängt von der Krankenkasse, der konkreten Indikation und weiteren Faktoren ab. Eine frühzeitige Abklärung mit der Versicherung und eine sorgfältige medizinische Dokumentation sind empfehlenswert.
Kann eine Cannabis-Therapie bei Drogentests im Arbeitsumfeld zu Problemen führen?
In Berufsbereichen mit Drogentest-Regelungen – etwa sicherheitsrelevanten Tätigkeiten – kann eine laufende Cannabis-Therapie zu Fragen führen, da Tests nicht zwischen medizinischem und nicht-medizinischem Konsum unterscheiden. Je nach Arbeitgeber und Tätigkeitsprofil können unterschiedliche Regelungen gelten. Eine offene, frühzeitige Klärung – gegebenenfalls unter Einbezug der Betriebsärztin oder des Betriebsarztes – ist sinnvoll. Ihre behandelnde Ärztin oder Ihr behandelnder Arzt kann auf Wunsch eine Bestätigung über die medizinische Indikation ausstellen, die aber keine Garantie für eine bestimmte arbeitsrechtliche Bewertung darstellt.
Ist medizinisches Cannabis für alle Patientinnen und Patienten geeignet?
Nein. Medizinisches Cannabis ist nicht für jede Person und nicht für jede Erkrankung geeignet. Es bestehen Kontraindikationen, zum Beispiel bei bestimmten psychischen Erkrankungen (etwa Psychosen), in der Schwangerschaft, bei bestimmten Herz-Kreislauf-Erkrankungen oder bei erhöhtem Risiko für Abhängigkeit. Die Entscheidung für oder gegen eine Cannabis-Therapie sollte immer im Rahmen einer individuellen ärztlichen Beurteilung getroffen werden, die Vorerkrankungen, bestehende Medikation und persönliche Lebensumstände berücksichtigt.
Wie läuft der Einstieg in eine medizinische Cannabis-Therapie ab?
Zu Beginn steht eine ausführliche Anamnese mit Erfassung der Beschwerden, bisheriger Therapien, relevanter Vorerkrankungen und möglicher Kontraindikationen. Wenn eine Indikation besteht, wird gemeinsam ein Therapieziel definiert und ein Behandlungsplan erstellt. Die Dosis wird meist niedrig begonnen und schrittweise angepasst. Regelmässige Verlaufskontrollen dienen dazu, Nutzen und Nebenwirkungen zu bewerten und die Behandlung bei Bedarf anzupassen oder zu beenden. Digitale Plattformen können diesen Prozess durch strukturierte Dokumentation und einfache Terminorganisation unterstützen.