Cannabis in den Wechseljahren: Chancen, Grenzen und sichere Anwendung
Viele Frauen in der Peri- und Postmenopause interessieren sich für medizinisches Cannabis, um Beschwerden wie Schlafstörungen, Schmerzen oder Stimmungsschwankungen zu lindern. Gleichzeitig ist die Studienlage noch begrenzt und die rechtlichen Rahmenbedingungen – insbesondere in der Schweiz – komplex. - Verstehen, welche Wechseljahresbeschwerden theoretisch auf Cannabis ansprechen könnten - Einordnen, was aktuelle Studien tatsächlich belegen – und was nicht - Erfahren, wie eine ärztlich begleitete Cannabis-Therapie in der Schweiz ablaufen kann
Viele Frauen erleben die Wechseljahre als Phase mit erheblichen körperlichen und seelischen Veränderungen. Hitzewallungen, Schlafstörungen, Gelenkschmerzen, innere Unruhe oder Stimmungsschwankungen können den Alltag massiv beeinträchtigen. Parallel dazu rückt medizinisches Cannabis zunehmend in den Fokus – auch in der Schweiz. Diese Entwicklung wirft Fragen auf: Kann Cannabis hier wirklich helfen? Wie sicher ist die Anwendung? Und wie lässt sich eine seriöse, ärztlich begleitete Therapie von improvisiertem Selbstversuch unterscheiden?
Wechseljahre und Menopause: Was im Körper passiert
Die Menopause ist keine Krankheit, sondern ein natürlicher Lebensabschnitt. Gleichzeitig kann die hormonelle Umstellung so ausgeprägt sein, dass sie behandlungsbedürftige Beschwerden auslöst. In der Perimenopause schwankt der Östrogenspiegel stark, Zyklen werden unregelmässig, und viele Frauen berichten erstmals von Hitzewallungen oder Schlafstörungen. In der Postmenopause ist die Östrogenproduktion schliesslich deutlich reduziert, was längerfristig auch Knochen, Herz-Kreislauf-System und Stoffwechsel beeinflusst.
Typische Symptome sind unter anderem:
- Hitzewallungen und Nachtschweiss
- Schlafstörungen
- Stimmungsschwankungen, Reizbarkeit, depressive Verstimmung
- Angstzustände und innere Unruhe
- Gelenk- und Muskelschmerzen
- Libidoverlust und sexuelle Beschwerden
Diese Beschwerden können sich gegenseitig verstärken: Wer schlecht schläft, fühlt sich tagsüber erschöpft, ist empfindlicher gegenüber Stress und nimmt Schmerzen oft stärker wahr. Viele Frauen suchen deshalb nach ergänzenden Behandlungsoptionen neben Hormontherapie, Lebensstiländerungen und klassischer medikamentöser Therapie. Hier kommt medizinisches Cannabis als mögliche Option ins Spiel – vor allem dann, wenn Schlaf, Stimmung, Schmerzen oder Angst im Vordergrund stehen und andere Massnahmen nicht ausreichend helfen oder nicht infrage kommen.
Endocannabinoid-System und Hormonhaushalt: Warum Cannabis bei Wechseljahren relevant sein könnte
Der menschliche Körper verfügt über ein eigenes Endocannabinoid-System (ECS). Es besteht aus körpereigenen Botenstoffen (Endocannabinoiden) und deren Rezeptoren (insbesondere CB1 und CB2), die in Gehirn, Nervensystem, Immunsystem und Fortpflanzungsorganen vorkommen. Das ECS ist an vielen Funktionen beteiligt, die in den Wechseljahren häufig gestört sind – etwa Schlaf, Stimmung, Schmerzverarbeitung, Appetit oder Temperaturregulation.
Ein wichtiges Endocannabinoid heisst Anandamid. Es wird unter anderem in den Eierstöcken gebildet, wo gleichzeitig auch Östrogen produziert wird. Messungen zeigen, dass die Anandamid-Konzentration rund um den Eisprung am höchsten ist und nach der Menopause deutlich sinken kann. Daraus ergibt sich der plausible – wenn auch noch nicht abschliessend erforschte – Zusammenhang, dass hormonelle Veränderungen während der Menopause das ECS beeinflussen und umgekehrt.
Wie medizinisches Cannabis ins System passt
Die Cannabinoide aus der Hanfpflanze ähneln strukturell den körpereigenen Endocannabinoiden. THC und CBD können daher an die gleichen Rezeptoren andocken oder deren Funktion modulieren. Daraus erklärt sich, warum Cannabis bei Symptomen wie Schmerzen, Schlafstörungen, Angst oder Muskelverspannungen wirken kann – alles Bereiche, die bei vielen Frauen in den Wechseljahren eine Rolle spielen. Wichtig ist jedoch: Dass ein Mechanismus plausibel ist, bedeutet nicht automatisch, dass eine Therapieform in der Praxis nachweislich sicher und wirksam ist. Genau hier besteht aktuell noch eine Forschungslücke bei menopausalen Beschwerden.
THC und CBD: Unterschiede, Wirkungen und Grenzen
In der Diskussion um Cannabis in den Wechseljahren ist es zentral, THC und CBD zu unterscheiden. Beide Substanzen wirken auf das Endocannabinoid-System, haben aber unterschiedliche Eigenschaften und Nebenwirkungsprofile.
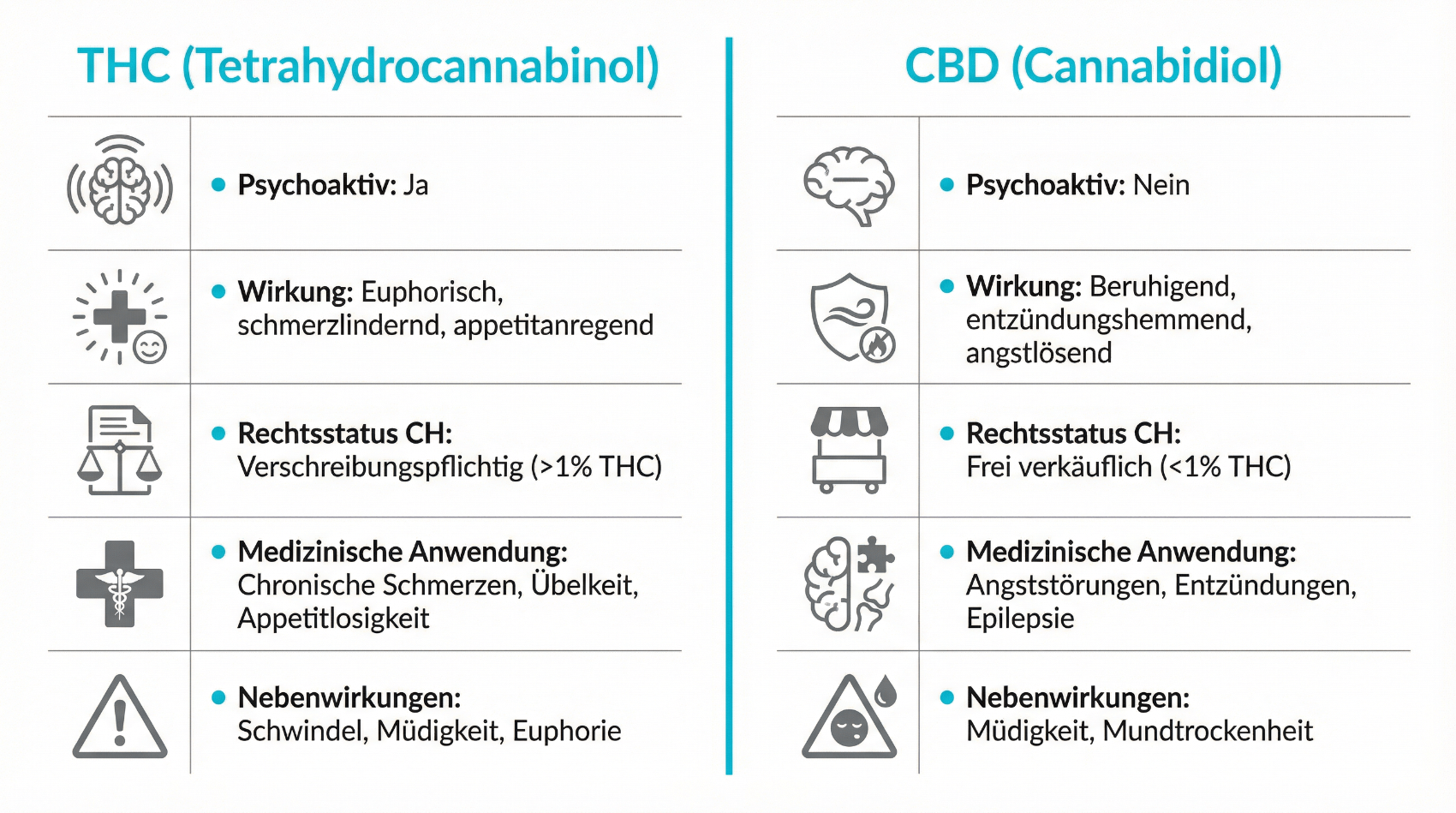
| Substanz | Eigenschaften |
|---|---|
| THC (Tetrahydrocannabinol) | Psychoaktiv, kann stimmungsaufhellend, schmerzlindernd und beruhigend wirken; birgt aber Risiko für Rauscherleben, kognitive Beeinträchtigung und Abhängigkeit. |
| CBD (Cannabidiol) | Nicht berauschend, wirkt eher angstlösend, entspannend und entzündungshemmend; kann THC-Effekte modulieren. |
THC-haltige Präparate kommen in der Medizin meist dann zum Einsatz, wenn starke Schmerzen, Spastiken, Übelkeit oder Appetitlosigkeit im Vordergrund stehen und andere Therapien nicht ausreichend wirken. Im Kontext der Menopause wäre THC eher bei ausgeprägten Schlafstörungen, chronischen Schmerzen oder stark belastenden Stimmungsschwankungen denkbar, immer unter streng ärztlicher Aufsicht.
CBD-basierte Präparate ohne relevanten THC-Anteil werden häufig bei Angst, innerer Unruhe oder leichten Schlafstörungen diskutiert. Sie gelten als besser verträglich, auch wenn Nebenwirkungen wie Müdigkeit, gastrointestinale Beschwerden oder Wechselwirkungen mit anderen Medikamenten auftreten können. Für beide Substanzen gilt: Dosierung, Anwendungsform und Begleitmedikation sollten sorgfältig und individuell abgestimmt werden.
Welche Wechseljahresbeschwerden Frauen mit Cannabis adressieren – und was Studien dazu sagen
Umfragen aus den USA und Kanada zeigen, dass viele Frauen bereits Cannabis einsetzen, um Wechseljahresbeschwerden zu lindern. Diese Daten sind interessant, ersetzen jedoch keine kontrollierten klinischen Studien.
| Symptom | Potenzielle Wirkung von Cannabis |
|---|---|
| Schlafstörungen | Kann Einschlafzeit verkürzen und Schlafqualität subjektiv verbessern, insbesondere bei Kombination aus THC und CBD. |
| Angstzustände / innere Unruhe | CBD kann angstlindernd wirken; niedrig dosiertes THC eventuell stimmungsaufhellend, höhere Dosen können Angst verstärken. |
| Muskel- und Gelenkschmerzen | THC und CBD können die Schmerzwahrnehmung modulieren und entzündungshemmend wirken. |
| Stimmungsschwankungen / depressive Verstimmung | Könnte emotional stabilisierend wirken, Datenlage bei Menopause-spezifischer Depression ist aber unzureichend. |
Die genannte Liste fasst zusammen, wofür Cannabis im Alltag vieler Frauen mit Wechseljahresbeschwerden tatsächlich genutzt wird. Beobachtungsdaten zeigen, dass Schlafprobleme, Angst und Schmerzen zu den häufigsten Gründen für eine Cannabis-Therapie gehören. Gleichzeitig ist wichtig zu verstehen, dass diese Effekte überwiegend auf subjektiven Berichten basieren. Es fehlen bislang randomisierte, kontrollierte Studien, die gezielt Frauen in der Peri- oder Postmenopause mit standardisierten Cannabis-Präparaten untersuchen. Deshalb lassen sich weder Wirksamkeit noch optimale Dosierung oder Langzeitsicherheit für diese spezifische Gruppe eindeutig ableiten. Für die individuelle Therapieplanung braucht es daher immer ein ärztliches Gespräch, das auch Alternativen, Kontraindikationen und mögliche Wechselwirkungen mit anderen Medikamenten systematisch mitberücksichtigt.
Aktuelle Studienlage: Was wir heute wissen – und was nicht
Die vorhandenen Daten zu Cannabis und Menopause stammen vor allem aus:
- Umfragen unter Frauen in der Peri- und Postmenopause
- Beobachtungsstudien zu chronischen Schmerzen, Angst, Schlaf und Stimmung
- Grundlagenforschung zum Endocannabinoid-System und hormonellen Veränderungen
In nordamerikanischen Befragungen gaben zwischen rund einem Drittel und knapp 80 Prozent der befragten Frauen an, Cannabis im Zusammenhang mit Wechseljahresbeschwerden zu verwenden – vor allem gegen Schlafstörungen, Angst, Schmerzen und Reizbarkeit. Diese Daten zeigen klar, dass der Bedarf und das Interesse an solchen Behandlungen real sind. Sie erlauben jedoch keine Aussage darüber, wie stark Cannabis im Vergleich zu Placebo wirkt oder wie sicher eine längerfristige Einnahme in dieser Lebensphase ist.
Zudem unterscheiden sich Produkte, Dosierungen, Anwendungsformen und THC/CBD-Verhältnisse erheblich. Viele Teilnehmerinnen konsumieren zudem gleichzeitig andere Medikamente, was die Auswertung zusätzlich erschwert. Entsprechend betonen Fachgesellschaften, dass medizinisches Cannabis für Wechseljahresbeschwerden derzeit als experimentell zu betrachten ist. Ärztinnen und Ärzte sollten offen nach dem Konsum fragen, aber gleichzeitig evidenzbasierte Empfehlungen für etablierte Therapiemöglichkeiten geben.
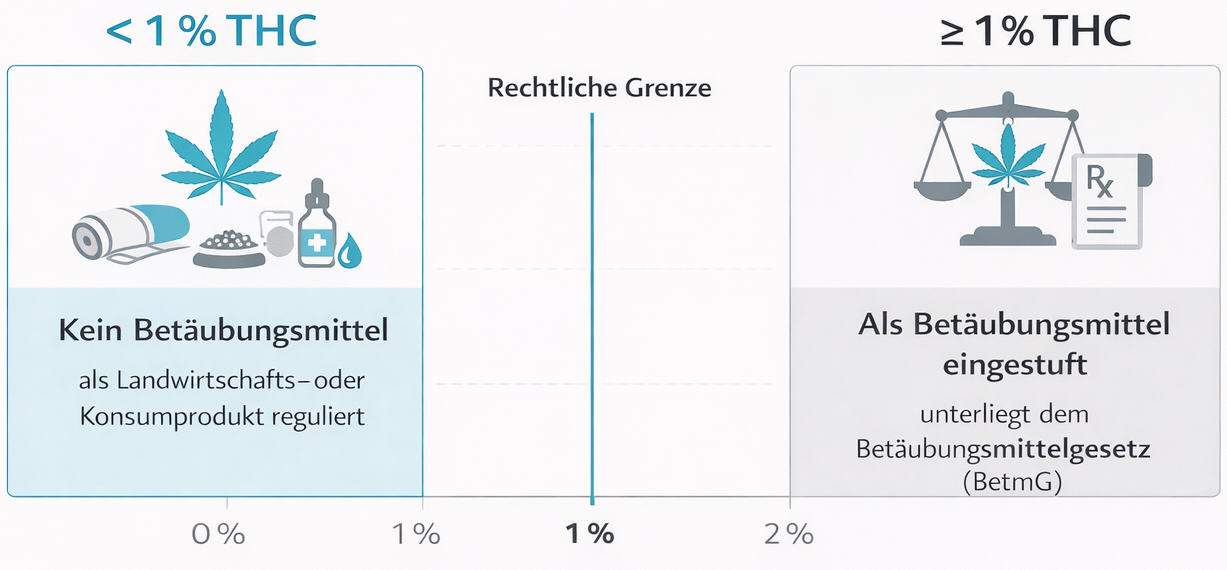
Medizinisches Cannabis in der Schweiz: Rechtlicher Rahmen und Anwendungsbereiche
In der Schweiz ist der Einsatz von medizinischem Cannabis klar geregelt. THC-haltige Präparate gelten als Betäubungsmittel und dürfen nur von Ärztinnen und Ärzten mit entsprechender Bewilligung verordnet werden. CBD-Produkte mit sehr niedrigem THC-Gehalt sind teilweise frei erhältlich, fallen jedoch je nach Darreichungsform unter unterschiedliche gesetzliche Bestimmungen (z. B. Lebens- oder Heilmittelrecht).
Medizinisches Cannabis wird in der Schweiz vor allem eingesetzt bei:
- Chronischen Schmerzen, insbesondere wenn andere Therapien nicht ausreichend wirken
- Spastik bei neurologischen Erkrankungen
- Übelkeit und Erbrechen unter Chemotherapie
- Appetitlosigkeit und Kachexie in bestimmten Situationen
Für Wechseljahresbeschwerden gibt es aktuell keine spezifische Zulassung. Das bedeutet jedoch nicht, dass Cannabis in dieser Phase grundsätzlich ausgeschlossen ist. Im Rahmen einer individuellen, ärztlich begründeten Therapie kann Cannabis off-label eingesetzt werden, sofern Nutzen und Risiken sorgfältig abgewogen und dokumentiert werden. Zentral ist dabei eine strukturierte Betreuung, die regelmässige Verlaufskontrollen, Anpassungen der Dosis und eine enge Zusammenarbeit mit Apotheken umfasst.
Wie eine ärztlich begleitete Cannabis-Therapie in der Schweiz ablaufen kann
Eine seriöse, medizinische Cannabis-Therapie unterscheidet sich deutlich vom eigenständigen Konsum. Sie folgt einem strukturierten Ablauf, der aus mehreren Schritten besteht:
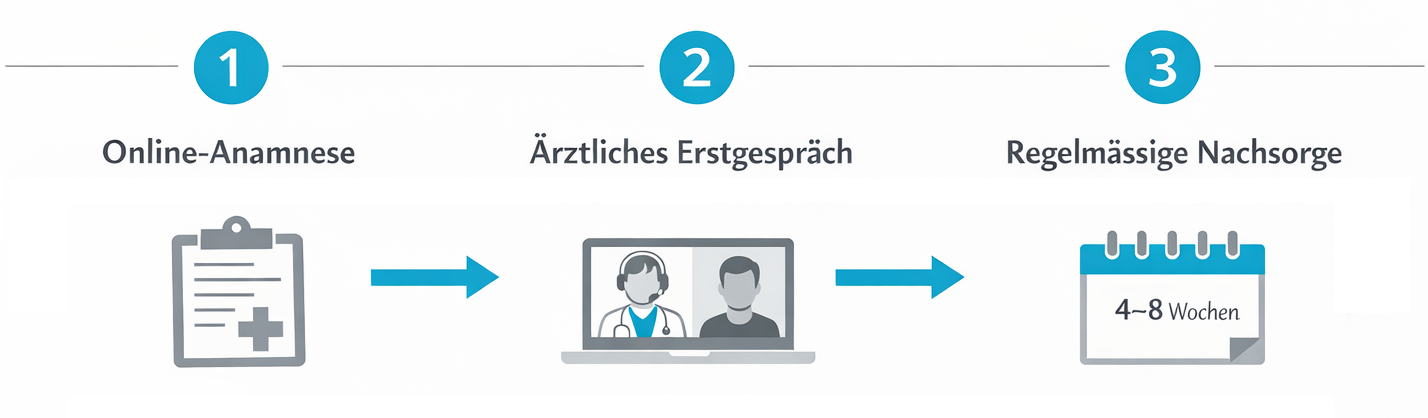
- Gründliche Anamnese und Diagnostik (Beschwerden, Vorerkrankungen, aktuelle Medikamente)
- Prüfung etablierter Therapieoptionen (z. B. Hormontherapie, Antidepressiva, Schlafhygiene, Physiotherapie)
- Entscheid, ob medizinisches Cannabis als ergänzende oder alternative Option sinnvoll erscheinen könnte
- Auswahl geeigneter Präparate (THC/CBD-Verhältnis, Darreichungsform) und Start mit niedriger Dosis
- Langsame Dosissteigerung („Start low, go slow“) mit engmaschiger Kontrolle von Wirkung und Nebenwirkungen
- Regelmässige Verlaufskontrollen und Anpassungen in Zusammenarbeit mit der Apotheke
Jeder dieser Schritte hat einen klaren Zweck: Zunächst geht es darum, Ursachen der Beschwerden möglichst genau einzugrenzen und andere, teils besser untersuchte Behandlungsformen zu prüfen. Erst wenn hier Grenzen erreicht sind oder medizinische Gründe gegen eine Hormontherapie sprechen, kann Cannabis in Erwägung gezogen werden. Die Dosissteigerung erfolgt bewusst langsam, weil gerade bei THC die individuelle Empfindlichkeit stark variiert. Begleitende Gespräche ermöglichen es, realistische Erwartungen zu klären, Wechselwirkungen zu erkennen und gemeinsam zu entscheiden, ob die Therapie fortgesetzt, angepasst oder beendet werden soll.
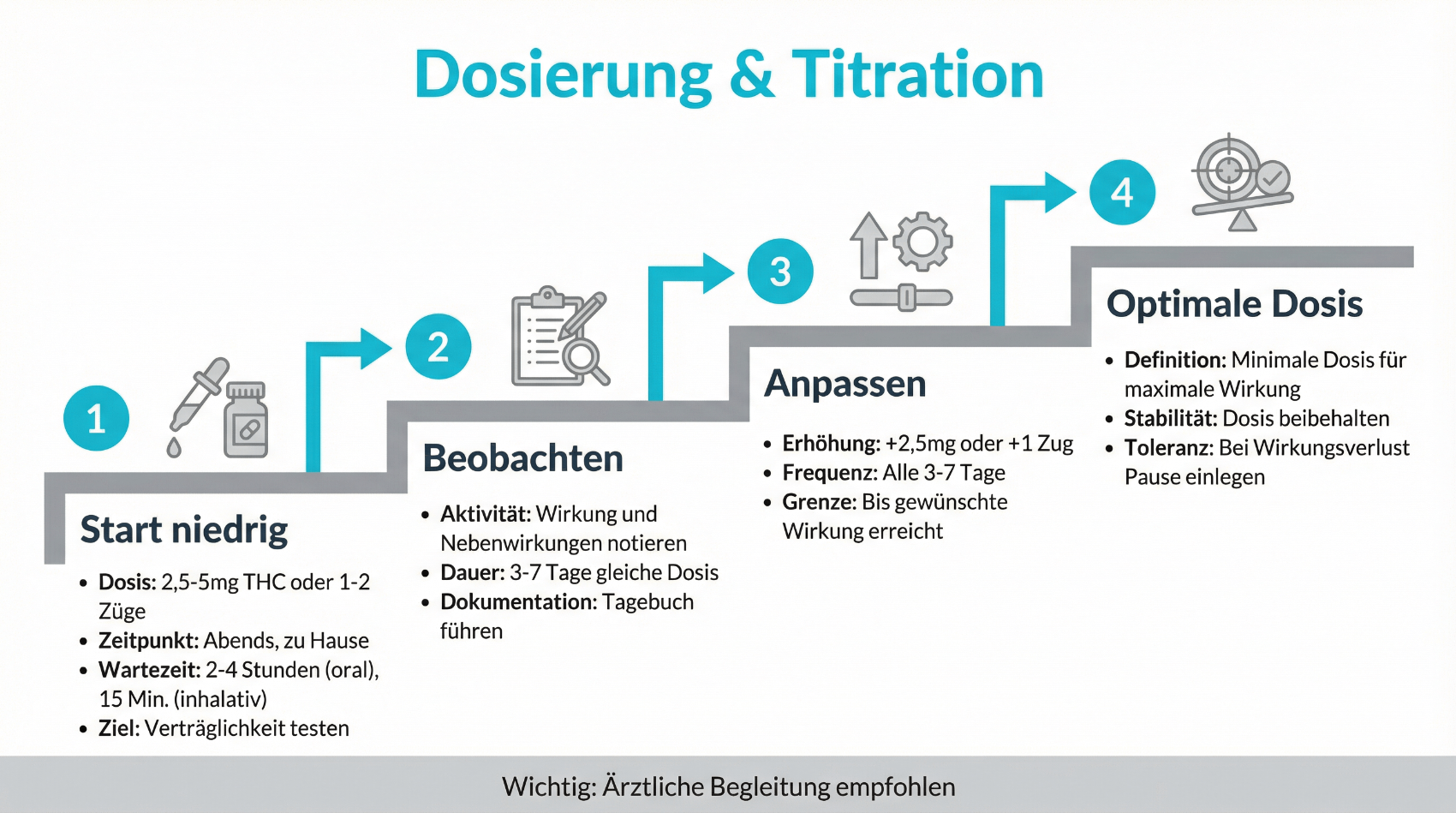
Dosierung und Titration: Warum „weniger“ oft „mehr“ ist
Bei medizinischem Cannabis gilt besonders in der Menopause: So niedrig wie möglich, nur so hoch wie nötig. Viele Effekte – etwa Entspannung oder Schmerzlinderung – treten bereits bei moderaten Dosen auf. Höhere THC-Mengen erhöhen hingegen vor allem das Risiko für Nebenwirkungen wie Schwindel, Konzentrationsstörungen oder Herzklopfen. Eine sorgfältige Titration hilft, den individuellen „Sweet Spot“ zu finden, bei dem eine spürbare Entlastung ohne relevante Alltagsbeeinträchtigung möglich ist. Dabei kann es sinnvoll sein, tagsüber eher CBD-betonte Präparate und abends – falls medizinisch vertretbar – niedrig dosierte THC-haltige Zubereitungen einzusetzen. Diese Entscheidungen sollten immer gemeinsam mit der behandelnden Ärztin oder dem behandelnden Arzt getroffen werden.
Medizinische Anwendungsformen: Rauchen, Öl, Kapseln oder Vaporizer?
Für eine medizinisch kontrollierte Anwendung von Cannabis stehen verschiedene Darreichungsformen zur Verfügung. Sie unterscheiden sich in Wirkeintritt, Wirkungsdauer und Gesundheitsrisiken.
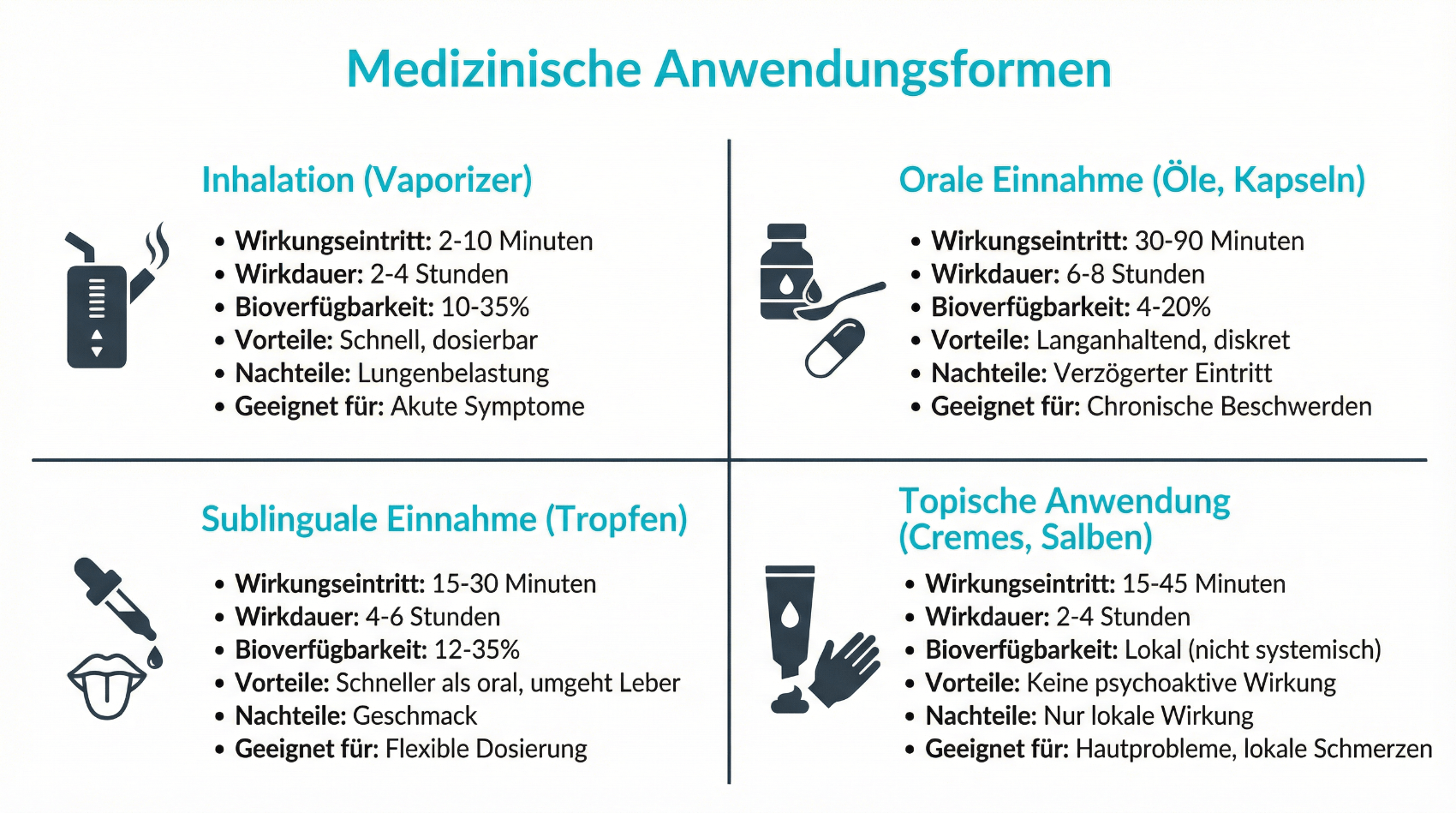
- Öle und Tropfen (orale Einnahme oder sublingual)
- Kapseln und standardisierte Extrakte
- Medizinische Blüten zur Inhalation mit Vaporizer
- Topische Anwendungen (Salben, Cremes) für lokale Beschwerden
Rauchen von Cannabis (Joint) wird aus medizinischer Sicht klar nicht empfohlen, da die Inhalation von Verbrennungsprodukten die Lunge belastet und gesundheitliche Risiken birgt. Vaporizer können eine besser steuerbare und weniger belastende Alternative sein, sind aber ebenfalls sorgfältig zu dosieren. Orale Präparate wirken langsamer, dafür länger und vorhersagbarer. Gerade bei Schlafstörungen oder chronischen Schmerzen kann dies ein Vorteil sein. Welche Form im Einzelfall geeignet ist, hängt von den Beschwerden, Vorerkrankungen, persönlichen Vorlieben und regulatorischen Rahmenbedingungen ab.
Cannabis-Therapie
Erfahren Sie, wie eine ärztlich begleitete Cannabis-Therapie in der Schweiz strukturiert, sicher und transparent ablaufen kann – von der ersten Einschätzung bis zur langfristigen Betreuung.
Info-/Vergleichsportal
Vergleichen Sie übersichtlich Indikationen, Anwendungsformen und Rahmenbedingungen der medizinischen Cannabis-Therapie und ordnen Sie Ihre persönliche Situation ein.
Partner-Apotheken
Finden Sie vernetzte Schweizer Apotheken, die Erfahrung mit der Abgabe von medizinischen Cannabis-Präparaten haben und eng mit behandelnden Ärztinnen und Ärzten zusammenarbeiten.
Allgemeine Fragen
Antworten auf häufige Fragen rund um medizinisches Cannabis, rechtliche Grundlagen in der Schweiz und die Einbindung in eine ganzheitliche Behandlung.
Nutzen, Risiken und Kontraindikationen: Für wen Cannabis (nicht) geeignet ist
Medizinisches Cannabis ist kein Allheilmittel und nicht für alle Patientinnen gleichermassen geeignet. Gerade in den Wechseljahren sollten Nutzen und Risiken individuell abgewogen werden.
- Potenzielle Vorteile: Linderung von Schlafstörungen, Schmerzen, Angst, innerer Unruhe; Unterstützung der emotionalen Stabilität
- Potenzielle Risiken: Schwindel, Konzentrationsstörungen, Herzklopfen, Sturzrisiko, Abhängigkeitspotenzial (v. a. bei THC), Wechselwirkungen
- Besondere Vorsicht: Herz-Kreislauf-Erkrankungen, psychische Vorbelastungen, Polypharmazie, höheres Sturzrisiko
Für Frauen mit einer Vorgeschichte von Psychosen, schweren Angststörungen, unbehandelten Herzrhythmusstörungen oder Substanzabhängigkeit ist THC-haltiges Cannabis in der Regel nicht geeignet. Auch bei gleichzeitiger Einnahme bestimmter Psychopharmaka, Antikoagulanzien oder anderer stark wirksamer Medikamente sind engmaschige Kontrollen nötig. Viele Risiken lassen sich durch sorgfältige Auswahl der Präparate (z. B. CBD-betont), niedrige Einstiegssdosierungen und regelmässige Rückmeldungen zur Wirkung reduzieren. Wichtig ist, dass Cannabis immer in ein umfassendes Behandlungskonzept integriert wird und nicht isoliert als einzige Massnahme betrachtet wird.
Ganzheitliche Perspektive: Cannabis als Baustein – nicht als Ersatz für Lebensstil und andere Therapien
Wechseljahresbeschwerden entstehen aus einem Zusammenspiel biologischer, psychischer und sozialer Faktoren. Eine sinnvolle Behandlung berücksichtigt daher verschiedene Ebenen:
- Medizinische Massnahmen (Hormontherapie, Antidepressiva, Schmerztherapie, medizinisches Cannabis)
- Lebensstil (Bewegung, Ernährung, Schlafhygiene, Stressmanagement)
- Psychologische Unterstützung (Beratung, Psychotherapie, Gruppenangebote)
- Soziale Faktoren (Arbeitsbelastung, Care-Arbeit, partnerschaftliche Situation)
Medizinisches Cannabis kann – sorgfältig eingesetzt – ein ergänzender Baustein sein, insbesondere wenn Schlaf, Schmerzen oder Angstzustände dominieren und andere Massnahmen allein nicht ausreichen. Es ersetzt aber weder eine fundierte gynäkologische Abklärung noch bewährte Behandlungsmöglichkeiten. Gerade in der Schweiz stehen strukturierte Angebote zur Verfügung, die eine koordinierte Versorgung ermöglichen: von der ärztlichen Einschätzung über digitale Prozesse zur Rezeptabwicklung bis zur Zusammenarbeit mit erfahrenen Apotheken. Eine solche integrierte Versorgung hilft, das Risiko unkontrollierten Selbstversuchs zu reduzieren und die Behandlung transparent, sicher und nachvollziehbar zu gestalten.
Ausblick: Forschungslücken, verantwortungsvoller Umgang und nächste Schritte
Die derzeitige Studienlage zeigt klar: Frauen nutzen Cannabis in der Peri- und Postmenopause bereits in relevantem Ausmass, vor allem gegen Schlafstörungen, Schmerzen, Angst und Stimmungsschwankungen. Gleichzeitig fehlen qualitativ hochwertige, randomisierte Studien, die gezielt die Wirksamkeit und Sicherheit von Cannabis bei Wechseljahresbeschwerden prüfen. In den kommenden Jahren ist mit intensiverer Forschung zu rechnen – sowohl zu Wirkmechanismen als auch zu klinischen Ergebnissen.
Bis dahin ist ein verantwortungsvoller, realistischer Umgang entscheidend. Dazu gehört, Cannabis als mögliche Option mit Potenzial zu sehen, aber keine Heilversprechen abzuleiten. Frauen sollten ermutigt werden, ihre Beschwerden offen anzusprechen und auch bestehenden Cannabiskonsum ärztlich zu thematisieren, damit Risiken früh erkannt und der Einsatz, falls sinnvoll, strukturiert begleitet werden kann. Digitale Gesundheitsangebote können dabei unterstützen, Informationen zu bündeln, Therapien zu koordinieren und Verlaufskontrollen zu erleichtern – immer im Dienst einer evidenzorientierten, transparenten und patientenzentrierten Versorgung.
Häufig gestellte Fragen
Häufige Fragen zu Cannabis in den Wechseljahren
Hilft medizinisches Cannabis zuverlässig gegen Hitzewallungen?
Für Hitzewallungen und Nachtschweiss gibt es derzeit keine überzeugenden Studiendaten zu medizinischem Cannabis. In Umfragen berichten Frauen zwar von subjektiven Verbesserungen, doch kontrollierte Studien fehlen. Etablierte Behandlungsformen – insbesondere Hormontherapie oder bestimmte nicht-hormonelle Medikamente – sind für diese Beschwerden deutlich besser untersucht. Cannabis kann eher indirekt helfen, indem es Schlaf, Schmerz oder Angst beeinflusst, sollte aber nicht als primäre Therapie gegen Hitzewallungen verstanden werden.
Kann ich Cannabis in den Wechseljahren einfach selbst ausprobieren?
Ein unkontrollierter Selbstversuch ist nicht empfehlenswert. Viele Faktoren – etwa Vorerkrankungen, laufende Medikation, Herz-Kreislauf-Risiken oder psychische Vorgeschichte – beeinflussen, ob Cannabis für Sie geeignet ist. Zudem unterscheiden sich Präparate und Dosierungen stark. Eine ärztliche Abklärung hilft, Ihre Beschwerden richtig einzuordnen, andere Therapieoptionen zu prüfen und mögliche Risiken zu erkennen. Wenn Cannabis in Frage kommt, sollte die Behandlung strukturiert begleitet und regelmässig evaluiert werden.
Ist CBD in den Wechseljahren grundsätzlich unbedenklich?
CBD gilt im Vergleich zu THC als besser verträglich und nicht berauschend. Dennoch können Nebenwirkungen wie Müdigkeit, Durchfall, veränderte Leberwerte oder Wechselwirkungen mit anderen Medikamenten auftreten. Gerade bei regelmässiger Einnahme und höherer Dosierung ist Vorsicht geboten. Wenn Sie bereits Medikamente einnehmen – etwa Blutverdünner, Psychopharmaka oder Antiepileptika – sollten Sie eine ärztliche Beratung einholen, bevor Sie CBD-Produkte nutzen. „Unbedenklich“ im Sinne von völlig risikofrei ist CBD nicht.
Wann ist medizinisches Cannabis in der Menopause eher nicht geeignet?
Vorsicht oder Zurückhaltung ist insbesondere geboten bei Frauen mit einer Vorgeschichte von Psychosen, schweren unbehandelten Angststörungen, substanzbezogenen Störungen, ausgeprägten Herz-Kreislauf-Erkrankungen oder erhöhtem Sturzrisiko. Auch bei gleichzeitiger Einnahme bestimmter Medikamente kann der Einsatz von Cannabis problematisch sein. In solchen Situationen sollte sehr sorgfältig geprüft werden, ob Nutzen und Risiken in einem vertretbaren Verhältnis stehen oder ob andere Therapieoptionen vorzuziehen sind.
Kann medizinisches Cannabis eine Hormontherapie vollständig ersetzen?
Medizinisches Cannabis kann eine Hormontherapie nicht grundsätzlich ersetzen, da beide Ansätze unterschiedliche Wirkmechanismen haben. Hormontherapie setzt direkt an den hormonellen Veränderungen der Menopause an und ist für viele Beschwerden – insbesondere Hitzewallungen – gut untersucht. Cannabis greift primär in Schmerzverarbeitung, Schlaf und Stimmung ein. Für Frauen, die keine Hormontherapie möchten oder nicht erhalten dürfen, kann Cannabis unter Umständen ein ergänzender Baustein sein, ersetzt aber nicht die Notwendigkeit einer umfassenden gynäkologischen und internistischen Abklärung.
Wie schnell spürt man eine Wirkung von medizinischem Cannabis?
Das hängt von der Anwendungsform ab. Inhalation über einen Vaporizer wirkt in der Regel innerhalb von Minuten, hält aber kürzer an. Orale Präparate (Öle, Kapseln) entfalten ihre Wirkung nach 30 bis 90 Minuten und wirken länger. In einer medizinischen Therapie wird meist mit niedriger Dosis begonnen und langsam gesteigert. Es kann einige Tage bis Wochen dauern, bis sich zeigt, ob die gewählte Kombination aus Präparat und Dosierung für Ihre Beschwerden geeignet ist. Eine engmaschige Begleitung hilft, diese Phase sicher zu gestalten.
Darf ich unter einer Cannabis-Therapie Auto fahren?
THC kann die Fahrfähigkeit beeinträchtigen – auch dann, wenn es ärztlich verordnet wurde. Rechtliche Vorgaben und medizinische Einschätzungen müssen hier gemeinsam berücksichtigt werden. In der Regel wird empfohlen, nach THC-Einnahme während einer gewissen Zeitspanne nicht aktiv am Strassenverkehr teilzunehmen, insbesondere zu Therapiebeginn oder bei Dosisanpassungen. Besprechen Sie dieses Thema unbedingt mit Ihrer behandelnden Ärztin oder Ihrem behandelnden Arzt, um Ihre individuelle Situation korrekt einschätzen zu lassen.