Cannabis-Therapie in der Schweiz: Telemedizinisch, sicher und rechtsskonform
Medizinisches Cannabis hat sich in der Schweiz als mögliche Option bei chronischen Beschwerden etabliert – zugleich ist der Zugang oft mit Unsicherheiten verbunden. Telemedizinische Angebote wie Evidena helfen, diesen Weg strukturiert, rechtssicher und vollständig online zu gestalten. - Verständliche Einführung in medizinisches Cannabis und rechtliche Grundlagen in der Schweiz - Schritt-für-Schritt-Erklärung: Wie Sie telemedizinisch zu einer ärztlichen Beurteilung und einem allfälligen Rezept gelangen - Praxisnahe Informationen zu Wirkstoffen, Dosierung, Sicherheit und Zusammenarbeit mit Apotheken
Cannabis-Therapie in der Schweiz: Einordnung und Grundlagen
Medizinisches Cannabis wird in der Schweiz zunehmend als ergänzende Option bei chronischen Schmerzen, entzündlichen Erkrankungen, Spastik, Schlafstörungen und weiteren Beschwerden diskutiert. Gleichzeitig bestehen viele Fragen: Wer kommt überhaupt infrage? Wie läuft der Zugang rechtlich korrekt ab? Und welche Rolle spielt Telemedizin dabei? Evidena versteht sich als neutrale, digitale Gesundheitsplattform, die Patientinnen und Patienten sowie Fachpersonen Orientierung bietet – ohne Cannabis als Konsumprodukt zu bewerben.
In der Schweiz ist der medizinische Einsatz von Cannabis durch klare gesetzliche Vorgaben geregelt. Die Verschreibung erfolgt ausschliesslich durch Ärztinnen und Ärzte, basierend auf einer individuellen Nutzen-Risiko-Abwägung. Telemedizin ermöglicht, dass diese Beurteilung ortsunabhängig, effizient und datenschutzkonform stattfinden kann. So wird der Zugang insbesondere für Personen in ländlichen Regionen, mit eingeschränkter Mobilität oder knapper Zeit erleichtert, ohne die medizinische Sorgfalt zu reduzieren. In den folgenden Abschnitten erhalten Sie einen strukturierten Überblick über Wirkstoffe, Indikationen, rechtliche Rahmenbedingungen und den konkreten Ablauf einer möglichen Therapie über Evidena.

Medizinische Wirkstoffe: THC, CBD und das Cannabinoid-Spektrum
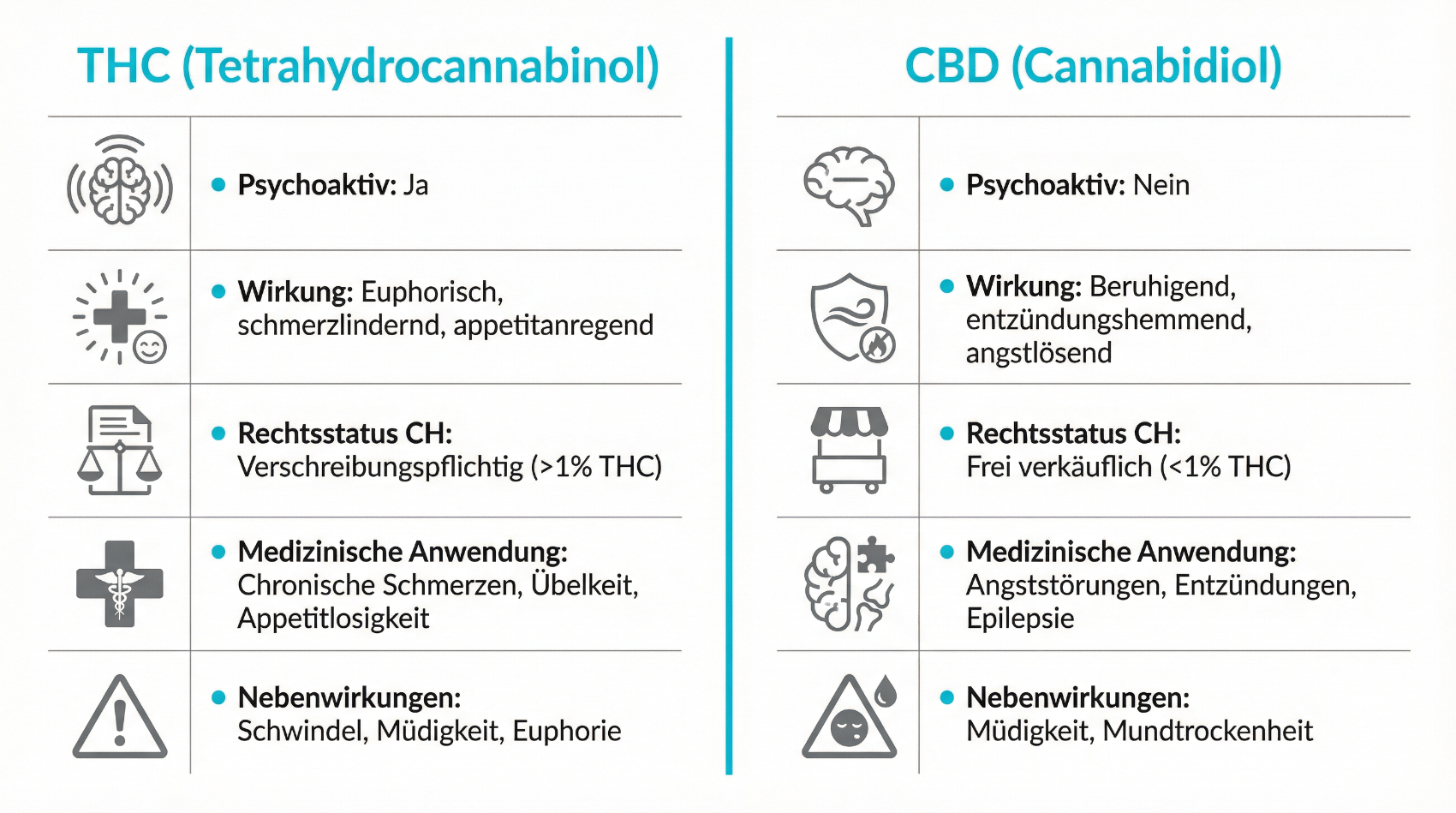
Die therapeutischen Effekte von medizinischem Cannabis beruhen auf verschiedenen Wirkstoffen, den sogenannten Cannabinoiden. Am bekanntesten sind Tetrahydrocannabinol (THC) und Cannabidiol (CBD). THC wirkt psychoaktiv, kann Schmerzen modulieren, den Appetit steigern und Muskelspannung beeinflussen. CBD ist nicht psychoaktiv, wird für seine potenziell angstlösenden, entkrampfenden und entzündungsmodulierenden Eigenschaften untersucht. Neben diesen beiden Substanzen enthält die Pflanze zahlreiche weitere Cannabinoide sowie Terpene, die das Wirkprofil mitbestimmen.
In der medizinischen Versorgung werden unterschiedliche Produktarten verwendet, etwa standardisierte Blüten mit definiertem THC- und CBD-Gehalt oder Extrakte. Die Wahl hängt von Ihrer Vorerfahrung, der Symptomatik und möglichen Begleiterkrankungen ab. Ärztinnen und Ärzte achten darauf, möglichst geringe Einstiegsdosen zu wählen und die Dosis schrittweise anzupassen. Ziel ist es, einen Nutzen bei vertretbaren Nebenwirkungen zu erreichen. Eine seriöse Beratung thematisiert immer auch Grenzen und Unsicherheiten der Datenlage, damit Sie gemeinsam eine informierte Entscheidung treffen können.
THC und CBD im Überblick
- THC (Tetrahydrocannabinol): psychoaktiver Hauptwirkstoff, relevant für Schmerzmodulation, Appetit und Muskeltonus
- CBD (Cannabidiol): nicht-psychoaktiv, im Fokus bei Angst, Schlaf, Entzündung und Krampfneigung
- Verhältnis THC:CBD beeinflusst Wirkung, Verträglichkeit und Eignung für unterschiedliche Beschwerdebilder
THC und CBD werden häufig als Gegenspieler dargestellt, tatsächlich ergänzen sich ihre Effekte in der medizinischen Anwendung oft. THC kann etwa bei chronischen Schmerzen oder Appetitlosigkeit hilfreich sein, während CBD dazu beitragen kann, THC-bedingte Nebenwirkungen wie Unruhe oder Herzrasen abzumildern. Das Verhältnis der beiden Wirkstoffe spielt deswegen eine zentrale Rolle in der Therapieplanung. Ärztinnen und Ärzte wählen Produkte so, dass sie zu Ihrer Symptomatik und Ihrem individuellen Risiko passen. Personen mit einer Vorgeschichte psychischer Erkrankungen, Herz-Kreislauf-Erkrankungen oder bestimmten Medikamenteninteraktionen benötigen eine besonders sorgfältige Einschätzung. Über Telemedizin lassen sich diese Faktoren im Rahmen einer strukturierten Anamnese erfassen, um für Sie eine möglichst passende und sichere Kombination von THC und CBD zu finden.
Telemedizin in der Cannabis-Therapie: Ablauf und Vorteile
Telemedizin hat sich als fester Bestandteil der modernen Gesundheitsversorgung etabliert. Gerade bei chronischen Beschwerden, die eine wiederholte ärztliche Beurteilung erfordern, bietet der digitale Ansatz deutliche Vorteile. Evidena stellt eine Plattform zur Verfügung, auf der Sie Ihren Gesundheitszustand strukturiert erfassen, Unterlagen hochladen und einen Videotermin mit spezialisierten Ärztinnen und Ärzten buchen können. Die gesamte Kommunikation läuft über datenschutzkonforme Systeme, sodass Ihre medizinischen Informationen geschützt bleiben.
Im Videogespräch werden Ihre Beschwerden, bisherigen Therapieversuche, Medikamente und Vorerkrankungen detailliert besprochen. Auf dieser Basis prüft die Ärztin bzw. der Arzt, ob eine Cannabis-Therapie als Option in Betracht kommen könnte oder ob alternative Ansätze sinnvoller erscheinen. Falls eine Therapie mit medizinischem Cannabis geeignet ist, wird gemeinsam ein Behandlungsplan inklusive Startdosis, Titrationsschema und Kontrollterminen erstellt. Das Rezept kann im Anschluss digital an eine Partner-Apotheke übermittelt werden, die über die spezifischen Anforderungen im Umgang mit Cannabis-Arzneimitteln informiert ist.
Vorteile der digitalen Fernbetreuung
- Erhöhung der Therapieeffizienz durch schnellere Reaktionszeiten
- Verbesserung des Zugangs zur Spezialbehandlung für abgelegene Bevölkerungsgruppen
- Reduzierung der Gesundheitskosten durch effiziente Ressourcenverwendung
Die digitale Fernbetreuung ermöglicht es, medizinische Entscheidungen rascher und strukturierter zu treffen. Anstatt lange Wartezeiten in einer Praxis in Kauf zu nehmen, können Sie Befunde hochladen und einen Termin zu einem für Sie passenden Zeitpunkt wahrnehmen. Für Menschen in ländlichen Regionen oder mit eingeschränkter Mobilität bedeutet dies einen deutlich erleichterten Zugang zu spezialisierten Ärztinnen und Ärzten. Gleichzeitig reduziert Telemedizin unnötige Wegzeiten und entlastet das Gesundheitssystem, da Nachsorge, Dosisanpassungen und Verlaufskontrollen online stattfinden können. So bleibt mehr Zeit für die inhaltliche Beratung, während die organisatorische Belastung sinkt. Wichtig ist, dass der digitale Prozess klar strukturiert ist und bei Bedarf nahtlos mit der Versorgung vor Ort – etwa durch Apotheken und Hausärztinnen bzw. Hausärzte – zusammenspielt.
Herausforderungen und Lösungen in der Telemedizin
Wie jede Form der Versorgung bringt auch Telemedizin Herausforderungen mit sich. Dazu gehören technische Fragen (Internetverbindung, Endgeräte), der Schutz sensibler Gesundheitsdaten sowie die Notwendigkeit, komplexe Sachverhalte verständlich zu erklären, obwohl die physische Untersuchung eingeschränkt ist. Aus diesen Gründen setzt Evidena auf verschlüsselte Verbindungen, geprüfte Videoplattformen und standardisierte Anamnesetools. Wo eine körperliche Untersuchung zwingend erforderlich ist, wird Telemedizin nicht als Ersatz, sondern als Ergänzung verwendet und kann Sie zum Beispiel zu einer Abklärung bei Ihrer Hausärztin oder Ihrem Hausarzt führen.
Datenschutz ist in der Schweiz rechtlich streng geregelt. Seriöse Anbieter treffen technische und organisatorische Massnahmen, um Missbrauch und unbefugten Zugriff zu verhindern. Dazu zählen Zugriffsberechtigungen, Protokollierung von Zugriffen und regelmässige Sicherheitsupdates. Für Sie bedeutet dies: Sie behalten die Kontrolle über Ihre Daten und entscheiden, welche Unterlagen geteilt werden. Gleichzeitig erhalten Sie durch klare Informationsmaterialien und strukturierte Gespräche eine Grundlage, um Therapieentscheidungen eigenverantwortlich mitzutragen.
Cannabis-Therapie
Erfahren Sie, wie Evidena die ärztliche Beurteilung, das Telemedizin-Gespräch und eine mögliche Cannabis-Therapie in einem klar strukturierten, rechtssicheren Prozess vereint.
Info-/Vergleichsportal
Vergleichen Sie neutrale Informationen zu Therapieformen, Indikationen und rechtlichen Rahmenbedingungen rund um medizinisches Cannabis in der Schweiz.
Partner-Apotheken
Finden Sie Schweizer Apotheken, die mit Evidena kooperieren und mit der Abgabe von Cannabis-Arzneimitteln sowie digitalen Rezepten vertraut sind.
Allgemeine Fragen
Lesen Sie Antworten auf häufige Fragen zu Voraussetzungen, Ablauf, Kostenbeteiligung und Sicherheit einer Cannabis-Therapie über Telemedizin.
Cannabis-Arten: Sativa, Indica, Ruderalis und medizinische Hybride
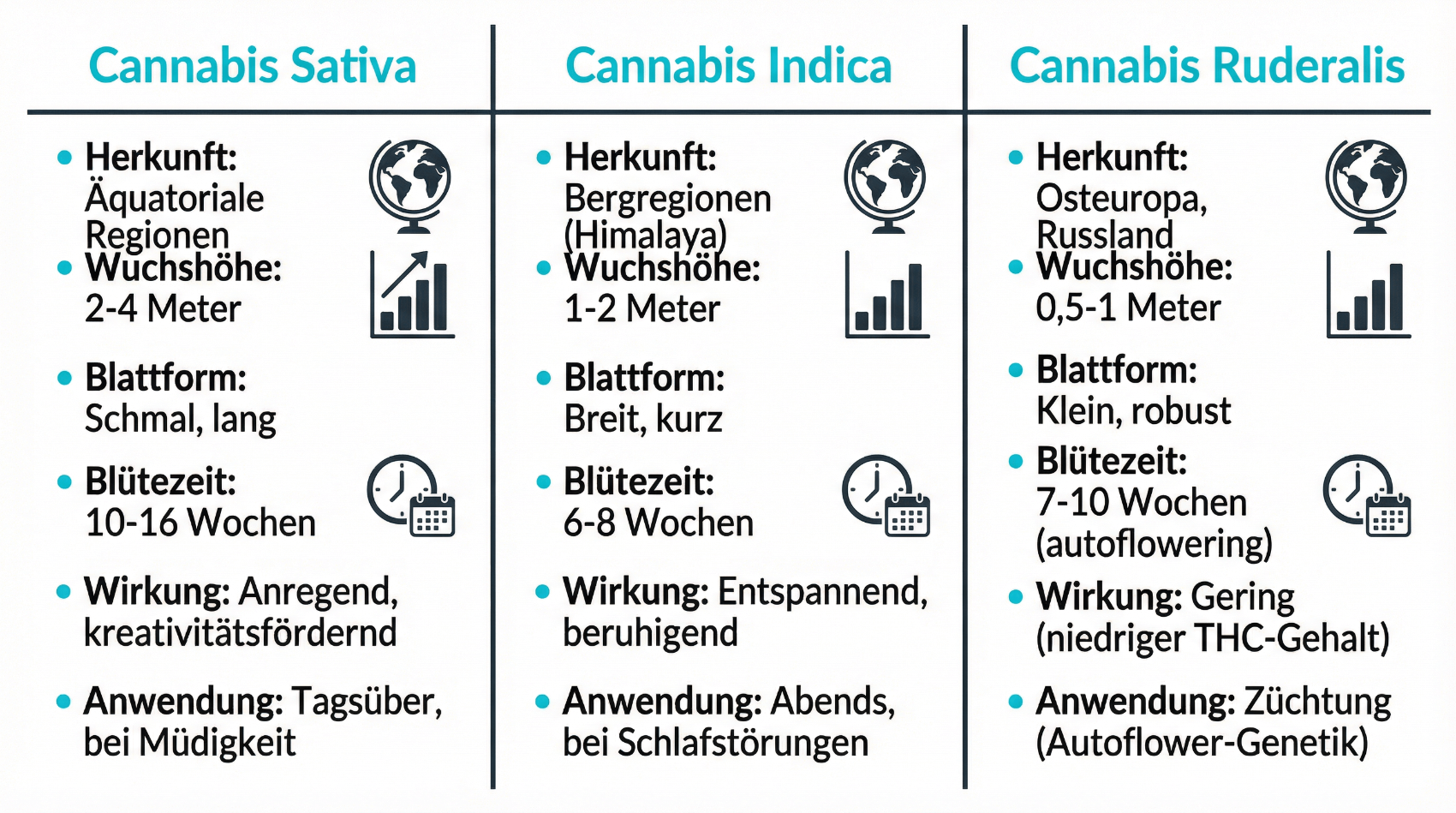
In populären Darstellungen werden Cannabis-Arten häufig in Sativa, Indica und Ruderalis unterteilt. Diese botanische Einteilung beschreibt in erster Linie Wuchsform, Blattstruktur und natürliche Herkunft. Für die moderne Medizin ist jedoch weniger der Name der Sorte entscheidend, sondern das genaue Wirkprofil: Gehalt an THC, CBD und anderen Cannabinoiden, Terpenzusammensetzung sowie Standardisierung der Qualität. Dennoch hilft ein Grundverständnis der klassischen Kategorien, um Fachinformationen besser einordnen zu können.
Cannabis Sativa
Sativa-Pflanzen sind in der Regel hochwüchsig, mit eher schmalen Blättern und längerer Blütezeit. In Freizeitkontexten wird Sativa oft mit eher aktivierenden Effekten in Verbindung gebracht. Für die medizinische Nutzung ist diese Vereinfachung jedoch nicht ausreichend. Die Wirkung hängt von konkreten THC- und CBD-Gehalten sowie der Gesamtzusammensetzung ab. In Schweizer Apotheken sind verschiedene Sativa-dominante Kultivare mit standardisierten Analysen verfügbar. Sie werden unter anderem bei Patientinnen und Patienten eingesetzt, bei denen eine Tagesanwendung ohne starke Müdigkeit angestrebt wird. Ob dies sinnvoll ist, entscheidet immer die behandelnde Ärztin bzw. der behandelnde Arzt anhand der individuellen Situation.
Cannabis Indica
Indica-Pflanzen wachsen meist kompakter, mit breiteren Blättern und dichterer Blütenstruktur. In nicht-medizinischen Kontexten wird Indica häufig mit beruhigenden, schlafanbahnenden Effekten beschrieben. In der medizinischen Praxis kommen Indica-dominante Sorten unter anderem bei Patientinnen und Patienten zum Einsatz, die vor allem abends oder nachts unter Schmerzen, Unruhe oder Schlafproblemen leiden. Auch hier gilt: Entscheidend ist die konkret verfügbare Apothekerware mit definiertem Wirkstoffgehalt, nicht allein die Bezeichnung „Indica“. Gerade weil viele moderne Sorten Hybride sind, ist die laboranalytische Charakterisierung wichtiger als die rein botanische Kategorie.
Cannabis Ruderalis und Hybride
Ruderalis ist eine wild wachsende, eher klein bleibende Cannabisart, deren Hauptbedeutung heute in der Züchtung liegt. Durch Kreuzungen mit Sativa- oder Indica-Pflanzen entstehen sogenannte autoflowering Hybride, die unabhängig vom Lichtzyklus blühen. Für die medizinische Versorgung spielt Ruderalis als Reinsorte eine untergeordnete Rolle, ihre genetischen Eigenschaften fliessen jedoch in moderne Kultivare ein. In der Praxis erhalten Patientinnen und Patienten meist Hybridsorten, die gezielt auf ein bestimmtes Cannabinoidprofil hin gezüchtet wurden. Die Bezeichnung (z. B. Sativa-dominant) dient eher der Orientierung; Grundlage der Therapieplanung bleibt die genaue Analyse des Präparats.
Hybride Sorten in der medizinischen Anwendung
- Kombination von Eigenschaften aus Sativa, Indica und teilweise Ruderalis
- Gezielte Züchtung auf definierte THC- und CBD-Gehalte sowie Terpenprofile
- Einsatz in der Medizin je nach Beschwerdebild, Tageszeit und individueller Verträglichkeit
Hybride sind heute der Standard in der medizinischen Cannabis-Versorgung. Sie ermöglichen es, Wirkprofile zu entwickeln, die besser zu unterschiedlichen klinischen Situationen passen. So gibt es beispielsweise Kultivare mit moderatem THC-Gehalt und höherem CBD-Anteil, die sich für Einsteigerinnen und Einsteiger eignen können, sowie Sorten mit höherem THC-Gehalt für Patientinnen und Patienten mit langjähriger Erfahrung und spezifischen Beschwerden. Die Züchtung orientiert sich dabei an medizinischen Anforderungen und regulatorischen Vorgaben. Für Sie als Patientin oder Patient ist wichtig: Nicht der Sortenname oder die Einordnung als Sativa/Indica steht im Vordergrund, sondern die ärztliche Beurteilung, welches Profil zu Ihrer Situation passt – und wie sich die Therapie im Verlauf entwickelt.
Indikationen und Grenzen der Cannabis-Therapie
Medizinisches Cannabis wird in der Schweiz vor allem bei chronischen Beschwerden eingesetzt, wenn etablierte Therapien nicht ausreichend wirken oder schlecht verträglich sind. Dazu gehören beispielsweise langanhaltende Schmerzen, bestimmte neurologische oder onkologische Symptomkonstellationen, spastische Beschwerden oder schwere Schlafstörungen. Gleichzeitig ist die Datenlage je nach Indikation unterschiedlich gut. Evidena legt Wert auf eine transparente Darstellung: Cannabis kann für einige Patientengruppen eine sinnvolle Ergänzung sein, ersetzt jedoch selten eine umfassende Behandlung mit Physiotherapie, Psychotherapie, medikamentöser Standardtherapie und Anpassungen des Lebensstils.
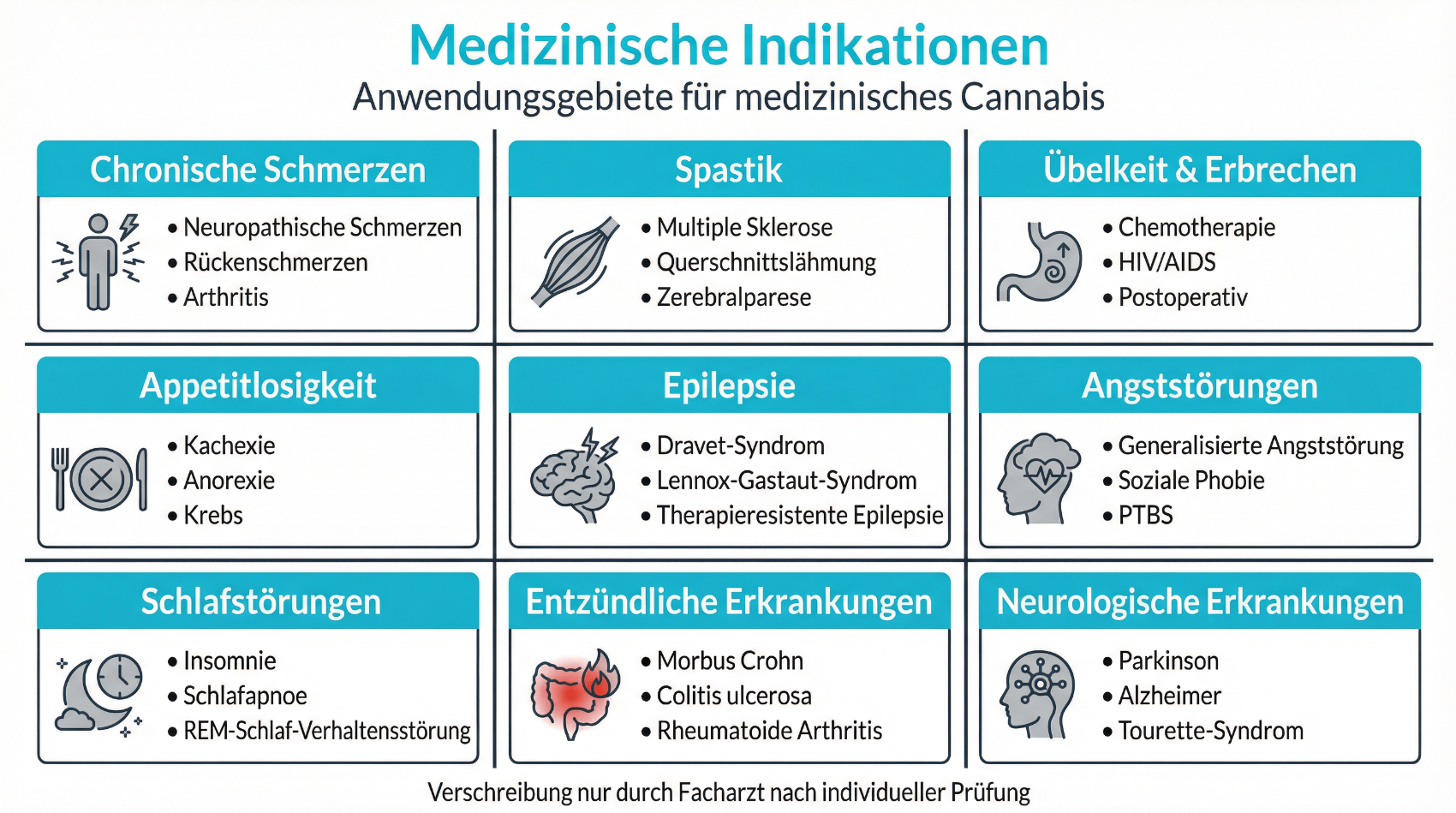
Grenzen ergeben sich insbesondere bei bestimmten psychiatrischen Vorerkrankungen, Herz-Kreislauf-Erkrankungen oder in der Schwangerschaft und Stillzeit. Hier ist eine besonders strenge Nutzen-Risiko-Abwägung notwendig, und in einigen Situationen wird von einer Cannabis-Therapie eher abgeraten. Ausserdem eignet sich medizinisches Cannabis nicht für akute Notfallsituationen. Telemedizinische Plattformen wie Evidena unterstützen dabei, passende Indikationen von eher ungeeigneten Situationen zu unterscheiden und Patientinnen und Patienten gegebenenfalls auf andere, besser etablierte Therapiepfade hinzuweisen.
Dosierung, Titration und sichere Anwendung
Ein zentraler Aspekt der Cannabis-Therapie ist die schrittweise Dosisanpassung (Titration). Üblicherweise wird mit einer sehr niedrigen Dosis begonnen, die in zeitlichen Abständen vorsichtig gesteigert wird, bis ein therapeutischer Effekt spürbar ist oder Nebenwirkungen begrenzen. Diese „Start low, go slow“-Strategie hilft, Überdosierungen und unerwünschte Effekte wie Schwindel, Benommenheit oder Herzklopfen zu vermeiden.
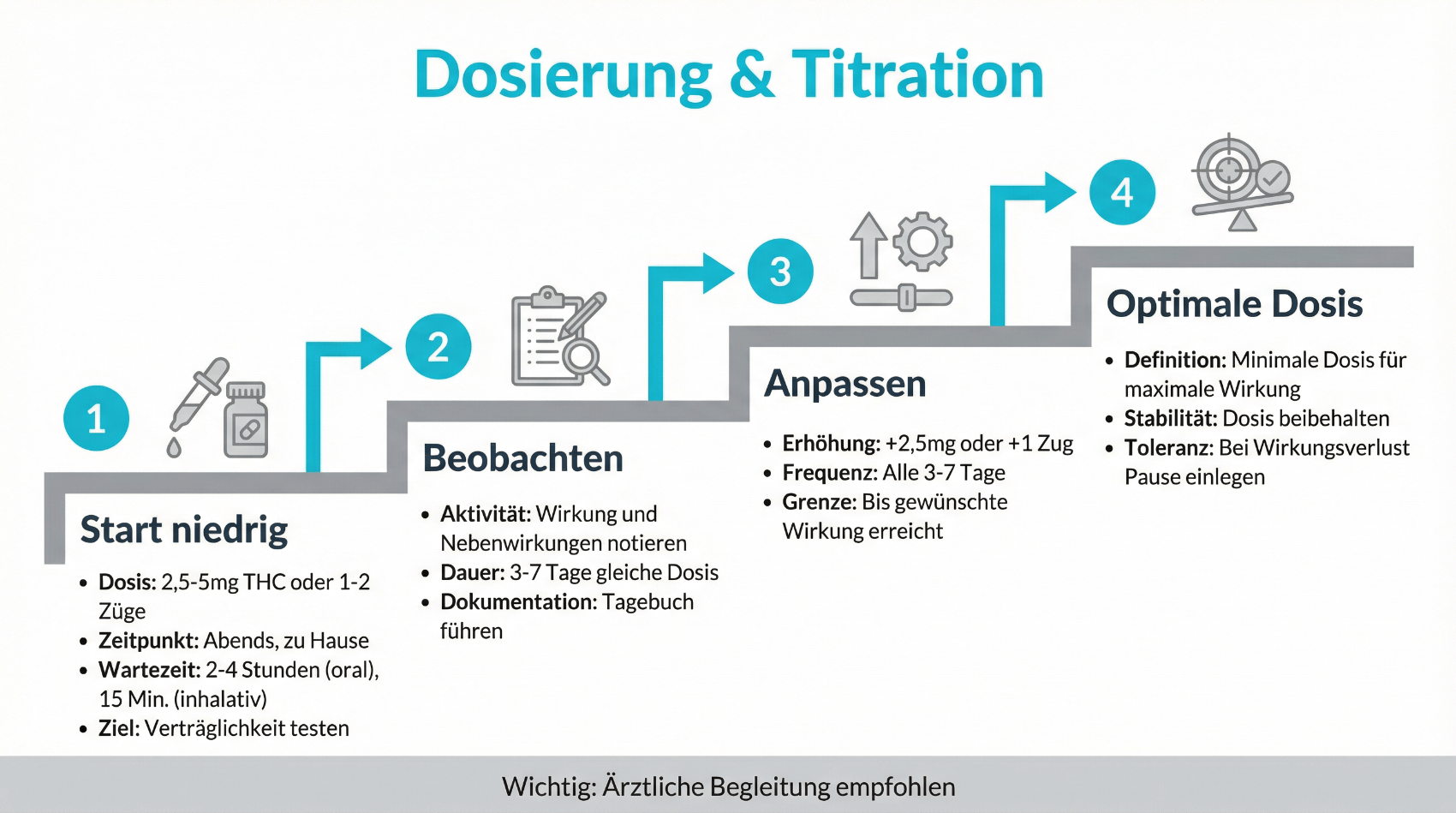
Über Telemedizin können Dosisanpassungen eng begleitet werden. Patientinnen und Patienten dokumentieren ihre Wahrnehmung von Wirkung und Nebenwirkungen, zum Beispiel in einem digitalen Tagebuch. In Kontrollgesprächen werden diese Informationen gemeinsam ausgewertet und der Therapieplan bei Bedarf angepasst. Wichtig ist zudem der Hinweis auf alltagsrelevante Aspekte: Unter Einfluss von THC dürfen Sie kein Fahrzeug lenken oder Maschinen bedienen. Auch der Konsum zusammen mit Alkohol oder bestimmten Medikamenten wird in der Regel nicht empfohlen. Ihre Ärztin oder Ihr Arzt informiert Sie zu den individuellen Risiken und zu Interaktionen mit Ihrer bestehenden Medikation.
Darreichungsformen: Inhalation, Öle, Kapseln und mehr
In der Schweiz sind unterschiedliche Darreichungsformen medizinischer Cannabispräparate verfügbar. Dazu gehören standardisierte Blüten, die in medizinischen Vaporizern inhaliert werden, sowie Extrakte und Lösungen, die oral eingenommen werden. Jede Form hat Vor- und Nachteile hinsichtlich Wirkeintritt, Wirkdauer, Dosierbarkeit und individueller Präferenz.
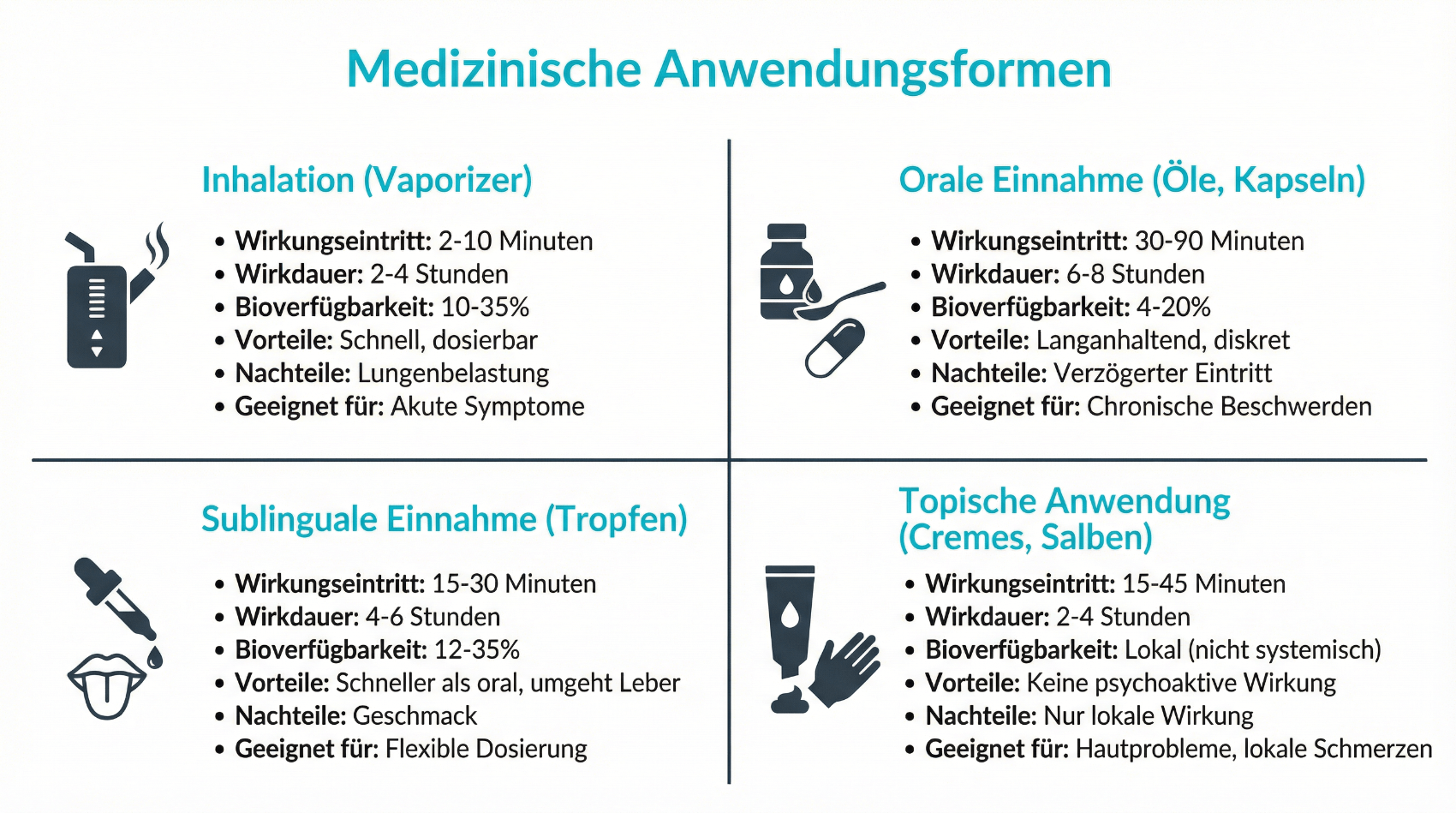
Die Inhalation über einen medizinischen Vaporizer führt zu einem raschen Wirkeintritt, was bei plötzlich auftretenden Schmerzen oder Spastik vorteilhaft sein kann. Orale Präparate wie Öle oder Kapseln wirken verzögert, dafür länger und konstanter. Sie eignen sich eher für eine Basistherapie, etwa bei nächtlichen Beschwerden. Die Auswahl erfolgt gemeinsam mit der behandelnden Fachperson und unter Berücksichtigung Ihrer Lebenssituation. Ein Ziel seriöser Beratung ist es, die Anwendung so alltagstauglich wie möglich zu gestalten, ohne die medizinische Sicherheit zu vernachlässigen.

Rechtlicher Rahmen und Ablauf eines Cannabis-Rezepts in der Schweiz
Der rechtliche Umgang mit medizinischem Cannabis unterliegt in der Schweiz spezifischen Vorgaben. Ärztinnen und Ärzte können bestimmte Cannabis-Arzneimittel für medizinische Zwecke verschreiben, wenn sie dies für medizinisch vertretbar halten. Die Abgabe erfolgt über Apotheken, welche die Einhaltung der Vorschriften, die korrekte Lagerung und Dokumentation sicherstellen. Je nach Präparat und Indikation können Kosten ganz oder teilweise von der Krankenversicherung übernommen werden, vorausgesetzt, es liegen entsprechende Voraussetzungen und gegebenenfalls Kostengutsprachen vor.
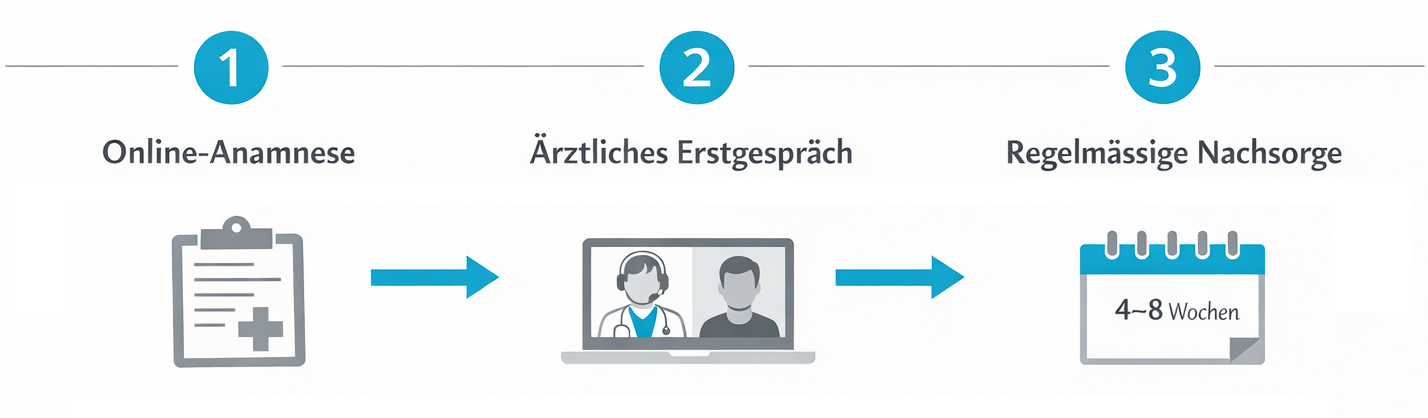
Telemedizinische Plattformen wie Evidena integrieren diesen Ablauf in eine digitale Prozesskette: Von der Registrierung und Datenerfassung über das Videogespräch mit der Fachärztin oder dem Facharzt bis hin zum digitalen Versand eines allfälligen Rezepts an eine Partner-Apotheke. Dadurch wird der administrative Aufwand für Sie reduziert, während rechtliche Anforderungen an Dokumentation und Nachvollziehbarkeit eingehalten werden. Für Sie bleibt transparent nachvollziehbar, welche Schritte bereits erfolgt sind und welche nächsten Termine anstehen.
Zusammenarbeit mit Schweizer Apotheken und Nachsorge
Apotheken spielen in der Cannabis-Therapie eine zentrale Rolle. Sie stellen nicht nur die Abgabe der Arzneimittel sicher, sondern beraten zusätzlich zu Lagerung, Einnahmezeitpunkten und möglichen Wechselwirkungen mit anderen Medikamenten. Partner-Apotheken von Evidena sind mit den Besonderheiten von Cannabispräparaten vertraut und können bei Fragen zur praktischen Anwendung unterstützen. Gleichzeitig bleibt die ärztliche Verantwortung für Indikation, Dosierung und Verlaufskontrolle klar definiert.
In der Nachsorge wird regelmässig überprüft, ob die gewählte Therapie weiterhin sinnvoll ist. Dazu gehören telemedizinische Kontrolltermine, gegebenenfalls Anpassungen der Dosis oder ein Wechsel des Präparats. Falls kein ausreichender Nutzen erkennbar ist oder Nebenwirkungen überwiegen, wird gemeinsam entschieden, ob die Behandlung beendet oder in anderer Form fortgeführt wird. Eine transparente Kommunikation zwischen Patientin bzw. Patient, Ärztin oder Arzt und Apotheke ist hier entscheidend. Telemedizin unterstützt diesen Austausch, indem alle Beteiligten auf aktuelle Informationen zugreifen und Rückmeldungen rasch in den Therapieplan einfliessen lassen.
Telemedizin, Datenschutz und Vertrauen
Gerade bei sensiblen Themen wie Cannabis-Therapien ist Vertrauen essenziell. Patientinnen und Patienten möchten sicher sein, dass ihre Daten geschützt sind und Entscheidungen auf einer sachlichen, evidenzbasierten Grundlage getroffen werden. Evidena setzt daher auf einen modernen, datenschutzkonformen technischen Rahmen und transparente Kommunikation. Sie erhalten vorab Informationen dazu, wie Ihre Daten verarbeitet werden, welche Rechte Sie haben und wie lange Unterlagen gespeichert bleiben.
Vertrauen entsteht auch durch Klarheit in der Rolle von Telemedizin: Sie ersetzt nicht die gesamte medizinische Versorgung, sondern ergänzt sie. Besonders bei chronischen Erkrankungen bietet der digitale Zugang zu spezialisierten Ärztinnen und Ärzten einen Mehrwert, ohne den Kontakt zu Hausärztinnen, Psychotherapeutinnen oder anderen Behandlern zu verdrängen. Wenn Sie dies wünschen, kann – im Rahmen der Schweigepflicht und mit Ihrer Einwilligung – eine koordinierte Zusammenarbeit stattfinden. So entsteht ein integrierter Ansatz, in dem medizinisches Cannabis als ein möglicher Baustein betrachtet wird, nicht als alleinige Lösung.
Häufig gestellte Fragen
Häufige Fragen zur Cannabis-Therapie über Telemedizin
Für wen kommt eine Cannabis-Therapie grundsätzlich infrage?
Grundsätzlich kommt eine Cannabis-Therapie für erwachsene Patientinnen und Patienten mit chronischen oder therapieresistenten Beschwerden infrage, bei denen etablierte Behandlungen nicht ausreichend wirken oder zu starken Nebenwirkungen geführt haben. Typische Beispiele sind langanhaltende Schmerzen, bestimmte neurologische oder onkologische Symptomkonstellationen, spastische Beschwerden oder schwere Schlafstörungen. Ob medizinisches Cannabis eine Option darstellt, wird immer individuell von einer Ärztin oder einem Arzt beurteilt. Faktoren wie Vorerkrankungen, aktuelle Medikation, psychische Stabilität und Alltagssituation spielen dabei eine wichtige Rolle.
Wie läuft ein telemedizinischer Termin bei Evidena ab?
Nach der Online-Registrierung füllen Sie einen medizinischen Fragebogen aus und können relevante Unterlagen hochladen, etwa Arztberichte oder Medikamentenlisten. Anschliessend vereinbaren Sie einen Videotermin mit einer spezialisierten Ärztin oder einem spezialisierten Arzt. Im Gespräch werden Ihre Beschwerden, bisherigen Therapien und Erwartungen ausführlich besprochen. Falls medizinisches Cannabis als Option in Betracht kommt, wird gemeinsam ein Therapieplan erstellt. Dazu gehören Startdosis, Dosisanpassung, mögliche Nebenwirkungen und Kontrolltermine. Ein allfälliges Rezept wird digital an eine Partner-Apotheke übermittelt, sodass Sie selbst kein Papierrezept organisieren müssen.
Übernimmt meine Krankenkasse die Kosten einer Cannabis-Therapie?
Die Kostenübernahme durch die Krankenversicherung hängt in der Schweiz von mehreren Faktoren ab: Art des Präparats, Diagnose, bisherige Therapieversuche und individuelle Vereinbarungen mit der Kasse. In einigen Fällen sind Kostengutsprachen möglich, insbesondere wenn andere Behandlungsoptionen ausgeschöpft sind. Es empfiehlt sich, frühzeitig das Gespräch mit der Krankenkasse zu suchen und vorhandene Berichte bereitzustellen. Ärztinnen und Ärzte können bei Bedarf medizinische Begründungen liefern. Evidena selbst entscheidet nicht über Kostenerstattungen, kann Sie aber dabei unterstützen, die notwendigen medizinischen Informationen zu strukturieren.
Wie sicher ist der Umgang mit meinen Gesundheitsdaten bei Evidena?
Der Schutz Ihrer Gesundheitsdaten hat bei Evidena hohe Priorität. Die Plattform setzt auf verschlüsselte Datenübertragung, rollenbasierte Zugriffsrechte und regelmässige technische Sicherheitsupdates. Nur berechtigte Personen, zum Beispiel Ihre behandelnde Ärztin oder Ihr behandelnder Arzt, erhalten Einsicht in Ihre Unterlagen. Sie entscheiden selbst, welche Dokumente Sie hochladen und mit wem diese geteilt werden dürfen. Zudem werden Sie transparent über Speicherfristen und Ihre Rechte auf Auskunft, Berichtigung und Löschung informiert. Damit erfüllt der Dienst die datenschutzrechtlichen Anforderungen in der Schweiz und schafft eine vertrauenswürdige Grundlage für die telemedizinische Betreuung.
Kann ich unter einer Cannabis-Therapie Auto fahren oder Maschinen bedienen?
THC-haltige Cannabispräparate können Aufmerksamkeit, Reaktionsvermögen und Urteilsfähigkeit beeinträchtigen. In der Regel wird daher empfohlen, unter laufender THC-Wirkung kein Fahrzeug zu lenken und keine Maschinen zu bedienen. Dies gilt besonders in der Einstellungsphase, wenn Dosierung und individuelle Reaktion noch nicht stabil sind. Ihre Ärztin oder Ihr Arzt wird Sie im Rahmen der Beratung auf die rechtlichen und sicherheitsrelevanten Aspekte hinweisen. Im Zweifel ist Zurückhaltung angebracht, um Sie selbst und andere nicht zu gefährden.
Was passiert, wenn die Cannabis-Therapie bei mir nicht wirkt oder ich Nebenwirkungen habe?
Während der Therapie finden regelmässige Verlaufskontrollen statt, häufig telemedizinisch. Wenn sich trotz angemessener Dosis kein ausreichender Nutzen zeigt oder Nebenwirkungen überwiegen, wird gemeinsam geprüft, ob Anpassungen sinnvoll sind – zum Beispiel eine Dosisreduktion, ein Präparatewechsel oder die Umstellung auf eine andere Therapie. Eine verantwortungsvolle Behandlung bedeutet auch, eine Cannabis-Therapie zu beenden, wenn sie keinen erkennbaren Mehrwert bringt. Evidena unterstützt diesen Prozess durch strukturierte Dokumentation und die Möglichkeit, Veränderungen rasch im Rahmen eines Videotermins zu besprechen.
Darf ich medizinisches Cannabis zusätzlich zu meinen bestehenden Medikamenten einnehmen?
Ob medizinisches Cannabis mit Ihrer bestehenden Medikation kombiniert werden kann, hängt von den jeweiligen Wirkstoffen und Dosierungen ab. Es gibt mögliche Wechselwirkungen, zum Beispiel mit Medikamenten, die über dieselben Leberenzyme abgebaut werden oder das zentrale Nervensystem beeinflussen. Aus diesem Grund ist es wichtig, Ihrer Ärztin oder Ihrem Arzt eine vollständige Liste aller Medikamente und Nahrungsergänzungsmittel zu nennen, die Sie einnehmen. Nur so kann eine fundierte Nutzen-Risiko-Abwägung erfolgen. Nehmen Sie keine Änderungen an Ihrer Medikation ohne Rücksprache vor.