Medizinische Anwendungen von Cannabis in der modernen Telemedizin
Medizinisches Cannabis ist in der Schweiz eine streng regulierte Therapieoption – Telemedizin macht den Zugang dazu einfacher, strukturierter und rechtssicher. Dieser Beitrag erklärt, wie die Therapie abläuft, welche Chancen und Grenzen bestehen und wie digitale Prozesse Patientinnen und Patienten unterstützen können. • Verstehen, bei welchen Erkrankungen medizinisches Cannabis in Frage kommen kann • Nachvollziehen, wie Telemedizin in der Schweiz den Therapieprozess strukturiert • Einschätzen, welche Sicherheits-, Datenschutz- und Rechtsaspekte zu beachten sind
In der heutigen digitalen Gesundheitsversorgung gewinnt die Kombination aus Telemedizin und modernen Therapieformen zunehmend an Bedeutung. Dazu gehört auch die ärztlich überwachte Anwendung von medizinischem Cannabis. Dieser Beitrag richtet sich an Patientinnen und Patienten in der Schweiz, die sich neutral, fundiert und ohne Werbeversprechen über Chancen und Grenzen einer solchen Therapie informieren möchten – insbesondere im Kontext digitaler Angebote wie Evidena Care.

1. Medizinisches Cannabis in der Schweiz: Einordnung und Rahmenbedingungen
In der Schweiz ist Cannabis als Arzneimittel klar von Cannabis als Rauschmittel zu unterscheiden. Grundlage ist das Betäubungsmittelrecht: Bestimmte cannabisbasierte Arzneimittel sowie magistrale Zubereitungen dürfen unter Auflagen ärztlich verordnet werden, wenn ein nachvollziehbarer medizinischer Grund vorliegt und andere Therapieoptionen nicht ausreichend geholfen haben oder nicht vertragen wurden. Die Behandlung erfolgt immer auf individueller Basis, es gibt keine Standardtherapie für alle.
Wichtig ist zudem die Abgrenzung zwischen Produkten mit hohem THC-Gehalt und solchen mit vorwiegend CBD. THC-haltige Arzneimittel unterliegen strengeren Vorgaben, da THC psychoaktive Effekte entfalten kann. CBD-haltige Präparate ohne wesentlichen THC-Anteil gelten rechtlich anders, sind aber auch hier nicht automatisch sinnvoll oder unbedenklich. Für beide gilt: Der medizinische Einsatz orientiert sich an Studienlage, Leitlinien, Fachinformationen und der individuellen Situation der Patientin oder des Patienten.
Telemedizinische Angebote wie Evidena Care verstehen sich als Schnittstelle zwischen Patientinnen, Patientendaten, Ärztinnen und Ärzten sowie Apotheken. Sie bilden die Prozesse digital ab, ersetzen aber nicht die medizinische Verantwortung der behandelnden Fachpersonen. Ziel ist es, den Zugang zu Expertise zu erleichtern, die Abläufe zu strukturieren und die rechtlichen Anforderungen – inklusive Dokumentation und Datenschutz – zuverlässig einzuhalten.
1.1 Telemedizin als Türöffner – aber nicht als Automatismus
Telemedizin erweitert den Zugang zu spezialisierten Ärztinnen und Ärzten, insbesondere für Menschen mit eingeschränkter Mobilität, in ländlichen Regionen oder mit knappen zeitlichen Ressourcen. Gleichzeitig verhindert der digitale Ansatz keine kritische Indikationsstellung: Auch bei einer Videosprechstunde gelten dieselben medizinischen und rechtlichen Kriterien wie in einer Praxis. Es gibt keinen Anspruch auf ein Cannabisrezept. Ärztinnen und Ärzte prüfen, ob eine Cannabinoidtherapie im Einzelfall sinnvoll, zumutbar und vertretbar ist.
Telemedizin kann jedoch helfen, die dafür nötigen Informationen strukturiert zu sammeln: Anamnesebögen, Medikamentenübersichten, Vorbefunde und Fragebögen zu Schmerzen, Schlaf oder Alltagsfunktion können vor dem Termin digital ausgefüllt werden. So entsteht ein umfassendes Bild, das in die gemeinsame Entscheidungsfindung einfliesst. Dies entlastet Patientinnen und Patienten, da wiederholte, fragmentierte Erklärungen vermieden werden und alle relevanten Daten an einem Ort vorliegen.
1.2 Abgrenzung zur Freizeitnutzung von Cannabis
Medizinische Cannabinoidtherapie unterscheidet sich grundlegend vom Freizeitkonsum. Im therapeutischen Kontext stehen definierte Ziele im Vordergrund – zum Beispiel eine Reduktion chronischer Schmerzen, eine bessere Schlafqualität oder eine Verringerung von Spastik. Die Behandlung erfolgt mit standardisierten Produkten, bekannten Wirkstoffgehalten und klaren Dosierungsanweisungen. Zudem werden mögliche Nebenwirkungen, Wechselwirkungen und Kontraindikationen systematisch erfasst und überwacht. Freizeitkonsum hingegen erfolgt meist mit unklaren Wirkstoffgehalten, ohne medizinische Begleitung und ohne strukturierte Risikoabwägung. Für Evidena Care hat ausschliesslich der medizinische, ärztlich verantwortete Einsatz Relevanz.
2. Wirkmechanismus von Cannabis: Endocannabinoid-System verstehen
Damit Sie die Logik hinter einer möglichen Therapie besser nachvollziehen können, lohnt ein Blick auf das Endocannabinoid-System. Es handelt sich um ein körpereigenes Netzwerk aus Rezeptoren (vor allem CB1 und CB2), Botenstoffen (Endocannabinoide wie Anandamid) und Enzymen, das an der Regulation vieler Prozesse beteiligt ist – unter anderem Schmerzempfinden, Appetit, Stimmung, Muskeltonus und Entzündungsreaktionen.
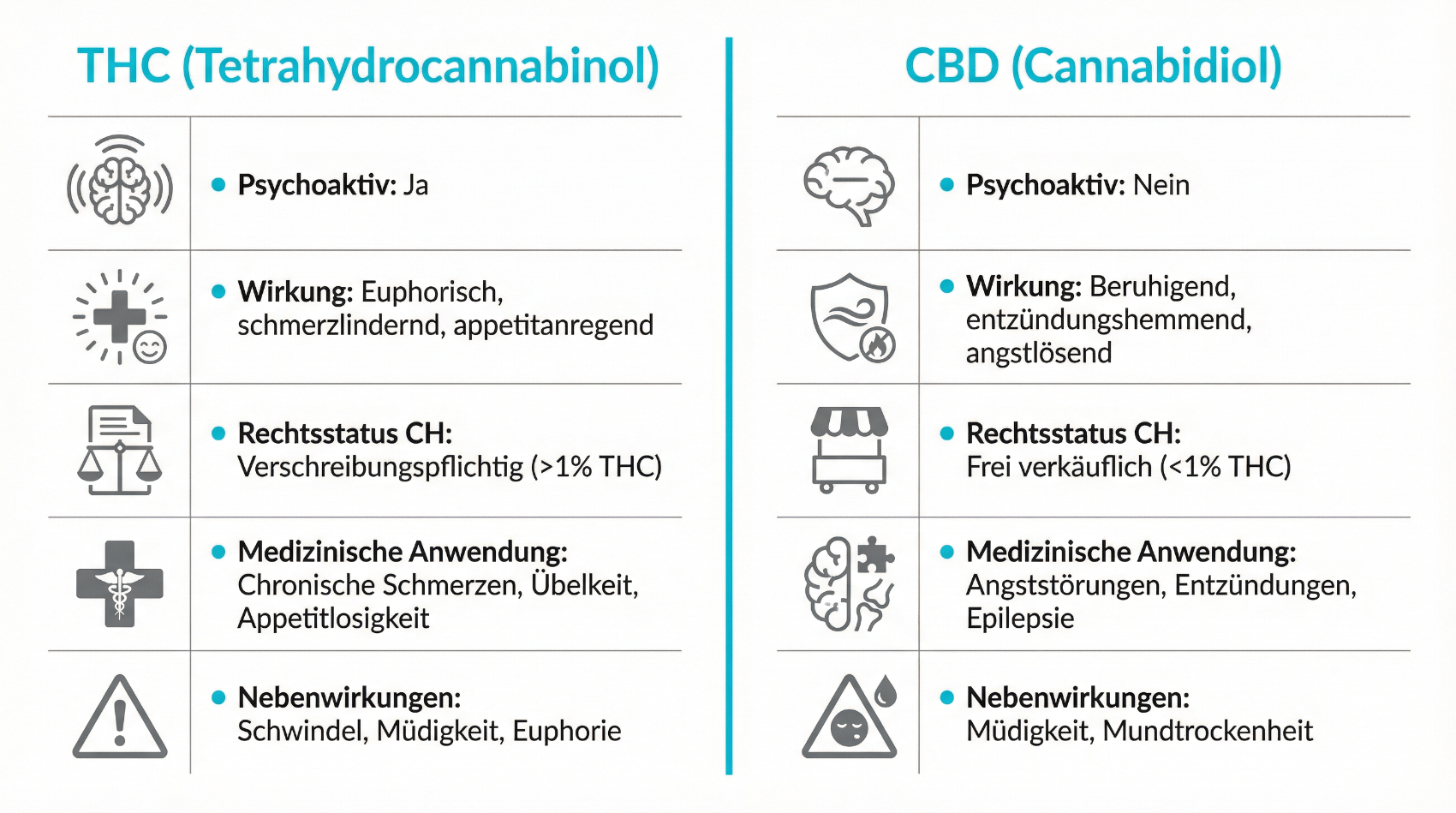
2.1 THC und CBD – zwei zentrale Wirkstoffe
Die Cannabispflanze enthält zahlreiche aktive Substanzen, insbesondere Cannabinoide und Terpene. Für die medizinische Anwendung sind vor allem zwei Cannabinoide relevant:
- Tetrahydrocannabinol (THC)
- Cannabidiol (CBD)
THC wirkt als partieller Agonist an CB1- und CB2-Rezeptoren. Es kann Schmerzreize modulieren, Muskelspannung reduzieren, Übelkeit lindern und den Appetit anregen. Gleichzeitig sind psychoaktive Effekte möglich, zum Beispiel veränderte Wahrnehmung, Müdigkeit, aber bei disponierten Personen auch Angst oder Unruhe. CBD wirkt kaum psychoaktiv, greift aber an verschiedenen Rezeptoren und Kanälen (u. a. Serotonin-, PPAR- und TRP-Kanälen) an. Es werden unter anderem antikonvulsive, entzündungsmodulierende und angstlösende Effekte diskutiert. In vielen Arzneimitteln werden THC und CBD kombiniert, um ein ausgewogeneres Wirkprofil zu erzielen und gewisse THC-Effekte abzumildern.
2.2 Pharmakokinetik: Warum Einnahmeform und Dosierung so wichtig sind
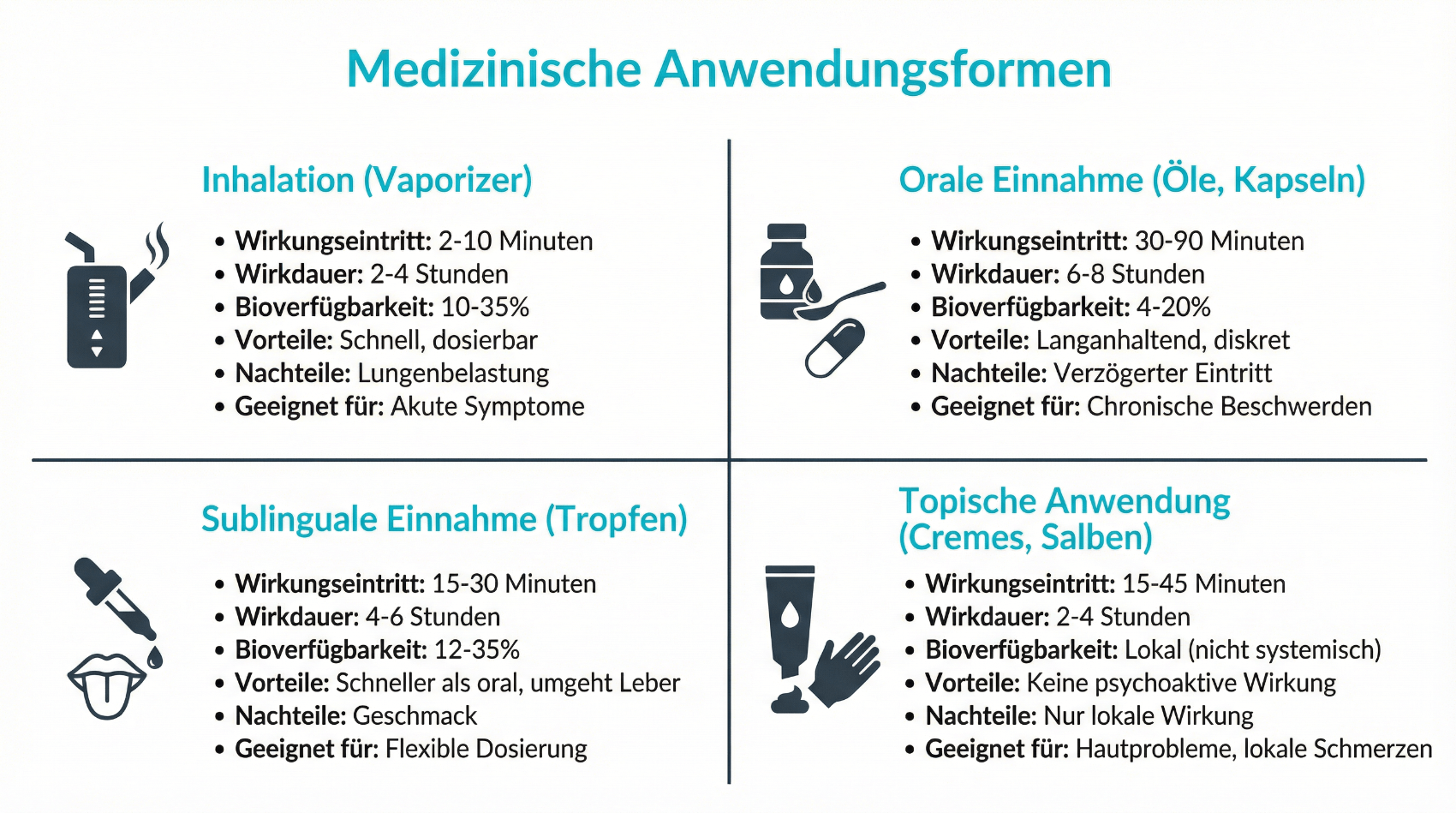
THC und CBD werden im Körper unterschiedlich aufgenommen, verteilt und abgebaut. Bei oraler Einnahme beginnt die Wirkung verzögert (typisch 30–90 Minuten nach Einnahme), hält aber länger an. Inhalative Anwendungen (z. B. medizinische Verdampfer) führen schneller zu einem Wirkungseintritt, dafür ist die Wirkungsdauer kürzer. Beide Substanzen werden über bestimmte Leberenzyme (CYP-System) verstoffwechselt, was zu relevanten Wechselwirkungen mit anderen Medikamenten führen kann. Deshalb ist eine vollständige Medikamentenliste für die behandelnde Ärztin oder den behandelnden Arzt wichtig. Telemedizinische Fragebögen können diese Informationen strukturiert abfragen und aktuell halten, wodurch das Risiko unerwünschter Interaktionen reduziert wird.
3. Therapeutische Einsatzgebiete: Wo kann eine Cannabistherapie sinnvoll sein?
Die wissenschaftliche Evidenz zur medizinischen Anwendung von Cannabis ist je nach Indikation unterschiedlich stark. In einigen Bereichen liegen randomisierte Studien und zugelassene Präparate vor, in anderen ist die Datenlage begrenzt oder widersprüchlich. Eine seriöse Beratung weist auf diese Unterschiede hin und vermeidet überzogene Erwartungen.
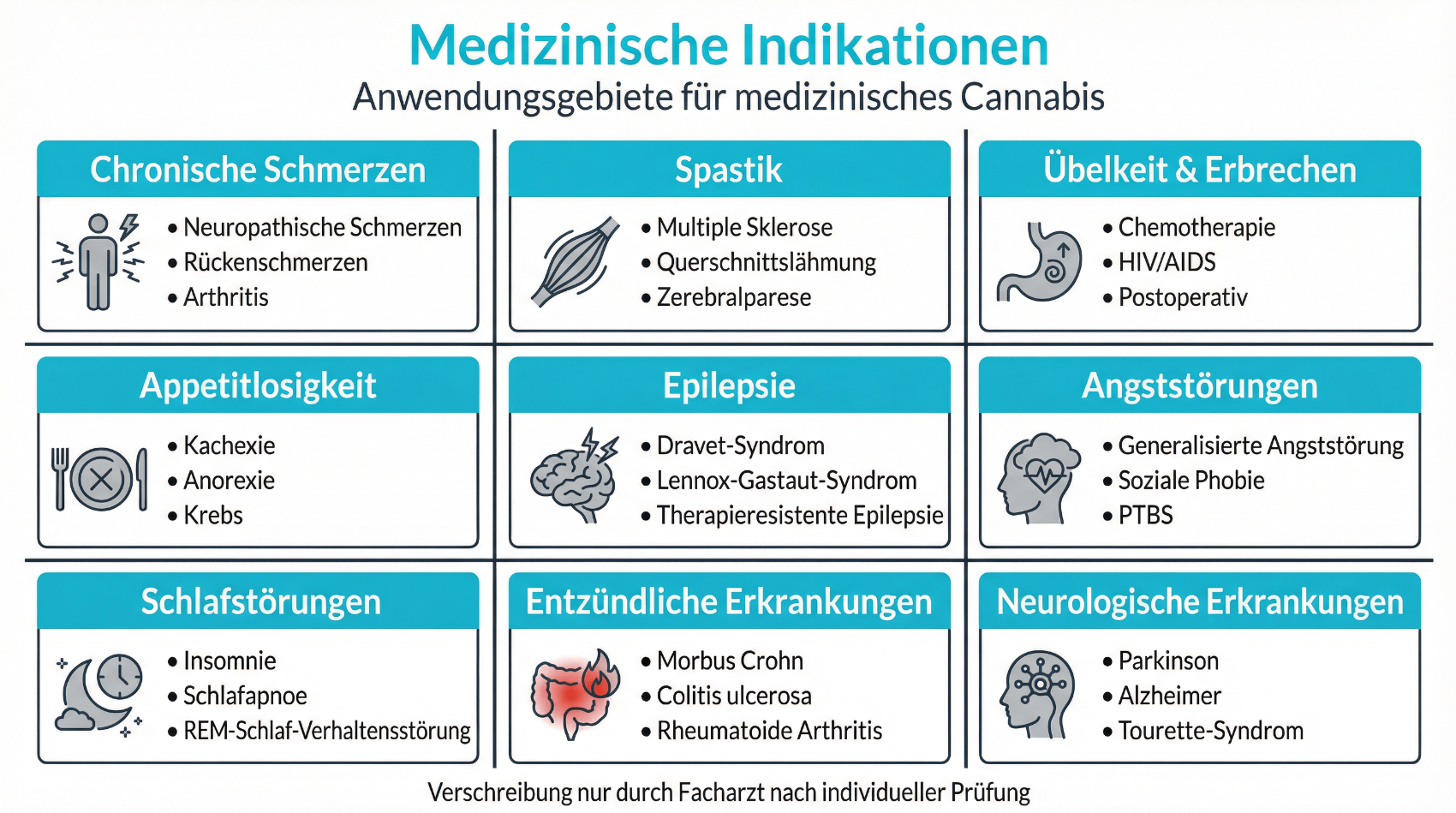
3.1 Chronische Schmerzen und Spastik
Ein häufiger Grund für die Diskussion einer Cannabistherapie sind chronische Schmerzen, etwa bei neuropathischen Schmerzen, rheumatischen Erkrankungen oder nach Operationen, wenn klassische Analgetika unzureichend wirken oder unerwünschte Wirkungen verursachen. Studien zeigen, dass Cannabinoide bei manchen Patientinnen und Patienten zu einer moderaten Schmerzlinderung beitragen können. Gleiches gilt für Spastik bei Multipler Sklerose, wofür ein Mundspray mit THC/CBD in mehreren Ländern zugelassen ist. In der Praxis bedeutet dies keine vollständige Schmerzfreiheit, sondern oft eine Ergänzung zu anderen Massnahmen, um Funktion und Lebensqualität zu verbessern.
3.2 Übelkeit, Appetitverlust und Krampfanfälle
Weitere etablierte Einsatzgebiete sind therapierefraktäre Übelkeit oder Erbrechen – insbesondere im Rahmen von Chemotherapien – und bestimmte schwere Epilepsiesyndrome, für die CBD-haltige Lösungen zugelassen wurden. In diesen Bereichen orientiert sich die Anwendung an den Fachinformationen und internationalen Leitlinien. Auch bei ausgeprägtem Appetitverlust, etwa bei Tumorerkrankungen oder HIV, wird medizinisches Cannabis teilweise ergänzend eingesetzt. Hier steht im Vordergrund, Symptome zu lindern und den Allgemeinzustand zu stabilisieren, nicht eine ursächliche Behandlung der Grunderkrankung.
3.3 Weitere, individueller geprüfte Einsatzgebiete
Diskutiert werden zudem Anwendungen bei Schlafstörungen, Angststörungen, Tourette-Syndrom oder entzündlichen Erkrankungen. Die Datenlage ist hier heterogen, teils widersprüchlich. Ärztinnen und Ärzte wägen daher im Einzelfall ab, ob die bisherigen Therapien ausgeschöpft sind, ob ein realistischer Nutzen zu erwarten ist und welche Risiken bestehen. Telemedizinische Plattformen unterstützen diesen Prozess, indem sie Beschwerdeverläufe (z. B. mittels standardisierter Fragebögen) dokumentieren und den Verlauf unter Therapie systematisch erfassen.
4. Telemedizin als Zugangsweg zur Cannabistherapie
Telemedizin bietet einen strukturierten, ortsunabhängigen Zugang zur ärztlichen Beurteilung einer möglichen Cannabistherapie. Dabei geht es nicht um eine „schnelle Verordnung“, sondern um einen nachvollziehbaren, dokumentierten Prozess von der Erstinformation über die Indikationsstellung bis zur Verlaufsbeurteilung.
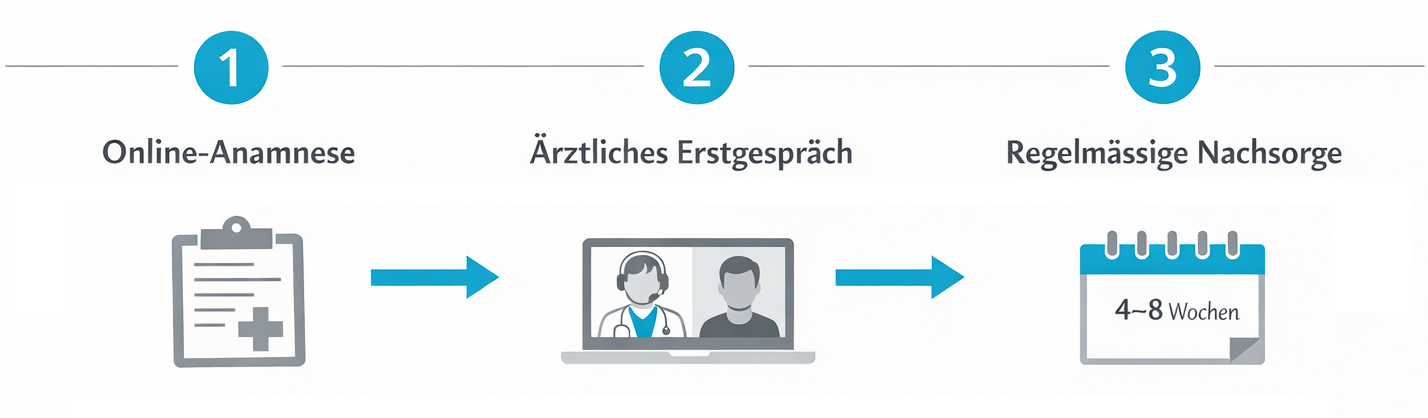
4.1 Typischer Behandlungsablauf in der Telemedizin
Der Ablauf kann – vereinfacht – in mehrere Schritte gegliedert werden:
- Digitale Anmeldung und Erfassung der Basisdaten
- Strukturierte Anamnese zu Beschwerden, bisherigen Therapien und Vorerkrankungen
- Videosprechstunde mit einer Ärztin oder einem Arzt
- Gemeinsame Entscheidung über eine Therapieoption (inkl. Alternativen)
- Gegebenenfalls elektronische Rezeptausstellung und Übermittlung an eine Apotheke
- Regelmässige telemedizinische Verlaufskontrollen und Dosisanpassungen
Hinter jedem dieser Punkte stehen konkrete Inhalte. In der Anamnese werden etwa genaue Schmerzverläufe, Schlafqualität, aktuelle Medikamente und Vorerkrankungen (z. B. Herz-Kreislauf-Erkrankungen, psychische Vorerkrankungen) erfasst. In der Videosprechstunde werden offene Fragen geklärt, Erwartungen besprochen und Kontraindikationen geprüft. Wenn eine Cannabistherapie begonnen wird, erfolgt dies in der Regel mit niedrigen Dosen und langsamer Steigerung („start low, go slow“). Telemedizin erleichtert dabei, kurze Kontrollkontakte in grösserer Frequenz anzubieten, ohne dass Anfahrtswege notwendig sind.
4.2 Vorteile der Telemedizin im Kontext der Cannabistherapie
- Verkürzte Wartezeiten und schnellere Zugänglichkeit zu Fachärzten
- Einhaltung der gesetzlichen Anforderungen durch digitale Dokumentation
Die telemedizinische Betreuung bietet mehrere praktische Vorteile. Zum einen können Behandlungsplätze flexibler geplant werden, was die Wartezeiten auf einen Ersttermin reduziert. Gerade bei chronischen Beschwerden ist es für viele Betroffene entlastend, wenn die Abklärung nicht durch lange Anfahrten erschwert wird. Zum anderen unterstützt die digitale Dokumentation die konsequente Einhaltung rechtlicher Vorgaben: Indikation, Dosierung, Verlauf und eventuelle Nebenwirkungen werden lückenlos festgehalten. Dies schafft Transparenz – sowohl für Patientinnen und Patienten als auch für behandelnde Ärztinnen und Ärzte und gegebenenfalls involvierte Krankenkassen. Telemedizin ersetzt dabei nicht die Sorgfalt, sondern macht sie im Idealfall nachvollziehbarer.
Cannabis-Therapie
Erfahren Sie Schritt für Schritt, wie eine ärztlich begleitete Cannabistherapie über Evidena Care abläuft – von der ersten Online-Anfrage über die Videokonsultation bis zur strukturierten Nachsorge.
Info-/Vergleichsportal
Vergleichen Sie neutral unterschiedliche Therapieoptionen, Darreichungsformen und Rahmenbedingungen – inklusive Hintergrundinformationen zu Wirksamkeit, Sicherheit und rechtlichen Aspekten.
Partner-Apotheken
Informieren Sie sich, wie Evidena Care mit Schweizer Apotheken zusammenarbeitet, um eine sichere Belieferung, klare Kommunikationswege und Unterstützung bei der Abrechnung zu gewährleisten.
Allgemeine Fragen
Finden Sie Antworten auf häufige Fragen zu Indikationen, Nebenwirkungen, Fahreignung, Kostenübernahme und technischen Anforderungen der telemedizinischen Behandlung.
5. Dosierung, Darreichungsformen und Verlaufskontrolle
Eine der zentralen Herausforderungen der Cannabistherapie besteht darin, für jede Patientin und jeden Patienten die niedrigste wirksame und gut verträgliche Dosis zu finden. Dabei spielen sowohl die Wirkstoffkombination (THC/CBD-Verhältnis) als auch die Darreichungsform eine Rolle.
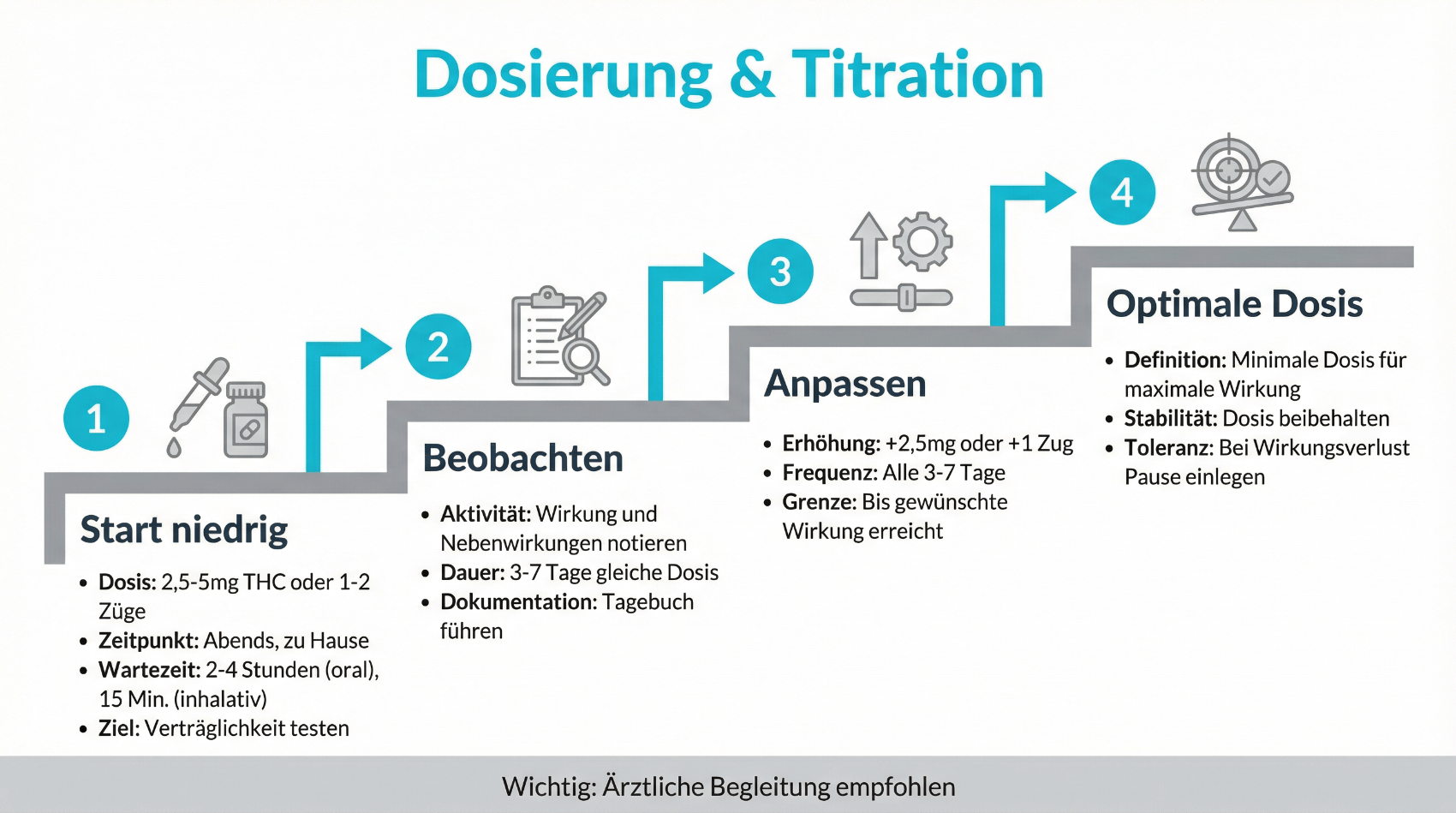
5.1 Übliche Darreichungsformen im medizinischen Kontext
- Mundsprays mit definiertem THC/CBD-Gehalt
- Ölige Tropfen oder Kapseln zur oralen Einnahme
- Standardisierte Blüten zur medizinischen Verdampfung
Jede Form hat spezifische Vor- und Nachteile. Mundsprays und Tropfen erlauben eine feine Dosierung und sind für viele Patientinnen und Patienten einfach anzuwenden. Standardisierte Blüten werden bei medizinischer Anwendung in der Regel nicht geraucht, sondern mit einer geeigneten Verdampfungsapparatur (Vaporizer) inhaliert, um Verbrennungsprodukte zu vermeiden. Welche Form geeignet ist, hängt unter anderem von der Indikation, der gewünschten Wirkungsdauer, der Lungenfunktion und den individuellen Präferenzen ab. Telemedizinische Konsultationen bieten Raum, diese Optionen im Detail zu besprechen und an die Lebenssituation anzupassen.

5.2 Titration: Langsame Steigerung statt schnelle Höchstdosis
Gerade bei Therapiebeginn ist eine behutsame Dosissteigerung entscheidend. Häufig wird mit sehr niedrigen Dosen gestartet, die in festgelegten Abständen schrittweise erhöht werden, bis eine klinisch relevante, aber verträgliche Wirkung erreicht ist. Dieser Prozess kann einige Wochen dauern und erfordert eine enge Rückmeldung zu Wirkungen und Nebenwirkungen. Telemedizinische Plattformen können hier unterstützen, indem sie kurze Verlaufskonsultationen ermöglichen und digitale Symptomtagebücher oder standardisierte Fragebögen bereitstellen. So entsteht ein nachvollziehbarer Verlauf, auf dessen Grundlage Dosisanpassungen transparent begründet werden können.
5.3 Sicherheit: Nebenwirkungen, Wechselwirkungen, Kontraindikationen
Wie jedes wirksame Arzneimittel kann auch medizinisches Cannabis Nebenwirkungen verursachen. Dazu gehören zum Beispiel Schwindel, Müdigkeit, Konzentrationsstörungen, Mundtrockenheit oder – insbesondere bei THC – Veränderungen der Wahrnehmung. In seltenen Fällen können psychische Symptome wie Unruhe, Angst oder bei disponierten Personen psychotische Episoden auftreten. Zudem bestehen mögliche Wechselwirkungen mit anderen Medikamenten, insbesondere solchen, die über ähnliche Leberenzyme abgebaut werden oder das zentrale Nervensystem beeinflussen. Bestehende Herz-Kreislauf-Erkrankungen, relevante psychische Vorerkrankungen oder eine Schwangerschaft können Gründe sein, von einer Cannabistherapie abzusehen. Eine sorgfältige ärztliche Anamnese – unterstützt durch strukturierte telemedizinische Fragebögen – ist daher unverzichtbar.
6. Datenschutz, Recht und Fahreignung in der Schweiz
Bei einer Therapie, die rechtlich sensibel ist und personenbezogene Gesundheitsdaten umfasst, stehen Datenschutz und Rechtskonformität im Zentrum. Telemedizinische Anbieter wie Evidena Care sind verpflichtet, sowohl das Schweizer Datenschutzrecht als auch die Anforderungen der Gesundheitsgesetzgebung und des Betäubungsmittelrechts einzuhalten.
6.1 Datenschutz und Datensicherheit
Telemedizinische Plattformen verarbeiten besonders schützenswerte Daten. Daher kommen technische und organisatorische Massnahmen zum Einsatz, um Vertraulichkeit, Integrität und Verfügbarkeit der Informationen zu gewährleisten. Dazu gehören unter anderem verschlüsselte Datenübertragung, geschützte Login-Bereiche, rollenbasierte Zugriffsrechte und revisionssichere Dokumentation. Patientinnen und Patienten behalten die Kontrolle darüber, wer welche Informationen einsehen darf; jede Weitergabe – etwa an eine Apotheke oder Krankenkasse – folgt klar definierten Prozessen und gesetzlichen Vorgaben.
6.2 Medizinisches Cannabis und Strassenverkehr
Ein häufiges Thema ist die Frage der Fahreignung. Grundsätzlich kann eine bestimmungsgemass eingesetzte medizinische Cannabistherapie in der Schweiz unter Umständen mit der Teilnahme am Strassenverkehr vereinbar sein. Entscheidend sind dabei unter anderem die Dosierung, die individuelle Reaktionsweise, die Behandlungsphase (Einstellung versus Erhaltung), Begleitmedikation und allgemeine Verkehrstauglichkeit. Ärztinnen und Ärzte weisen in der Regel darauf hin, dass insbesondere zu Beginn der Therapie und nach Dosisanpassungen auf das Führen von Fahrzeugen verzichtet werden sollte. Patientinnen und Patienten tragen eine Mitverantwortung: Wer sich schläfrig, benommen oder in seiner Aufmerksamkeit eingeschränkt fühlt, sollte keine Fahrzeuge lenken – unabhängig von formalen Grenzwerten.
7. Patientenperspektive: Wie Telemedizin das Erleben der Therapie verändert
Neben medizinischen Fachaspekten spielt das subjektive Erleben der Behandlung eine grosse Rolle. Chronische Schmerzen, Schlafstörungen oder anhaltende Spastik belasten oft seit Jahren den Alltag. Viele Betroffene haben bereits zahlreiche Therapien ausprobiert. Eine strukturierte, telemedizinisch unterstützte Cannabistherapie kann hier vor allem eines bieten: Klarheit im Prozess, erreichbare Ansprechpersonen und transparente Informationen.
7.1 Barrierefreiheit und Alltagstauglichkeit
Für Menschen mit eingeschränkter Mobilität, fehlender Anbindung an spezialisierte Zentren oder beruflichen Verpflichtungen ist der Weg zu einer spezialisierten Sprechstunde oft beschwerlich. Telemedizin reduziert diese Hürden: Konsultationen können von zu Hause oder vom Arbeitsplatz aus stattfinden, Wartezeiten im Wartezimmer entfallen. Dokumente, Laborwerte oder Arztberichte lassen sich digital hochladen, wodurch Doppeluntersuchungen vermieden werden können. Diese Vereinfachung ersetzt nicht das medizinische Fachwissen, kann aber dazu beitragen, dass Betroffene sich stärker in den Prozess eingebunden fühlen und Empfehlungen besser umsetzen.
7.2 Transparente Kommunikation und realistische Erwartungen
Ein zentrales Element einer verantwortungsvollen Cannabistherapie ist die gemeinsame Definition realistischer Therapieziele. In telemedizinischen Gesprächen lassen sich diese Ziele oft in Ruhe und mit visueller Unterstützung (z. B. Skalen, Diagramme) besprechen. Wichtig ist dabei, offen zu thematisieren, was die Therapie leisten kann – und was nicht. Viele Patientinnen und Patienten berichten weniger über eine vollständige Symptomfreiheit, sondern über Verbesserungen in Teilbereichen: erholsamerer Schlaf, geringere Schmerzspitzen, etwas mehr Beweglichkeit. Telemedizinische Tools wie digitale Fragebögen können helfen, solche Veränderungen sichtbar zu machen und damit die gemeinsame Entscheidungsgrundlage zu stärken.
8. Ausblick: Cannabis als Teil eines modernen, digitalen Therapieansatzes
Die Rolle von medizinischem Cannabis in der Schweizer Versorgung wird sich voraussichtlich weiterentwickeln. Neue Studien, Erfahrungen aus der Praxis und mögliche Anpassungen rechtlicher Rahmenbedingungen werden dazu beitragen, Einsatzgebiete klarer zu definieren und Leitlinien zu präzisieren. Telemedizin wird in diesem Prozess eine wichtige Rolle spielen: Sie ermöglicht den niederschwelligen Zugang zu spezialisierter Expertise, fördert die standardisierte Erfassung von Verlaufsdaten und erleichtert die Zusammenarbeit zwischen Ärztinnen, Ärzten, Apotheken und – wo sinnvoll – Krankenversicherern.
Evidena Care positioniert sich in diesem Feld nicht als Anbieter eines bestimmten Produktes, sondern als digitale Gesundheitsplattform, die Struktur, Transparenz und Sicherheit in einen komplexen Bereich bringt. Für Patientinnen und Patienten bedeutet dies: Sie erhalten Zugang zu qualifizierter Beratung, eine nachvollziehbare Dokumentation ihres Behandlungsweges und die Möglichkeit, ihre Therapie aktiv mitzugestalten – immer im Rahmen der geltenden Gesetze und ohne unrealistische Versprechungen. So kann medizinisches Cannabis zu einem Baustein werden, der individuell und verantwortungsvoll in ein umfassendes Behandlungskonzept integriert wird.
Häufig gestellte Fragen
Häufige Fragen zur Cannabistherapie in der Telemedizin
Kommt für mich eine medizinische Cannabistherapie überhaupt in Frage?
Das lässt sich nur individuell beurteilen. Ärztinnen und Ärzte prüfen, welche Beschwerden vorliegen, welche Diagnosen gestellt wurden, welche Therapien bereits eingesetzt wurden und wie diese gewirkt haben. Erst wenn etablierte Behandlungen nicht ausreichend helfen oder nicht vertragen werden und keine Kontraindikationen bestehen, kann eine Cannabistherapie in Betracht gezogen werden. Telemedizin bietet hier den Rahmen, Ihre Situation strukturiert aufzunehmen und gemeinsam zu entscheiden, ob eine Abklärung sinnvoll ist.
Bekomme ich in einer Videosprechstunde automatisch ein Cannabisrezept?
Nein. Es besteht kein Anspruch auf eine Verordnung von medizinischem Cannabis – weder im Rahmen einer Präsenzsprechstunde noch in der Telemedizin. Jede Verordnung setzt eine sorgfältige Nutzen-Risiko-Abwägung und das Fehlen relevanter Gegenanzeigen voraus. In manchen Fällen empfehlen Ärztinnen und Ärzte zunächst andere Therapieoptionen oder diagnostische Schritte. Telemedizin dient dazu, diese Entscheidungen transparent zu machen, nicht dazu, Richtlinien zu umgehen.
Wie sicher ist der Umgang mit meinen Gesundheitsdaten bei Evidena Care?
Telemedizinische Plattformen wie Evidena Care unterliegen dem Schweizer Datenschutzrecht und medizinischen Berufsgeheimnis. Daten werden verschlüsselt übertragen und in geschützten Systemen gespeichert. Zugriffe sind auf diejenigen Personen beschränkt, die für Ihre Behandlung oder die Abwicklung notwendiger Prozesse zuständig sind. Jede Nutzung oder Weitergabe der Daten erfolgt nach klar definierten Regeln. Für Sie bedeutet das: Sie behalten jederzeit die Übersicht, welche Informationen vorliegen und wofür sie verwendet werden.
Darf ich unter einer medizinischen Cannabistherapie Auto fahren?
Ob das Fahren zulässig und verantwortbar ist, hängt von mehreren Faktoren ab: Dosis, individueller Reaktion, Behandlungsphase und Begleitmedikation. Insbesondere zu Beginn der Therapie und nach Dosiserhöhungen sollte auf das Führen von Fahrzeugen verzichtet werden. Wenn Sie sich müde, benommen oder in Ihrer Aufmerksamkeit eingeschränkt fühlen, sollten Sie generell nicht fahren – unabhängig von formalen Grenzwerten. Besprechen Sie die Situation mit Ihrer behandelnden Ärztin oder Ihrem behandelnden Arzt, um eine individuelle Einschätzung zu erhalten.
Wer übernimmt die Kosten einer Cannabistherapie in der Schweiz?
Die Kostenübernahme durch Krankenkassen ist von verschiedenen Faktoren abhängig, unter anderem von der Indikation, der Art des Präparats und der vertraglichen Situation mit der jeweiligen Kasse. In manchen Fällen können Anträge gestellt oder Einzelfallentscheidungen getroffen werden. Telemedizinische Plattformen und Partnerapotheken können Sie dabei unterstützen, die nötigen Unterlagen zusammenzustellen. Eine generelle Kostengarantie gibt es jedoch nicht; daher ist eine frühzeitige Klärung empfehlenswert.
Wie schnell kann ich mit einer Wirkung rechnen und wie lange dauert die Einstellung?
Der zeitliche Verlauf hängt von der Darreichungsform und der Dosis ab. Orale Präparate wirken typischerweise nach 30–90 Minuten, Vaporizer schneller. Die eigentliche Einstellung, also die schrittweise Findung der individuell passenden Dosis, kann mehrere Wochen in Anspruch nehmen. In dieser Phase sind regelmässige Rückmeldungen zu Wirkung und Verträglichkeit besonders wichtig. Telemedizin ermöglicht hier kurze, fokussierte Verlaufskontakte, ohne dass wiederholt Anfahrtswege entstehen.
Was unterscheidet Evidena Care von einem „Cannabis-Shop“?
Evidena Care ist keine Verkaufsplattform für Cannabisprodukte, sondern eine medizinische Telemedizin- und Informationsplattform. Im Zentrum stehen ärztliche Beratung, rechtssichere Prozesse, strukturierte Dokumentation und die Zusammenarbeit mit Schweizer Apotheken. Eine Therapie wird nur dann begonnen, wenn sie medizinisch sinnvoll erscheint und im Rahmen der gesetzlichen Vorgaben verantwortet werden kann. Produkte, Dosierung und Verlauf werden durch Fachpersonen gesteuert – nicht durch Verkaufsinteressen.
Quellen
- Bundesamt für Gesundheit BAG – Informationen zu Cannabis und Betäubungsmitteln
- Swissmedic – Zugelassene cannabisbasierte Arzneimittel und Fachinformationen
- FMH – Standesrechtliche und fachliche Grundlagen zur ärztlichen Verschreibungspraxis
- Schweizerische Patientenstellen – Allgemeine Informationen zu Patientenrechten und Telemedizin