Medizinisches Cannabis verstehen: Therapieoptionen und Anwendungen in der Schweiz
Medizinisches Cannabis hat sich in der Schweiz von einer Nischenoption zu einem relevanten therapeutischen Baustein entwickelt – insbesondere bei chronischen Beschwerden, bei denen klassische Therapien an Grenzen stossen. Telemedizinische Angebote wie Evidena ermöglichen heute einen strukturierten, rechtssicheren und digitalen Zugang zur ärztlichen Beurteilung und zur Cannabis-Therapie. • Verständlich erklärt: Wirkstoffe, Einsatzgebiete und Grenzen von medizinischem Cannabis • Modern versorgt: Wie Telemedizin in der Schweiz Zugang, Sicherheit und Komfort verbessert • Gut informiert entscheiden: Welche Schritte Sie bis zum Rezept und zur Apotheke erwarten
Hinweis: Die folgenden Informationen ersetzen keine persönliche ärztliche Beratung. Ob eine Therapie mit medizinischem Cannabis für Sie geeignet ist, kann nur eine Ärztin oder ein Arzt individuell entscheiden.
Einordnung: Medizinisches Cannabis im Schweizer Gesundheitssystem
In der Schweiz hat sich medizinisches Cannabis in den letzten Jahren schrittweise von einer Ausnahmebehandlung hin zu einer ernstzunehmenden Therapieoption entwickelt. Gesetzliche Anpassungen und eine zunehmende wissenschaftliche Auseinandersetzung haben dazu geführt, dass immer mehr Fachpersonen diese Behandlungsform prüfen – insbesondere bei Patient:innen, die unter chronischen Beschwerden leiden und bei denen herkömmliche Therapien nur unzureichend wirken oder deutlich einschränken.
Wichtig ist die klare Trennung zwischen medizinischem Cannabis und Cannabis zum Freizeitgebrauch. Während Freizeit-Cannabis primär dem Konsum dient, wird medizinisches Cannabis nach arzneimittelrechtlichen Vorgaben hergestellt, standardisiert geprüft und in der Schweiz nur unter ärztlicher Verantwortung eingesetzt. Für Patient:innen bedeutet dies: kein freier Verkauf, sondern eine kontrollierte, indikationsbezogene Abgabe in Apotheken auf Basis eines ärztlichen Rezepts.
Parallel dazu haben sich telemedizinische Plattformen etabliert, die diesen Prozess digital unterstützen. Evidena Care AG versteht sich dabei nicht als Cannabis-Shop, sondern als Gesundheitsplattform, die Telemedizin, Therapieplanung und Apothekenanbindung in einer rechtssicheren, datenschutzkonformen Umgebung vereint. Ziel ist es, Zugangshürden zu senken – ohne bei medizinischer Qualität, Patientenschutz oder rechtlichen Vorgaben Kompromisse einzugehen.
Wirkstoffe verstehen: THC, CBD und das Cannabinoid-Spektrum
Die medizinische Wirkung von Cannabis beruht hauptsächlich auf sogenannten Cannabinoiden. Besonders gut untersucht sind dabei Delta-9-Tetrahydrocannabinol (THC) und Cannabidiol (CBD). Beide Stoffe interagieren mit dem Endocannabinoid-System des Körpers, wirken aber unterschiedlich auf Wahrnehmung, Schmerzempfinden, Stimmung und Entzündungsprozesse.
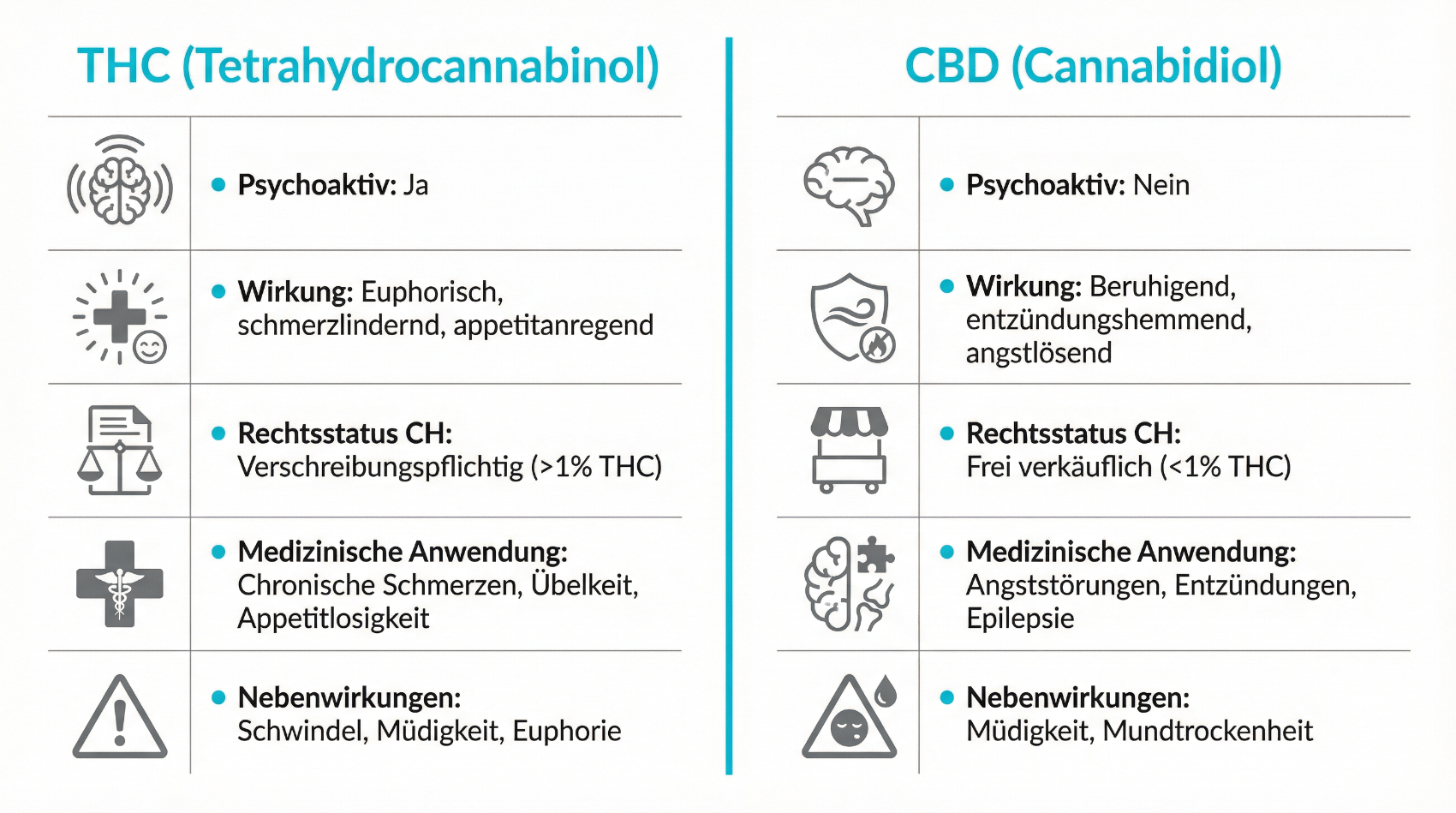
THC ist der vorwiegend psychoaktive Bestandteil von Cannabis. In medizinischen Dosen kann THC zum Beispiel das Schmerzempfinden dämpfen, Muskelspasmen lindern und Appetit anregen. Gleichzeitig kann THC, insbesondere bei höheren Dosen oder bei empfindlichen Personen, unerwünschte Effekte wie Benommenheit, Angstgefühle oder eine Beeinträchtigung der Reaktionsfähigkeit auslösen. Deshalb erfolgt eine THC-haltige Therapie stets unter enger ärztlicher Kontrolle und meist mit schrittweiser Dosisanpassung.
CBD wirkt nicht berauschend und wird unter anderem im Zusammenhang mit Angstbewältigung, Stressregulation, Schlafqualität und entzündlichen Prozessen diskutiert. In einigen Präparaten wird CBD gezielt eingesetzt, um die Verträglichkeit von THC zu verbessern oder bestimmte Symptome zu adressieren. Neben THC und CBD enthält die Pflanze weitere Cannabinoide und Terpene, deren Zusammenspiel – das sogenannte Entourage-Effekt-Konzept – Gegenstand aktueller Forschung ist.

Für die Praxis bedeutet dies: Ärzt:innen wählen je nach Beschwerdebild und individueller Situation Produkte mit unterschiedlichem THC- und CBD-Gehalt aus. Die Patient:innen werden über mögliche Wirkungen und Nebenwirkungen aufgeklärt und erhalten klare Hinweise zur Anwendung und zu Sicherheitsaspekten – insbesondere im Alltag und im Strassenverkehr.
Therapeutische Einsatzgebiete: Wann wird medizinisches Cannabis erwogen?
Medizinisches Cannabis ist keine Therapie der ersten Wahl. In der Regel wird es in der Schweiz in Betracht gezogen, wenn etablierte Behandlungsformen nicht ausreichend wirksam waren, nicht vertragen wurden oder nur mit erheblichen Nebenwirkungen einhergehen. Die Entscheidung für oder gegen eine Cannabis-Therapie erfolgt immer individuell durch eine Ärztin oder einen Arzt und berücksichtigt Diagnose, Verlauf, bisherige Therapien und persönliche Lebensumstände.
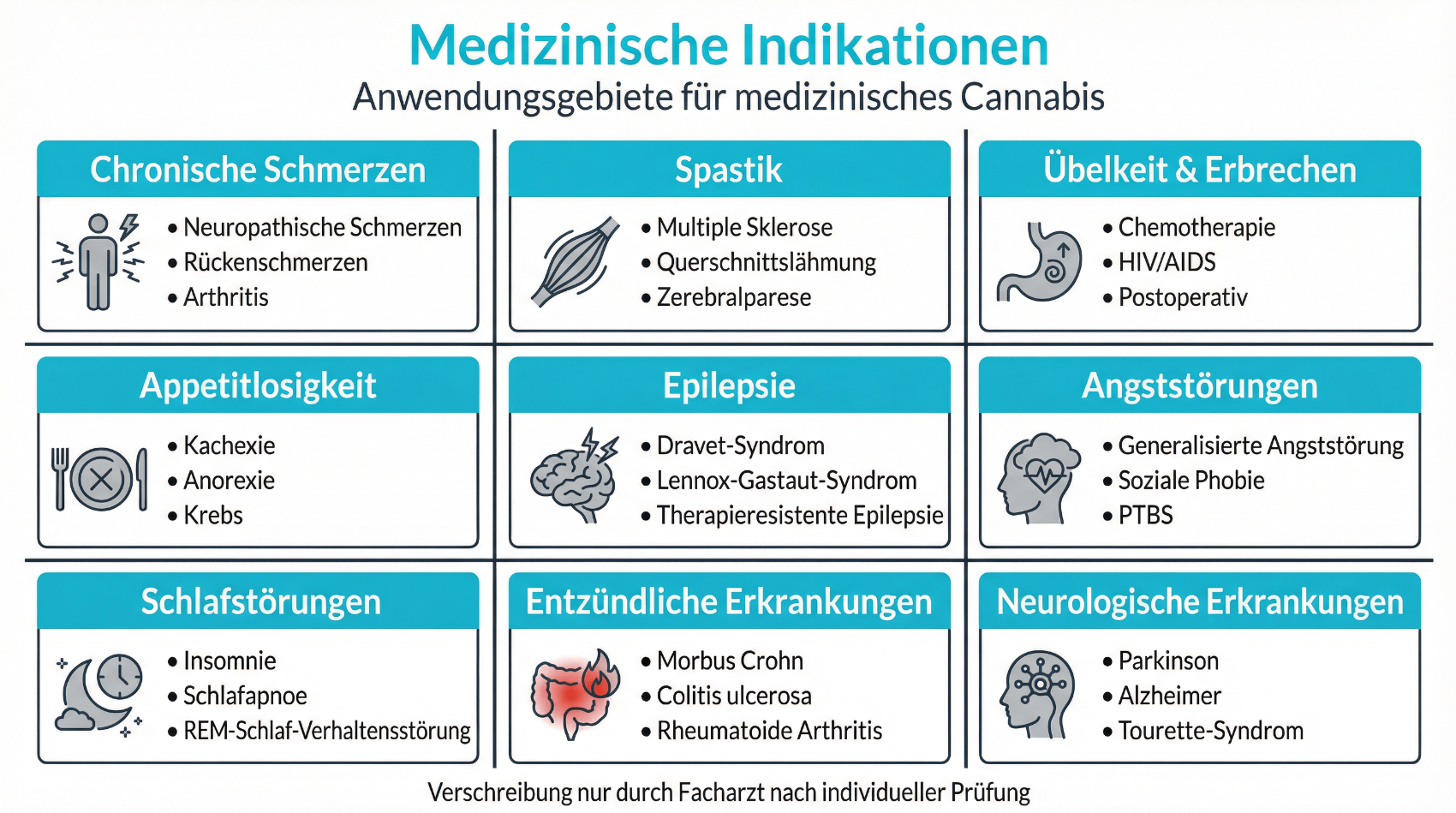
Typische Einsatzgebiete, die in Studien und Leitlinien diskutiert werden, umfassen unter anderem:
- Chronische, therapieresistente Schmerzen (zum Beispiel neuropathische Schmerzen oder Schmerzen bei rheumatischen Erkrankungen)
- Spastik bei neurologischen Erkrankungen (z. B. Multiple Sklerose)
- Übelkeit und Erbrechen im Rahmen einer Chemotherapie, wenn Standardmedikamente nicht ausreichen
- Appetitlosigkeit und Gewichtsverlust (z. B. bei Tumorerkrankungen oder HIV/AIDS)
- Begleittherapie in der Palliativmedizin zur Linderung multipler Symptome
Bei diesen Indikationen kann medizinisches Cannabis helfen, Symptome zu lindern und die Lebensqualität zu verbessern – allerdings mit unterschiedlichen Erfolgsraten und nicht bei allen Patient:innen gleich. Die Auflistung zeigt typische Einsatzfelder, ersetzt aber keine individuelle Beurteilung. In der Praxis wird dabei jeweils geprüft, welche konventionellen Therapien bereits ausgeschöpft wurden, welche Risiken im Einzelfall bestehen (z. B. psychiatrische Vorerkrankungen, Herz-Kreislauf-Risiken) und ob Kontraindikationen gegen eine Cannabinoid-Therapie vorliegen. Auch die Alltagsanforderungen, etwa berufliches Fahren oder das Führen von Maschinen, fliessen in die Abwägung ein, da THC die Reaktionsfähigkeit beeinflussen kann.
Darreichungsformen und Anwendung: Wie wird medizinisches Cannabis eingenommen?
Die Art, wie medizinisches Cannabis angewendet wird, beeinflusst Wirkungseintritt, Wirkdauer und Nebenwirkungsprofil. In der Schweiz stehen unterschiedliche Darreichungsformen zur Verfügung, die je nach Indikation und individueller Situation gewählt werden.
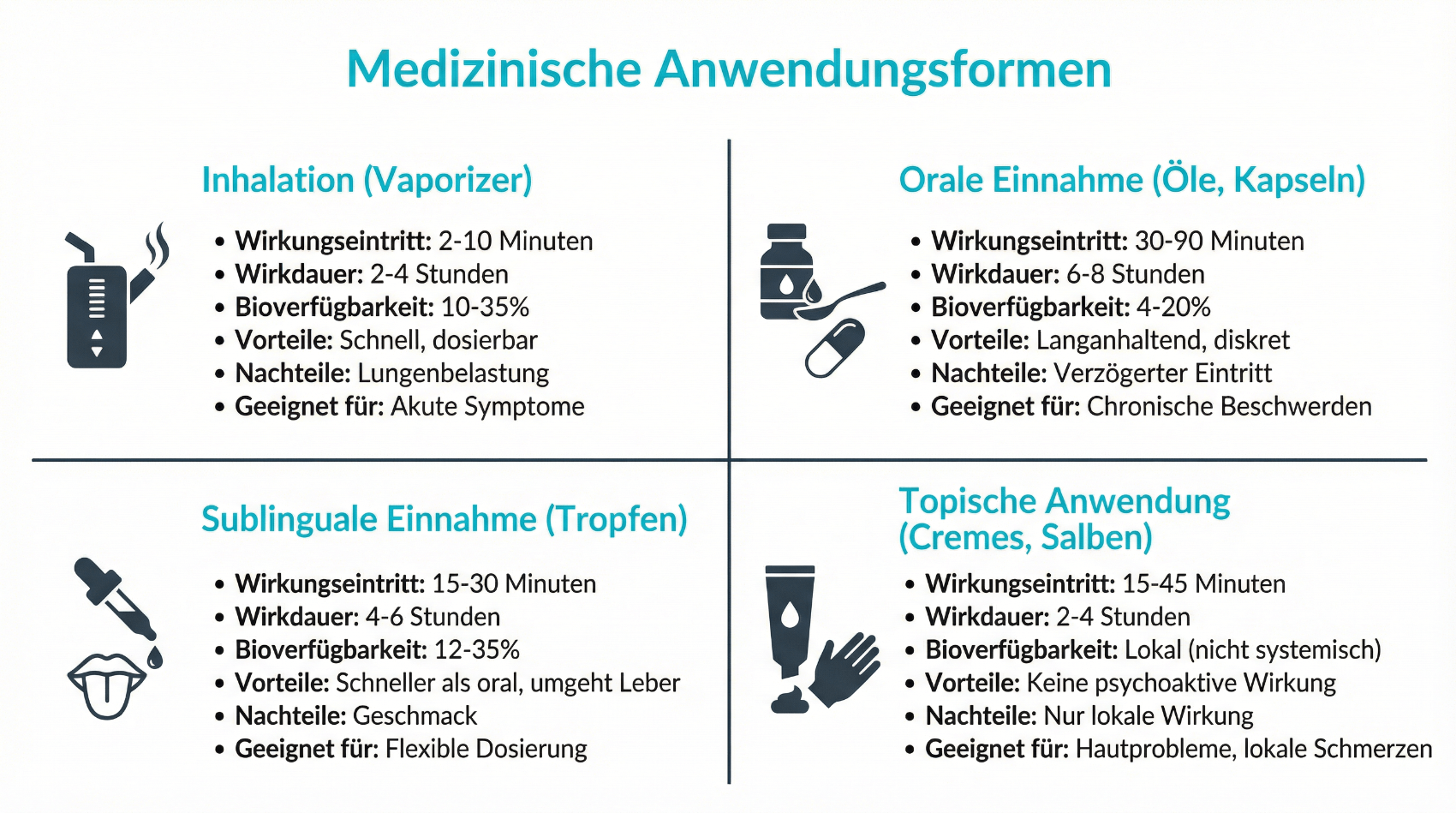
Gängige Formen sind:
- Standardisierte Cannabisblüten zur Inhalation mittels Vaporizer
- Ölige Cannabis-Extrakte (Tropfen) zur oralen Einnahme
- Fertigarzneimittel mit definiertem THC/CBD-Gehalt
Cannabisblüten werden in der medizinischen Anwendung nicht geraucht, sondern über zertifizierte Vaporizer inhaliert. Dies reduziert die Belastung durch Verbrennungsprodukte und ermöglicht einen relativ schnellen Wirkungseintritt. Ölige Extrakte und Kapseln wirken verzögert, dafür oft länger. Sie eignen sich unter anderem für Patient:innen, die eine gleichmässigere Wirkung über den Tag wünschen oder aus gesundheitlichen Gründen auf Inhalation verzichten sollten.
Die Ärztin oder der Arzt bespricht mit den Patient:innen, welche Darreichungsform zum Beschwerdebild, zur Lebenssituation und zu den individuellen Vorlieben passt. Dabei werden auch praktische Aspekte berücksichtigt: Handhabung der Geräte, Dosierbarkeit, Beginn und Dauer der Wirkung sowie mögliche Wechselwirkungen mit anderen Medikamenten, die bereits eingenommen werden.
Dosierung und Titration: Warum „low and slow“ so wichtig ist
Ein zentraler Grundsatz der Cannabinoid-Therapie lautet: „Start low, go slow“. Anders als bei vielen klassischen Medikamenten gibt es bei Cannabis keine starre Standarddosis, die für alle Patient:innen gleich geeignet wäre. Empfindlichkeit, Stoffwechsel und Therapieziel unterscheiden sich deutlich von Person zu Person.
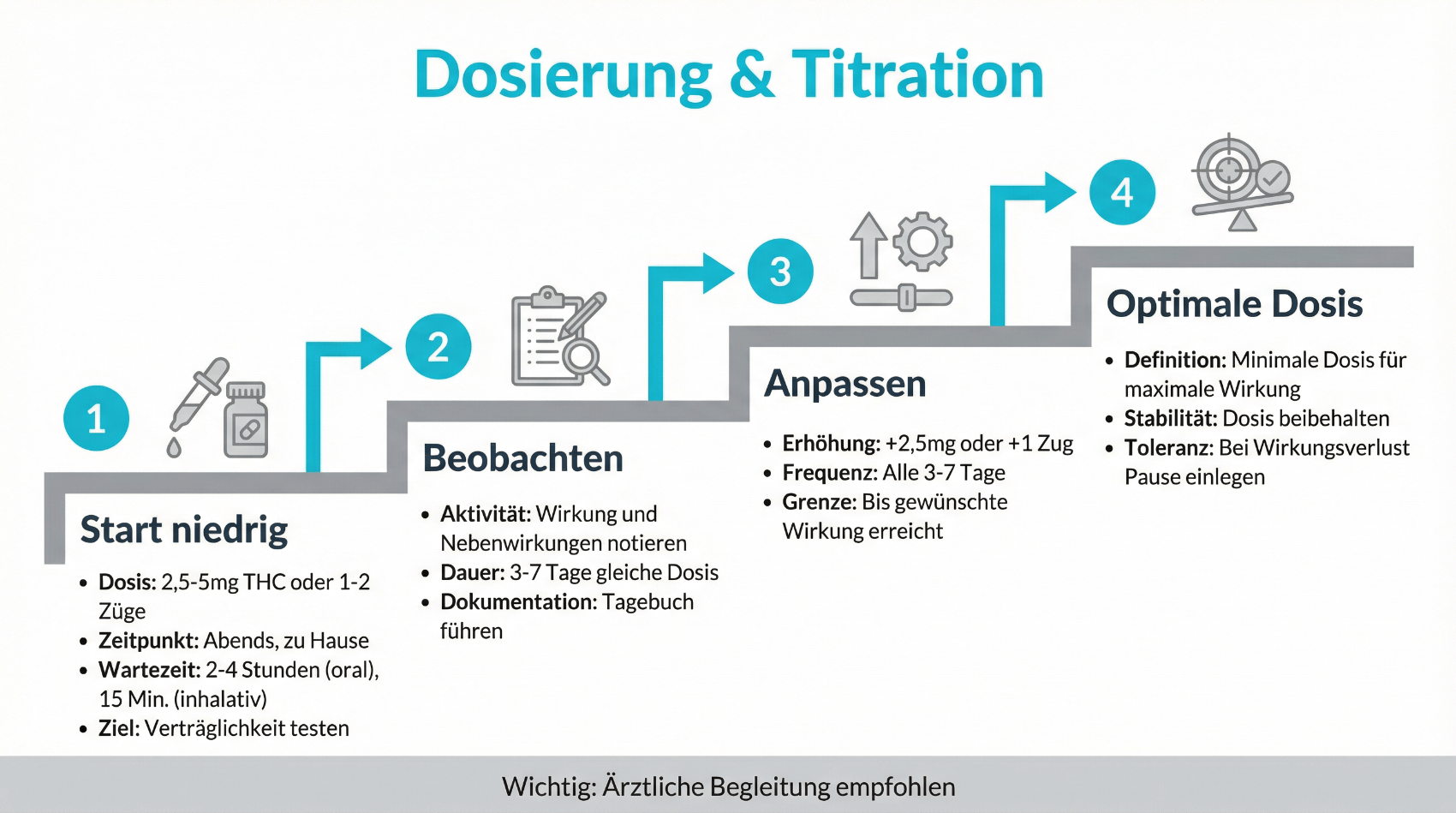
In der Praxis bedeutet dies:
- Therapiebeginn mit einer niedrigen Dosis, insbesondere bei THC-haltigen Präparaten
- Langsame, stufenweise Erhöhung in festgelegten Abständen nach ärztlichen Vorgaben
- Regelmässige Rückmeldungen zu Wirkung und Verträglichkeit (z. B. über Telemedizin-Kontakte)
- Anpassung oder Reduktion der Dosis bei unerwünschten Effekten
Diese schrittweise Titration ermöglicht es, eine individuell passende Dosis zu finden, bei der die gewünschte Symptomlinderung eintritt und gleichzeitig möglichst wenige Nebenwirkungen auftreten. Der begleitete Prozess ist insbesondere bei Erstverordnungen essenziell, da Überdosierungen zu Schwindel, Übelkeit, Angstgefühlen oder starker Müdigkeit führen können. Durch regelmässige Kontrollen – etwa über digitale Fragebögen oder Videosprechstunden – kann die Therapie im Verlauf feinjustiert werden. Für Patient:innen entsteht so ein kontrollierter Rahmen, der Sicherheit und Transparenz schafft.
Cannabis-Therapie
Erfahren Sie, wie eine ärztlich begleitete Cannabis-Therapie in der Schweiz abläuft – von der ersten telemedizinischen Einschätzung über die individuelle Verordnung bis hin zur Betreuung im Verlauf.
Info-/Vergleichsportal
Nutzen Sie das Evidena-Portal, um verständliche Informationen zu Wirkstoffen, Darreichungsformen und rechtlichen Rahmenbedingungen von medizinischem Cannabis zu vergleichen.
Partner-Apotheken
Finden Sie Schweizer Partner-Apotheken, die medizinisches Cannabis führen, digitale Rezepte verarbeiten und Sie bei Fragen zur Abgabe kompetent unterstützen.
Allgemeine Fragen
Antworten auf häufige Fragen zu Voraussetzungen, Ablauf, Kostenbeteiligung und Sicherheit einer Cannabis-Therapie in der Schweiz.
Telemedizin in der Schweiz: Digitaler Zugang zur medizinischen Expertise
Telemedizin hat sich in der Schweiz als fester Bestandteil der modernen Gesundheitsversorgung etabliert. Für Menschen mit chronischen Beschwerden bedeutet dies: weniger Wege, kürzere Wartezeiten und mehr Flexibilität im Alltag. Gerade bei Themen wie medizinischem Cannabis, die spezialisierte Erfahrung erfordern, können digitale Angebote den Zugang zu entsprechend qualifizierten Ärzt:innen erleichtern – unabhängig vom Wohnort.
Telemedizinische Sprechstunden erfolgen in der Regel per Video oder Telefon. Patient:innen erfassen zunächst ihre Beschwerden, bisherigen Therapien und relevanten Vorerkrankungen in einem strukturierten, sicheren Online-Fragebogen. Auf dieser Basis führt die Ärztin oder der Arzt ein ausführliches Gespräch, prüft die Indikation und bespricht mögliche Therapieoptionen – inklusive Alternativen zu Cannabis und Kombinationen mit bestehenden Medikamenten.
Ein wesentlicher Vorteil: Verlaufskontrollen lassen sich unkompliziert in den Alltag integrieren. Anpassungen der Dosis, das Monitoring von Nebenwirkungen oder das Besprechen neuer Befunde können ohne Präsenztermin erfolgen. Gleichzeitig bleiben alle medizinischen Entscheidungen an die geltenden Schweizer Gesetze, ärztlichen Standards und den Datenschutz gebunden.
Evidena Care: Wie digital unterstützte Cannabis-Therapie konkret abläuft
Evidena verbindet telemedizinische Betreuung, Therapieplanung und Apothekenanbindung in einer integrierten Plattform. Der Prozess ist klar strukturiert, transparent und auf Sicherheit ausgerichtet.
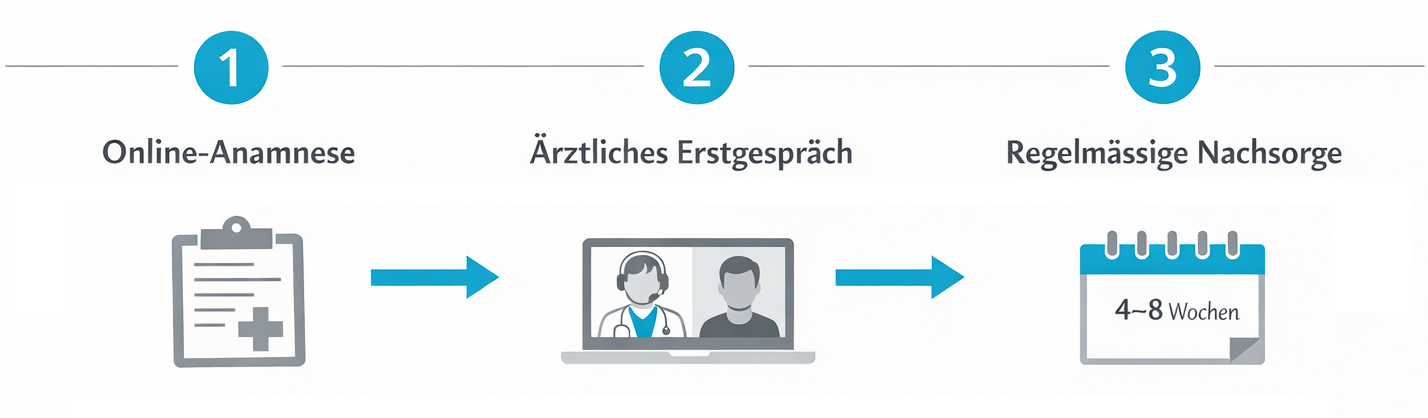
Typischerweise umfasst der Ablauf folgende Schritte:
- Registrierung und Anlegen eines persönlichen, geschützten Patient:innen-Kontos
- Ausfüllen eines medizinischen Fragebogens zu Beschwerden, Diagnosen und bisherigen Therapien
- Telemedizinische Konsultation mit einer Ärztin oder einem Arzt mit Erfahrung in Cannabis-Therapie
- Gemeinsame Entscheidung, ob eine Cannabis-Therapie sinnvoll und verantwortbar ist
- Bei Eignung: Ausstellung eines Rezepts gemäss Schweizer Gesetzgebung
- Digitaler Versand des Rezepts an eine gewünschte Partner-Apotheke
- Nachsorge, Verlaufskontrollen und bei Bedarf Anpassungen der Therapie
Diese strukturierte Vorgehensweise stellt sicher, dass medizinisches Cannabis nicht isoliert, sondern eingebettet in ein gesamtes Behandlungskonzept betrachtet wird. Die Ärzt:innen behalten Krankheitsverlauf, Begleitmedikation und eventuelle Wechselwirkungen im Blick. Für Patient:innen entsteht ein klar nachvollziehbarer Weg: von der ersten Einschätzung über die digitale Betreuung bis hin zur sicheren Versorgung über Schweizer Apotheken.
Datenschutz und Rechtssicherheit: Was Patient:innen wissen sollten
Der Umgang mit Gesundheitsdaten unterliegt in der Schweiz strengen gesetzlichen Vorgaben. Für telemedizinische Angebote und Plattformen wie Evidena hat der Schutz dieser sensiblen Informationen höchste Priorität. Moderne Verschlüsselungsverfahren, rollenbasierte Zugriffsrechte und transparente Prozesse sorgen dafür, dass nur autorisierte Fachpersonen auf relevante Daten zugreifen.
Gleichzeitig muss jede Verordnung von medizinischem Cannabis mit den geltenden rechtlichen Rahmenbedingungen übereinstimmen. Dazu gehört unter anderem:
- Einhaltung der arzneimittelrechtlichen Vorschriften und Qualitätsstandards
- Dokumentation der Indikation, bisherigen Therapieversuche und des Therapieziels
- Aufklärung über Risiken, mögliche Nebenwirkungen und Verhaltensregeln (z. B. im Strassenverkehr)
- Sorgfältige Abwägung bei vulnerablen Gruppen (z. B. ältere Menschen, psychische Vorerkrankungen)
Für Patient:innen bedeutet dies, dass eine Cannabis-Therapie immer im Rahmen eines klar definierten medizinischen und rechtlichen Korridors stattfindet. Das schafft Sicherheit – sowohl im Hinblick auf die Behandlung selbst als auch in Bezug auf Themen wie Arbeitssicherheit oder Teilnahme am Strassenverkehr. Fragen zu individuellen beruflichen oder versicherungsrechtlichen Konsequenzen sollten im Zweifel zusätzlich mit Arbeitgeber:in, Rechtsberatung oder Versicherung geklärt werden.
Alltag, Sicherheit und Fahrtüchtigkeit: Verantwortungsbewusster Umgang mit der Therapie
Eine Therapie mit medizinischem Cannabis kann den Alltag spürbar beeinflussen – positiv, wenn Schmerzen nachlassen oder Schlaf verbessert wird, aber auch im Hinblick auf Aufmerksamkeit, Reaktionsgeschwindigkeit und Stimmung. Deshalb ist ein bewusster, reflektierter Umgang mit der Medikation entscheidend.
Besonders relevant ist die Frage der Fahrtüchtigkeit. THC kann die Fähigkeit, sicher ein Fahrzeug zu führen oder Maschinen zu bedienen, beeinträchtigen. Auch wenn Patient:innen eine ärztliche Verordnung besitzen, müssen sie jederzeit in der Lage sein, ihr Fahrzeug sicher zu führen und dürfen keine Ausfallerscheinungen zeigen. Ärzt:innen weisen im Rahmen der Aufklärung explizit auf diese Verantwortung hin. Im Zweifel sollte im Berufs- und Privatleben eher konservativ entschieden und auf das Führen von Fahrzeugen nach Dosisanpassungen oder bei spürbarer Wirkung verzichtet werden.
Darüber hinaus spielt die Integration der Therapie in den persönlichen Lebensstil eine wichtige Rolle. Regelmässige Schlafzeiten, eine stabile Tagesstruktur und der bewusste Umgang mit weiteren Substanzen (z. B. Alkohol, sedierende Medikamente) tragen massgeblich dazu bei, die Sicherheit und Wirksamkeit der Behandlung zu unterstützen. Telemedizinische Verlaufsgespräche bieten hier eine Gelegenheit, Unsicherheiten anzusprechen und das Behandlungskonzept gemeinsam anzupassen.
Zukunftsperspektiven: Forschung, Digitalisierung und patientenzentrierte Versorgung
Die Forschung zu medizinischem Cannabis entwickelt sich dynamisch weiter. Neue Studien untersuchen gezielter, bei welchen Indikationen Cannabinoide einen klaren Zusatznutzen bieten und welche Patient:innengruppen besonders profitieren – oder eben besonders sorgfältig beobachtet werden sollten. Gleichzeitig werden Produkte, Extrakte und Kombinationen weiter standardisiert, um reproduzierbare Wirkprofile und eine bessere Dosierbarkeit zu ermöglichen.
Digital Health und Telemedizin spielen in dieser Entwicklung eine Schlüsselrolle. Sie ermöglichen es, reale Behandlungsverläufe strukturiert zu erfassen, Nebenwirkungen früh zu erkennen und Therapiepfade datenbasiert zu optimieren. Plattformen wie Evidena können in Zukunft dazu beitragen, evidenzbasierte Informationen niedrigschwellig bereitzustellen, Patient:innen über Chancen und Grenzen der Cannabis-Therapie aufzuklären und die Zusammenarbeit zwischen Ärzt:innen, Apotheken und Versicherern zu vereinfachen.
Damit rückt eine Versorgungsstruktur in den Fokus, die nicht mehr primär von Ort und Öffnungszeiten, sondern von medizinischer Qualität, Transparenz und individueller Passung geprägt ist. Für Patient:innen mit chronischen Erkrankungen kann dies bedeuten, dass sie besser informiert, strukturierter begleitet und flexibler betreut werden – immer mit dem Ziel, ihre persönliche Lebensqualität im Rahmen der medizinisch vertretbaren Möglichkeiten zu verbessern.
Häufig gestellte Fragen
Häufige Fragen zu medizinischem Cannabis und Telemedizin in der Schweiz
Wer kommt in der Schweiz grundsätzlich für eine Therapie mit medizinischem Cannabis in Frage?
In Frage kommen in der Regel erwachsene Patient:innen mit chronischen oder schwerwiegenden Beschwerden, bei denen etablierte Therapien nicht ausreichend wirksam waren oder nicht vertragen wurden. Typische Beispiele sind therapieresistente Schmerzen, Spastik bei neurologischen Erkrankungen, Übelkeit im Rahmen von Chemotherapien oder komplexe Symptomlast in der Palliativmedizin. Ob in Ihrem konkreten Fall eine Cannabis-Therapie sinnvoll ist, beurteilt immer eine Ärztin oder ein Arzt nach individueller Prüfung Ihrer Situation.
Kann ich über Telemedizin ohne weiteres ein Cannabis-Rezept erhalten?
Nein. Auch bei telemedizinischer Betreuung gelten alle medizinischen und rechtlichen Voraussetzungen unverändert. Ein Rezept wird nur ausgestellt, wenn nach gründlicher Anamnese, Prüfung der Vorerkrankungen und bisherigen Therapien eine entsprechende Indikation vorliegt und keine relevanten Kontraindikationen bestehen. Die telemedizinische Konsultation ersetzt den Praxisbesuch, nicht aber die fachliche Sorgfaltspflicht. Teil des Prozesses ist immer eine umfassende Aufklärung über Nutzen, Risiken und alternative Therapieoptionen.
Wie läuft eine telemedizinische Konsultation zur Cannabis-Therapie typischerweise ab?
Sie registrieren sich zunächst auf der Plattform, legen ein persönliches Konto an und füllen einen strukturierten medizinischen Fragebogen aus. Anschliessend erfolgt eine Videosprechstunde mit einer Ärztin oder einem Arzt. In diesem Gespräch werden Ihre Beschwerden, bisherigen Behandlungen, Erwartungen und Fragen detailliert besprochen. Falls eine Cannabis-Therapie sinnvoll erscheint, wird ein individuell abgestimmter Therapieplan erarbeitet. Bei Eignung kann ein Rezept gemäss Schweizer Gesetzgebung digital ausgestellt und an eine Apotheke übermittelt werden. Verlaufsgespräche und Anpassungen erfolgen später ebenfalls telemedizinisch.
Übernimmt die Schweizer Krankenkasse die Kosten für medizinisches Cannabis?
Die Kostenübernahme hängt von der jeweiligen Krankenversicherung, der Diagnose und der konkreten Therapiesituation ab. In bestimmten Fällen kann eine Beteiligung oder Übernahme möglich sein, insbesondere wenn andere leitliniengerechte Therapien ausgeschöpft wurden und eine nachvollziehbare medizinische Begründung vorliegt. Es empfiehlt sich, die Situation mit Ihrer Ärztin oder Ihrem Arzt zu besprechen und bei Bedarf direkt bei Ihrer Versicherung nachzufragen. Die telemedizinische Plattform kann bei der Bereitstellung notwendiger Unterlagen unterstützen, entscheidet aber nicht über die Kostengutsprache.
Darf ich mit medizinischem Cannabis im Blut Auto fahren oder Maschinen bedienen?
Unabhängig von der ärztlichen Verordnung sind Sie verpflichtet, jederzeit fahrtüchtig zu sein und keine Ausfallerscheinungen zu zeigen. THC kann Reaktionsfähigkeit und Aufmerksamkeit beeinträchtigen. Daher wird empfohlen, insbesondere zu Beginn der Therapie, nach Dosisanpassungen oder bei spürbarer Wirkung vorsichtig zu sein und auf das Führen von Fahrzeugen oder gefährlichen Maschinen zu verzichten. Sprechen Sie diese Frage unbedingt mit Ihrer Ärztin oder Ihrem Arzt an. Bei Unsicherheit sollte im Zweifel auf das Fahren verzichtet werden, um Ihre eigene Sicherheit und die anderer zu schützen.
Welche Nebenwirkungen können bei einer Cannabis-Therapie auftreten?
Mögliche Nebenwirkungen hängen von Wirkstoffgehalt, Dosis, Darreichungsform und individueller Empfindlichkeit ab. Häufig berichtet werden Müdigkeit, Schwindel, Mundtrockenheit, gelegentlich Übelkeit oder Veränderungen der Wahrnehmung. Insbesondere THC kann bei einigen Menschen Unruhe oder Angstgefühle auslösen. Darum erfolgt die Dosissteigerung schrittweise und unter ärztlicher Kontrolle. Treten unerwünschte Effekte auf, sollten Sie diese zeitnah mit Ihrer Ärztin oder Ihrem Arzt besprechen, um die Therapie anzupassen oder gegebenenfalls zu beenden.
Unterscheidet sich medizinisches Cannabis von Cannabis aus dem Freizeitbereich?
Ja. Medizinisches Cannabis wird unter arzneimittelrechtlichen Vorgaben produziert, geprüft und verfügt über definierte Wirkstoffgehalte und Qualitätsstandards. Es wird ausschliesslich auf ärztliches Rezept abgegeben und in ein gesamtes Behandlungskonzept eingebettet. Freizeit-Cannabis unterliegt diesen pharmazeutischen Standards in der Regel nicht und wird nicht mit einer individuellen medizinischen Zielsetzung verordnet. Für eine sichere Therapie sind Standardisierung, Dokumentation und fachliche Begleitung entscheidend – diese sind nur im Rahmen einer medizinischen Behandlung gewährleistet.