Ist Cannabis süchtig machend?
Cannabis ist in der Schweiz weit verbreitet – sowohl als illegale Freizeitdroge wie auch zunehmend als medizinische Therapie. Viele Menschen fragen sich, ob und wie stark Cannabis süchtig machen kann und worin sich Freizeitkonsum und ärztlich begleitete Behandlung unterscheiden. - Verständliche Einordnung des Suchtpotenzials von Cannabis - Klare Abgrenzung zwischen Freizeitkonsum und medizinischer Anwendung - Konkrete Hinweise, worauf Sie in der Schweiz besonders achten sollten
Einordnung: Cannabis zwischen Genussmittel und Medizin
Cannabis ist die am häufigsten konsumierte illegale Substanz in der Schweiz. Viele Menschen verbinden damit vor allem Freizeitkonsum und Rauscherlebnisse, andere kennen Cannabis in Form von medizinischen Präparaten, etwa zur Behandlung chronischer Schmerzen, Spastik oder Appetitverlust. Diese beiden Welten – Freizeitkonsum und medizinische Anwendung – unterscheiden sich grundlegend in Ziel, Kontrolle und Risiko, auch wenn es sich pharmakologisch um ähnliche Wirkstoffe handelt.
Wenn es um die Frage geht, ob Cannabis süchtig machend ist, lohnt sich deshalb eine differenzierte Betrachtung. Einerseits ist belegt, dass Cannabis psychisch abhängig machen kann und unter bestimmten Voraussetzungen mit körperlichen Entzugserscheinungen einhergeht. Andererseits ist klar, dass nicht jede Person, die Cannabis konsumiert, automatisch eine Sucht entwickelt und dass die Risiken stark vom Konsummuster und der persönlichen Situation abhängen. Für Patientinnen und Patienten, die Cannabis im Rahmen einer ärztlich begleiteten Therapie einsetzen (z. B. medizinisches Cannabisöl oder standardisierte Blüten), ist insbesondere wichtig zu verstehen, wie das Suchtpotenzial im medizinischen Setting eingeordnet und überwacht wird.
In der Schweiz ist Cannabis mit einem THC-Gehalt von mindestens 1 % grundsätzlich illegal, Ausnahmen gelten für medizinische Anwendungen mit ärztlicher Verschreibung und für Produkte mit niedrigem THC-Gehalt (z. B. CBD-Hanf). Diese rechtlichen Rahmenbedingungen beeinflussen, wie Menschen Cannabis konsumieren, welche Produkte verfügbar sind und wie Risiken – darunter auch die Entstehung einer Abhängigkeit – kontrolliert werden können.
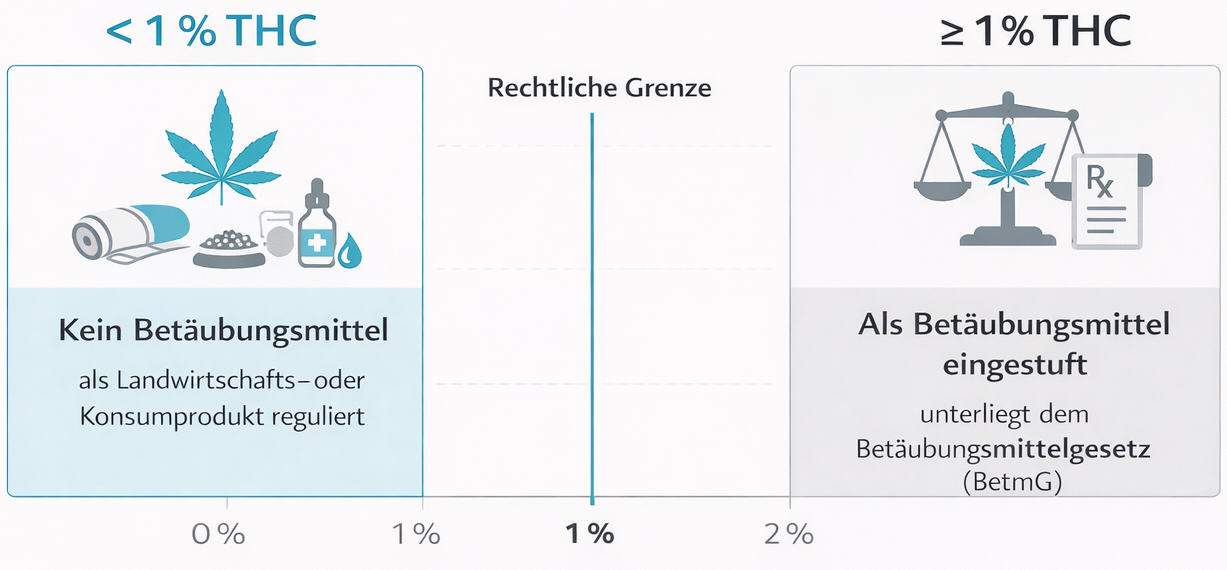
Physische und psychische Abhängigkeit: Was bedeutet das bei Cannabis?
Im Zusammenhang mit Sucht wird oft zwischen physischer (körperlicher) und psychischer Abhängigkeit unterschieden. Diese Unterscheidung ist besonders bei Cannabis wichtig, da körperliche Entzugssymptome meist wesentlich milder ausfallen als bei Alkohol oder Opiaten, psychische Muster jedoch ausgeprägt sein können.
Physische Abhängigkeit und Entzugssymptome
Im Gegensatz zu Substanzen wie Heroin oder Alkohol führt Cannabis nur selten zu einer ausgeprägten körperlichen Abhängigkeit. Dennoch kann es nach längerem, regelmässigem Konsum zu körperlich spürbaren Entzugssymptomen kommen, wenn der Konsum reduziert oder beendet wird.
- Unruhe oder innere Nervosität
- Schlafstörungen, Einschlaf- oder Durchschlafprobleme
- Reizbarkeit, Stimmungsschwankungen
- verminderter Appetit
- Konzentrationsschwierigkeiten
Diese Symptome sind in der Regel zeitlich begrenzt und deutlich schwächer als etwa bei einem Alkohol- oder Opiatentzug. Dennoch können sie als belastend erlebt werden und dazu führen, dass der Konsum fortgesetzt wird, um die Beschwerden zu lindern. Fachlich betrachtet handelt es sich dann um eine Komponente körperlicher Abhängigkeit. Wichtig ist: Auch wenn körperliche Symptome vergleichsweise mild sind, sollten sie ernst genommen und – insbesondere bei starkem und langjährigem Konsum – ärztlich begleitet werden, damit Abbruchversuche nicht immer wieder scheitern.
Psychische Abhängigkeit: Wenn Cannabis zum Bewältigungsmuster wird
Das stärkere Suchtpotenzial von Cannabis liegt in der psychischen Abhängigkeit. Viele Betroffene nutzen Cannabis zunehmend, um innere Spannungen, Stress, Langeweile, Einsamkeit oder belastende Gefühle zu überdecken. Mit der Zeit kann sich ein Muster entwickeln, bei dem der Konsum zur nahezu einzigen Strategie wird, um sich zu entspannen oder sich besser zu fühlen.
- starker Wunsch oder Zwang, Cannabis zu konsumieren (Craving)
- Gedanken kreisen häufig um Beschaffung und Konsum
- Rückzug aus Aktivitäten, die früher Freude bereitet haben
- Nutzung von Cannabis zur Bewältigung von Problemen oder unangenehmen Gefühlen
- fortgesetzter Konsum trotz sichtbarer negativer Folgen
Diese Merkmale sind typisch für eine psychische Abhängigkeit. Sie können auch dann vorliegen, wenn körperliche Entzugssymptome relativ gering sind. Gerade bei Cannabissucht sind die Auswirkungen oft „versteckt“: Betroffene wirken nach aussen teilweise noch gut funktionierend, während innere Antriebslosigkeit, depressive Verstimmungen, Konflikte im sozialen Umfeld oder Leistungsabfall in Schule und Beruf zunehmen. Eine offene, nicht wertende ärztliche oder psychologische Einschätzung kann helfen, den eigenen Konsum realistisch einzuordnen.
Wie wirkt THC – und wo liegt das Suchtpotenzial?
Der wichtigste psychoaktive Wirkstoff von Cannabis ist Tetrahydrocannabinol (THC). THC wirkt über das körpereigene Endocannabinoid-System, insbesondere an den CB1-Rezeptoren im Gehirn. Dieses System ist an der Regulation von Stimmung, Schmerzempfinden, Appetit, Schlaf und Gedächtnis beteiligt. Wird es durch THC von aussen stimuliert, kann dies angenehme, aber auch belastende Effekte auslösen.
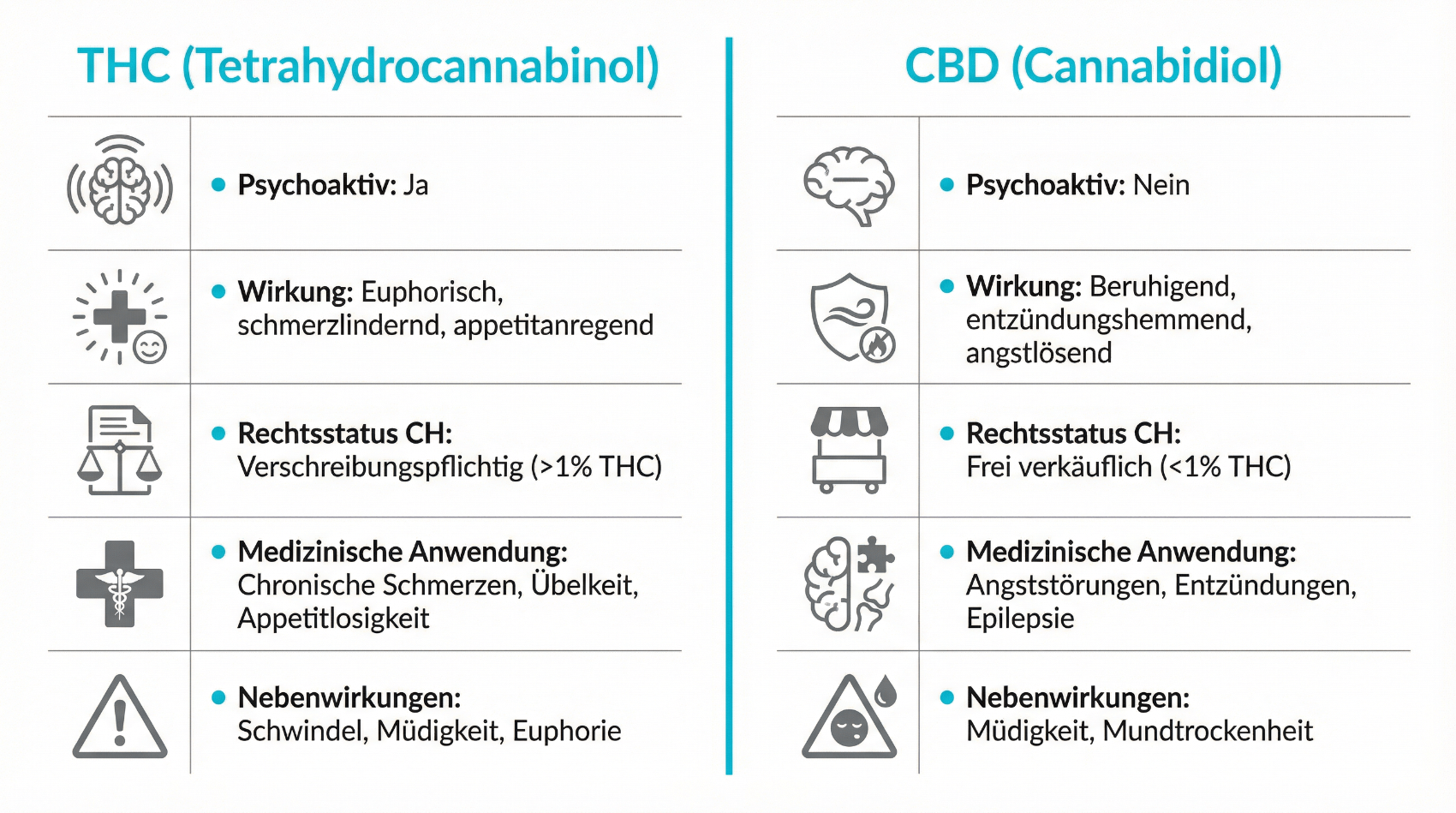
Akutwirkungen von THC
Die unmittelbare Wirkung von THC hängt von Dosis, Produkt, Konsumform und individueller Veranlagung ab. Typische Wahrnehmungsänderungen nach dem Konsum sind:
- Euphorie, Entspannung, gesteigerte Geselligkeit
- verändertes Zeitgefühl, intensivere Sinneswahrnehmungen
- Rededrang oder – bei manchen – Rückzug und Grübeln
- Herzfrequenzanstieg, trockener Mund, gerötete Augen
- verlangsamte Reaktionszeit und nachlassende Konzentration
Diese Liste verdeutlicht, dass THC sowohl erwünschte als auch unerwünschte Effekte haben kann. Während einzelne Konsumierende die entspannende Wirkung gezielt nutzen möchten, erleben andere Angst, Unruhe oder Verwirrtheit. Bei hohen Dosen oder unerfahrenen Konsumierenden können insbesondere Panikattacken, Kreislaufprobleme und psychotische Episoden auftreten. Im medizinischen Kontext wird versucht, durch kontrollierte Dosierung, angepasste THC-Gehalte und Kombination mit CBD das Risiko solcher Nebenwirkungen zu reduzieren.
Toleranzentwicklung: Warum manche immer mehr brauchen
Regelmässiger Konsum von THC führt häufig zu einer Toleranzentwicklung. Das bedeutet, dass die gleiche Dosis nach einiger Zeit weniger stark wirkt und für die gewünschte Wirkung mehr konsumiert werden muss. Diese Entwicklung ist ein möglicher Hinweis auf die Entstehung einer Abhängigkeit, vor allem wenn parallel Kontrollverlust, Vernachlässigung anderer Lebensbereiche und das Fortsetzen des Konsums trotz Folgen auftreten.
- schleichende Dosissteigerung bei Freizeitkonsumierenden
- „ohne Joint kann ich nicht mehr abschalten“ als Warnsignal
- Verkürzung der Abstände zwischen den Konsumzeitpunkten
- Verstärkung negativer Effekte (Unruhe, Antriebslosigkeit) zwischen den Konsumphasen
Im medizinischen Setting wird die Toleranzentwicklung eng beobachtet. Ärztinnen und Ärzte passen Dosierungen an, evaluieren regelmässig Wirkung und Nebenwirkungen und prüfen, ob Begleitmassnahmen (z. B. Physiotherapie, Psychotherapie, Schlafhygiene) optimiert werden können. Ziel ist nicht ein „immer stärkerer Rausch“, sondern eine möglichst stabile Symptomlinderung bei minimaler Dosis. Dies reduziert auch das Risiko, dass sich aus der Therapie ein problematisches Konsummuster entwickelt.
Unterschiede: Freizeitkonsum versus medizinische Cannabis-Therapie
Für die Einschätzung des Suchtpotenzials ist entscheidend, ob Cannabis als Freizeitdroge oder in einem strukturierten, medizinischen Kontext eingesetzt wird. Während Freizeitkonsum meist von Verfügbarkeit, Umfeld und momentaner Stimmung gesteuert wird, folgt die medizinische Anwendung klaren therapeutischen Vorgaben.
Freizeitkonsum: hohe Variabilität, wenig Kontrolle
Beim Freizeitkonsum sind Produktqualität, THC-Gehalt und Beimengungen oft unklar – insbesondere auf dem Schwarzmarkt. Viele Produkte weisen hohe THC-Konzentrationen auf, teilweise ohne genügende Information oder Deklaration. Dazu kommt, dass Konsumhäufigkeit und -menge meist nicht professionell begleitet werden. Wer Cannabis vor allem nutzt, um unangenehme Gefühle oder belastende Situationen zu vermeiden, erhöht das Risiko einer psychischen Abhängigkeit deutlich. Besonders kritisch ist, wenn Konsum sehr früh im Jugendalter beginnt, täglich oder fast täglich stattfindet oder in Phasen psychischer Instabilität zunimmt.
Medizinische Cannabis-Therapie: strukturierter Rahmen
In der medizinischen Anwendung stehen andere Ziele im Vordergrund: Linderung von Symptomen, Verbesserung der Lebensqualität und Ergänzung oder Alternative zu anderen Therapien. Die Behandlung erfolgt auf ärztliche Verschreibung, mit standardisierten Produkten und klar definierten Indikationen (z. B. chronische Schmerzen, Spastik bei Multipler Sklerose, bestimmte Formen von Übelkeit). Wichtige Elemente sind:
- individuelle Nutzen-Risiko-Abwägung vor Therapiebeginn
- langsame Dosistitration („start low, go slow“)
- regelmässige Verlaufskontrollen und Anpassung der Therapie
- Beachtung von Begleiterkrankungen (z. B. psychische Störungen, Herz-Kreislauf-Erkrankungen)
- Aufklärung über Risiken von Toleranz und Abhängigkeit
Durch diesen strukturierten Rahmen und die begleitende ärztliche Betreuung lässt sich das Risiko einer Abhängigkeit im Vergleich zum unkontrollierten Freizeitkonsum deutlich reduzieren. Wichtig ist trotzdem, dass Ärztinnen, Ärzte und Patientinnen, Patienten offen über Veränderungen im Konsummuster, subjektive Wirkung und mögliche Kontrollverluste sprechen – auch bei medizinischer Verordnung.
Cannabis-Therapie
Erfahren Sie, wie eine ärztlich begleitete Cannabis-Therapie in der Schweiz abläuft, welche Indikationen in Frage kommen und wie Nutzen und Risiken – inklusive Suchtpotenzial – strukturiert beurteilt werden.
Info-/Vergleichsportal
Vergleichen Sie evidenzbasierte Informationen zu medizinischem Cannabis, Präparaten und Versorgungswegen – unabhängig aufbereitet, um gemeinsam mit Ihrer Ärztin oder Ihrem Arzt fundierte Entscheidungen zu treffen.
Partner-Apotheken
Finden Sie Apotheken, die Erfahrung mit der Abgabe von medizinischem Cannabis haben und die ärztliche Therapie mit fachgerechter Beratung und sicherer Rezeptabwicklung unterstützen.
Allgemeine Fragen
Antworten auf häufige Fragen zu Wirkung, Sicherheit, Suchtpotenzial und rechtlichen Rahmenbedingungen von medizinischem Cannabis in der Schweiz – kompakt und verständlich.
Risikofaktoren: Wann steigt die Gefahr einer Cannabissucht?
Nicht jede Person hat das gleiche Risiko, eine Abhängigkeit zu entwickeln. Verschiedene biologische, psychische und soziale Faktoren beeinflussen das individuelle Suchtpotenzial. Einige davon können nicht verändert werden (z. B. genetische Veranlagung), andere sind durch Aufklärung, Prävention und bewusste Entscheidungen beeinflussbar.
Individuelle und psychische Risikofaktoren
Bestimmte persönliche Merkmale und Lebenssituationen können das Risiko erhöhen, dass aus einem gelegentlichen Cannabiskonsum eine Sucht wird.
- früher Konsumbeginn im Jugendalter
- bestehende oder beginnende psychische Erkrankungen (z. B. Depression, Angststörungen, Psychosen)
- familiäre Belastung mit Suchterkrankungen oder schweren psychischen Störungen
- hohe Stressbelastung ohne ausreichende Bewältigungsstrategien
- Gefühl von Perspektivlosigkeit, sozialem Ausschluss oder starker Einsamkeit
Die Forschung zeigt, dass insbesondere Jugendliche und junge Erwachsene mit vulnerabler psychischer Verfassung empfindlicher auf THC reagieren. Cannabis kann bei entsprechender Veranlagung psychotische Episoden oder längerfristige Störungen der Stimmung verstärken oder auslösen. Aus medizinischer Sicht wird daher empfohlen, bei Menschen mit entsprechender Vorbelastung sehr zurückhaltend mit THC-haltigem Cannabis umzugehen und insbesondere Freizeitkonsum zu vermeiden.
Soziale und strukturelle Risikofaktoren
Neben individuellen Merkmalen spielen das soziale Umfeld und gesellschaftliche Rahmenbedingungen eine bedeutende Rolle.
- Peer-Gruppen, in denen Kiffen normalisiert oder idealisiert wird
- fehlende Alternativen für Freizeitgestaltung und Entspannung
- instabile Wohn- oder Arbeitssituation
- mangelnde soziale Unterstützung durch Familie oder Bezugspersonen
- leichte Verfügbarkeit von hochpotenten Cannabisprodukten
Diese Faktoren können dazu führen, dass Cannabis im Alltag immer mehr Raum einnimmt. Wer sich zum Beispiel nur noch mit Menschen umgibt, die regelmässig konsumieren, erlebt abstinente Phasen häufig als Ausschluss. Umgekehrt kann ein stabiles Umfeld mit klaren, respektvoll kommunizierten Grenzen und vielfältigen Bewältigungsstrategien das Risiko für problematischen Konsum deutlich senken. Präventionsangebote in Schulen, Betrieben und Gemeinden zielen darauf ab, solche Schutzfaktoren zu stärken.
Warnsignale: Woran erkennen Sie eine beginnende Cannabisabhängigkeit?
Eine Cannabissucht entwickelt sich meist schleichend. Viele Betroffene sind sich lange unsicher, ob ihr Konsum noch im Rahmen liegt oder bereits problematisch ist. Internationale Diagnosekriterien (z. B. ICD-10) definieren eine Abhängigkeit, wenn innerhalb von 12 Monaten mehrere typische Merkmale auftreten.
- starker Wunsch oder Zwang, Cannabis zu konsumieren
- verminderte Kontrolle über Beginn, Menge und Ende des Konsums
- körperliche Entzugssymptome bei Reduktion oder Absetzen
- Toleranzentwicklung: es braucht deutlich mehr für die gleiche Wirkung
- Vernachlässigung anderer Interessen zugunsten des Konsums
- Fortsetzung des Konsums trotz klarer, negativer Folgen
Wenn mindestens drei dieser Punkte zutreffen, sollte eine fachliche Abklärung in Betracht gezogen werden. Typische Alltagssignale sind etwa: Termine oder Verpflichtungen werden wiederholt verpasst, weil der Konsum Priorität hat; ohne Cannabis wirkt alles „grau“ und freudlos; Beziehungen leiden unter ständigen Konflikten rund um das Kiffen. Für Angehörige kann es hilfreich sein, Beobachtungen behutsam anzusprechen und auf professionelle Beratungsangebote hinzuweisen. In der medizinischen Versorgung – insbesondere bei laufender Cannabis-Therapie – sollten solche Warnzeichen aktiv erfragt und ernst genommen werden.
Selbstreflexion: Fragen, die Sie sich stellen können
Eine ehrliche Selbstbeurteilung ist ein wichtiger erster Schritt. Fragen Sie sich beispielsweise: Wie oft denke ich an Cannabis, wenn ich keines zur Verfügung habe? Gibt es Situationen, in denen ich mir vornehme, weniger zu konsumieren, es aber nicht schaffe? Werden Beschwerden wie Schlafprobleme, Stress oder Traurigkeit hauptsächlich mit Cannabis „behandelt“, statt weitere Hilfsmöglichkeiten zu nutzen? Solche Fragen ersetzen keine Diagnose, können aber Hinweise liefern, ob eine vertiefte Beratung sinnvoll wäre. In der Schweiz stehen anonyme Online-Angebote, Suchtberatungsstellen und ärztliche Sprechstunden zur Verfügung, um den eigenen Konsum neutral zu besprechen – ohne Schuldzuweisungen.
Safer-Use, Prävention und Rolle der medizinischen Versorgung
Da Cannabis trotz Illegalität weit verbreitet ist, setzen Präventionsansätze nicht nur auf Verbote, sondern auch auf Aufklärung und Schadensminderung. Ziel ist, problematischen Konsum frühzeitig zu erkennen und Risiken – einschliesslich Suchtentwicklung – möglichst zu reduzieren.
Empfehlungen für risikoärmeren Cannabiskonsum (Erwachsene)
Für erwachsene Personen, die trotz bekannter Risiken konsumieren, können evidenzbasierte Safer-Use-Empfehlungen helfen, Schäden zu begrenzen.
- möglichst selten und in geringen Mengen konsumieren
- Produkte meiden, deren Herkunft und THC-Gehalt unklar sind
- nicht mit Tabak mischen, um zusätzliche Tabakrisiken zu vermeiden
- keinen Mischkonsum mit Alkohol, anderen Drogen oder bestimmten Medikamenten
- nicht konsumieren vor oder während des Führens von Fahrzeugen oder Maschinen
- bei psychischem Unwohlsein oder instabiler Verfassung auf Konsum verzichten
Diese Empfehlungen reduzieren zwar nicht das Suchtpotenzial an sich, sie können aber das Risiko schwerer körperlicher und psychischer Komplikationen senken. Besonders wichtig ist, Pausen einzuplanen und den eigenen Konsum regelmässig zu reflektieren. Wer feststellt, dass geplante „Konsumpausen“ kaum noch gelingen, hat einen wichtigen Hinweis auf ein mögliches Abhängigkeitsproblem.
Prävention im Jugendalter
Für Kinder und Jugendliche gilt aus medizinischer Sicht ein klarer Grundsatz: Sie sollten kein THC-haltiges Cannabis konsumieren. Das Gehirn befindet sich bis in das junge Erwachsenenalter in aktiver Entwicklung, und wiederholter Cannabiskonsum kann diese Prozesse beeinträchtigen. Studien deuten darauf hin, dass frühe und intensive Exposition mit einem erhöhten Risiko für kognitive Einschränkungen, schulische und berufliche Probleme, psychische Störungen und Abhängigkeit einhergeht.
- später Konsumbeginn (idealerweise Vermeidung bis ins Erwachsenenalter)
- offene, vertrauensvolle Kommunikation in der Familie über Substanzen
- klare, aber respektvoll vermittelte Regeln zum Umgang mit Cannabis
- Förderung von Lebenskompetenzen (Stressbewältigung, Emotionsregulation)
- Anbindung an Vereine, Hobbys und positive soziale Gruppen
Eltern können das Risiko einer Suchterkrankung nicht vollständig ausschliessen, aber sie können den Rahmen mitgestalten, in dem ihre Kinder später Entscheidungen treffen. Informierte Gespräche, eigene Vorbildfunktion und Interesse am Alltag der Jugendlichen wirken präventiv. Schulen und Gemeinden unterstützen diese Bemühungen mit Programmen zu Suchtprävention und psychischer Gesundheit.
Medizinische Cannabis-Therapie in der Schweiz: Umgang mit Suchtgefahr
Wenn Cannabis im Rahmen einer ärztlich begleiteten Therapie eingesetzt wird, stellt sich die Frage, wie das Suchtpotenzial konkret berücksichtigt wird. In der Schweiz unterliegt die Verschreibung von medizinischem Cannabis klaren rechtlichen Vorgaben und medizinischen Standards.
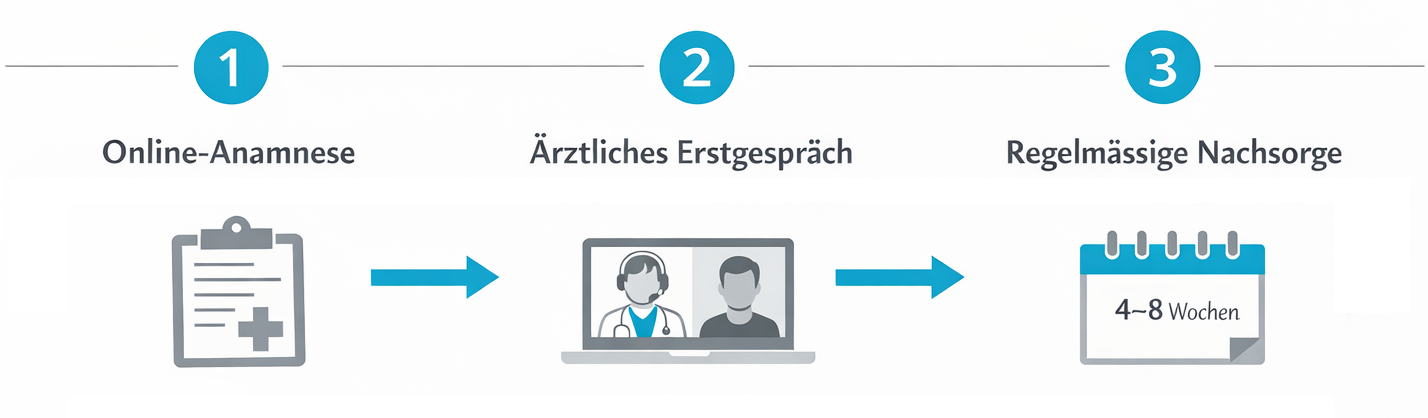
Indikationsstellung und Patientenauswahl
Vor Beginn einer Cannabis-Therapie prüfen Ärztinnen und Ärzte sorgfältig, ob die Behandlung medizinisch sinnvoll ist und ob alternative Therapien ausgeschöpft wurden. Gleichzeitig wird das individuelle Risiko für Nebenwirkungen und Abhängigkeit abgeschätzt.
- Analyse der Vorgeschichte (inkl. früherer oder aktueller Substanzkonsum)
- Abklärung psychischer Erkrankungen und familiärer Vorbelastungen
- Beurteilung von Alltagssituation, Unterstützungssystem und Therapiezielen
- Aufklärung über Wirkungen, Risiken und Alternativen
Bei Patientinnen und Patienten mit aktiver Suchterkrankung oder unbehandelter schwerer psychischer Störung ist besondere Vorsicht geboten. Je nach Situation kann eine Cannabis-Therapie zurückgestellt, in enger Kooperation mit Suchtmedizin und Psychiatrie geplant oder explizit nicht empfohlen werden. Ziel ist eine verantwortliche Indikationsstellung, die Nutzen und Risiken transparent abwägt.
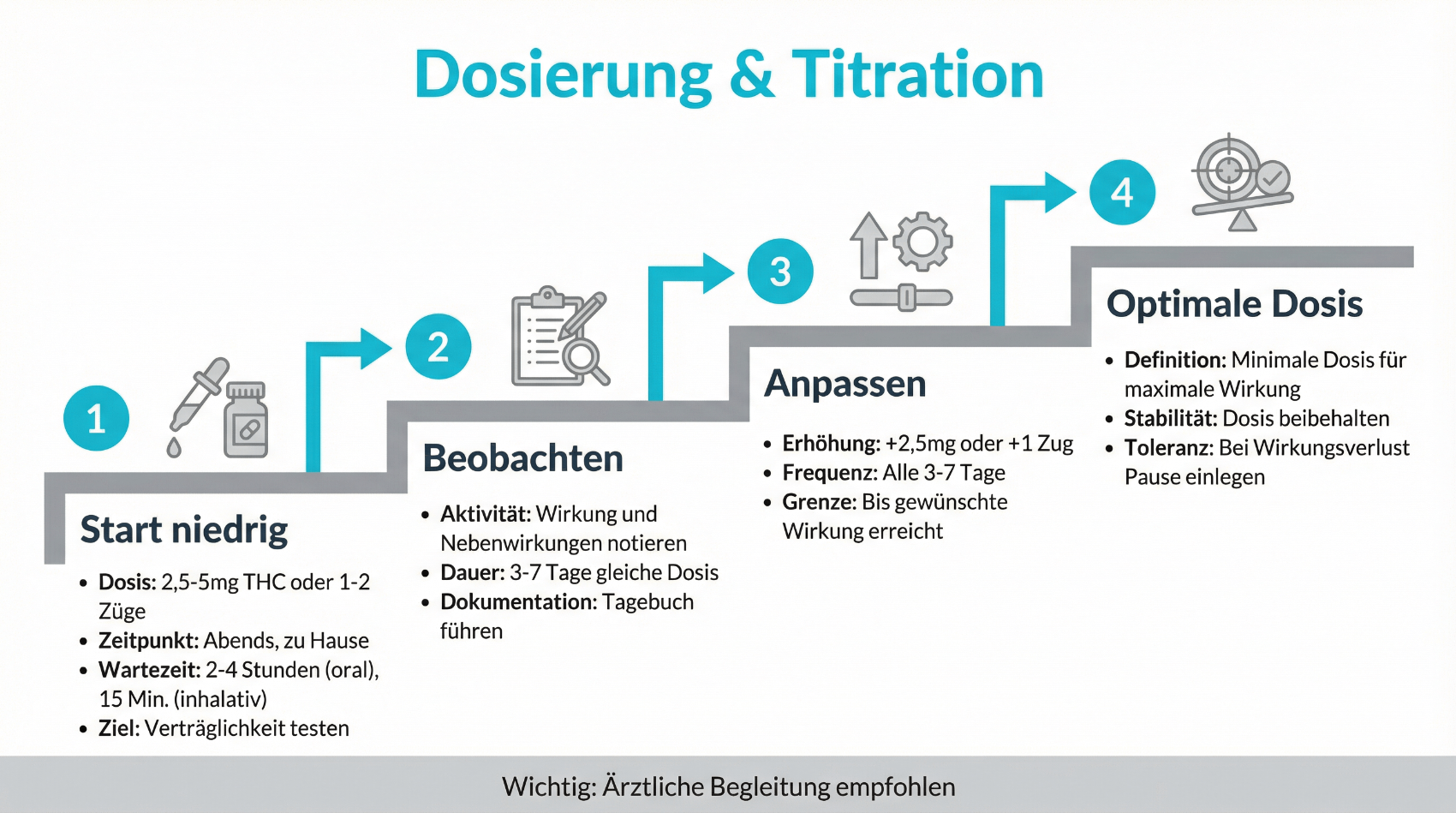
Therapiebeginn, Dosierung und Monitoring
Nach der Entscheidung für eine Cannabis-Therapie erfolgt der Einstieg schrittweise. Das Konzept „start low, go slow“ bedeutet, dass mit einer niedrigen Dosis begonnen und diese langsam gesteigert wird, bis eine ausreichende Symptomlinderung mit akzeptablen Nebenwirkungen erreicht ist.
- Start mit niedriger THC-Dosis, je nach Präparat oft in Kombination mit CBD
- langsame Erhöhung in Absprache mit der behandelnden Ärztin, dem behandelnden Arzt
- regelmässige Kontrolle von Wirkung, Alltagstauglichkeit und Nebenwirkungen
- Dokumentation von Konsumumfang und allfälligen Auffälligkeiten im Umgang mit dem Medikament
Im Verlauf wird immer wieder überprüft, ob Therapieziele erreicht werden, ob Anpassungen nötig sind oder ob ein Absetzen in Frage kommt. Auch erste Anzeichen von Toleranzentwicklung oder psychischer Fixierung auf das Medikament (z. B. Wunsch nach deutlicher Dosissteigerung ohne medizinische Begründung) sollten thematisiert werden. Eine enge, vertrauensvolle Arzt-Patienten-Beziehung ist hier zentral, damit Sorgen offen angesprochen werden können.
Gesellschaftliche Perspektive und Ausblick
Die Diskussion um das Suchtpotenzial von Cannabis findet nicht im luftleeren Raum statt. Sie ist verknüpft mit gesellschaftlichen Debatten über Legalisierung, Regulierung, Strafverfolgung und medizinische Nutzung. In der Schweiz wird laufend geprüft, wie ein bestmöglicher Ausgleich zwischen Gesundheitschutz, individueller Freiheit und öffentlicher Sicherheit aussehen kann.
Ein regulierter, medizinischer Zugang zu Cannabis erleichtert es, Qualität zu sichern, Dosen zu kontrollieren und Risiken – darunter auch die Entwicklung einer Abhängigkeit – engmaschig zu überwachen. Gleichzeitig bleibt es wichtig, die Risiken des Freizeitkonsums klar zu benennen und insbesondere junge Menschen vor einem frühen, intensiven Kontakt mit THC zu schützen. Forschung zu Langzeitfolgen, neurobiologischen Mechanismen und wirksamen Präventionsansätzen entwickelt sich kontinuierlich weiter.
Für Einzelpersonen, die Cannabis bereits konsumieren oder eine medizinische Therapie in Erwägung ziehen, bleibt entscheidend: Informierte Entscheidungen treffen, Warnsignale ernst nehmen, Unterstützung aktiv nutzen und im Zweifel frühzeitig fachliche Hilfe in Anspruch nehmen. So lässt sich das vorhandene Suchtpotenzial von Cannabis realistisch einschätzen und verantwortungsvoll damit umgehen.
Häufig gestellte Fragen
Häufige Fragen zum Suchtpotenzial von Cannabis
Kann man von Cannabis wirklich abhängig werden?
Ja. Cannabis kann vor allem psychisch abhängig machen, in geringerem Ausmass auch körperlich. Das Risiko ist höher bei regelmässigem oder täglichem Konsum, insbesondere wenn Cannabis vor allem zur Bewältigung von Stress, Angst oder negativen Gefühlen eingesetzt wird. Nicht jede Person, die Cannabis konsumiert, entwickelt eine Sucht, doch Studien zeigen, dass ein Teil der täglichen Konsumierenden eine cannabisbezogene Störung mit Kontrollverlust, Toleranzentwicklung und deutlichen Alltagsbeeinträchtigungen entwickelt.
Woran erkenne ich, ob mein Cannabiskonsum problematisch ist?
Warnzeichen sind zum Beispiel: Sie konsumieren häufiger oder in grösseren Mengen als geplant, es gelingt Ihnen kaum, Pausen einzuhalten, ohne sich unwohl zu fühlen, und ohne Cannabis erscheint der Alltag „leer“ oder kaum bewältigbar. Weitere Hinweise sind Vernachlässigung von Hobbys, Beziehungen oder beruflichen Pflichten zugunsten des Konsums und das Weiterkiffen, obwohl bereits Konflikte, Leistungsabfall oder gesundheitliche Probleme eingetreten sind. Wenn mehrere dieser Punkte zutreffen, ist eine fachliche Beratung sinnvoll.
Ist medizinisches Cannabis weniger süchtig machend als Freizeitcannabis?
Die Wirkstoffe (insbesondere THC) sind grundsätzlich dieselben, daher besteht auch bei medizinischem Cannabis ein theoretisches Suchtpotenzial. Allerdings wird die Therapie ärztlich begleitet, die Dosis kontrolliert angepasst und der Einsatz sorgfältig dokumentiert. Dadurch lässt sich das Risiko einer Abhängigkeit deutlich reduzieren. Entscheidend ist, dass der Einsatz symptomorientiert bleibt und nicht zur alleinigen Strategie wird, um jegliche Form von Belastung zu vermeiden.
Wie unterscheiden sich THC und CBD in Bezug auf Suchtgefahr?
THC ist der hauptsächliche psychoaktive Bestandteil von Cannabis und mit dem Suchtpotenzial assoziiert. CBD (Cannabidiol) wirkt nicht berauschend, beeinflusst andere Rezeptorsysteme und wird derzeit nicht als substanzabhängig machend eingestuft. Viele medizinische Präparate kombinieren THC und CBD, um die gewünschte Wirkung zu unterstützen und unerwünschte Effekte von THC abzumildern. Trotzdem sollten auch CBD-haltige Produkte nur in ärztlich abgestimmten Dosen und mit klarer Indikation eingesetzt werden.
Was soll ich tun, wenn ich den Eindruck habe, von Cannabis abhängig zu sein?
Ein erster Schritt ist, Ihren Konsum offen zu dokumentieren (Häufigkeit, Menge, Situationen). Anschliessend kann ein Gespräch mit einer Ärztin, einem Arzt oder einer Suchtberatungsstelle helfen, die Situation fachlich einzuordnen und passende Unterstützung zu planen. In der Schweiz stehen neben persönlichen Beratungsstellen auch anonyme Online-Beratungen zur Verfügung. Ziel ist nicht, zu verurteilen, sondern gemeinsam Wege zu finden, Konsum zu reduzieren, Entzugsbeschwerden zu lindern und alternative Bewältigungsstrategien aufzubauen.
Sollten Jugendliche aus Ihrer Sicht überhaupt Cannabis konsumieren?
Aus medizinischer Perspektive sollten Kinder und Jugendliche kein THC-haltiges Cannabis konsumieren. Das Gehirn befindet sich bis ins junge Erwachsenenalter in Entwicklung, und ein früher, intensiver Konsum kann mit einem erhöhten Risiko für kognitive Beeinträchtigungen, schulische und berufliche Probleme, psychische Störungen und Abhängigkeit verbunden sein. Prävention zielt darauf, den Konsumbeginn möglichst weit hinauszuschieben, offen zu informieren und Jugendliche dabei zu unterstützen, belastende Situationen ohne Substanzen zu bewältigen.
Kann ich eine Cannabis-Therapie machen, wenn ich früher problematisch konsumiert habe?
Eine Vorgeschichte mit problematischem Cannabiskonsum oder anderen Suchtmitteln schliesst eine medizinische Therapie nicht automatisch aus, erfordert aber eine besonders sorgfältige ärztliche Abklärung und engmaschige Begleitung. Ihre Ärztin oder Ihr Arzt wird mit Ihnen besprechen, ob der erwartete Nutzen die Risiken überwiegt, ob alternative Therapien zur Verfügung stehen und wie eine sichere Umsetzung mit klaren Absprachen und Kontrollen gestaltet werden kann.