Medizinisches Cannabis in der modernen Telemedizin in der Schweiz
Medizinisches Cannabis und Telemedizin verändern derzeit die Versorgung von Patientinnen und Patienten mit chronischen Beschwerden in der Schweiz. Digitale Konsultationen ermöglichen einen sicheren, rechtlich fundierten und ortsunabhängigen Zugang zu ärztlich begleiteten Cannabistherapien. Evidena Care AG unterstützt Sie dabei als neutrale, digitale Gesundheitsplattform. - Schneller, ortsunabhängiger Zugang zu spezialisierten Ärztinnen und Ärzten - Rechtssichere Verschreibung von medizinischem Cannabis gemäss Schweizer Gesetzgebung - Nahtlose Anbindung an Partner-Apotheken und digitale Nachsorge
In der Schweiz entwickelt sich die Versorgung mit medizinischem Cannabis aktuell von einem Nischenangebot hin zu einem regulierten, integrierten Bestandteil moderner Therapieansätze. Parallel dazu hat sich die Telemedizin etabliert und ermöglicht es, medizinische Expertise sicher und effizient digital zugänglich zu machen. Die Kombination beider Entwicklungen schafft neue Möglichkeiten für Menschen mit chronischen Beschwerden, die auf klassische Therapien nicht ausreichend ansprechen oder ergänzende Optionen prüfen möchten. Dieser Beitrag erklärt, wie medizinisches Cannabis in der Schweiz rechtlich eingeordnet ist, welche Rolle Telemedizin spielt und wie digitale Plattformen wie Evidena Care AG den Zugang strukturiert, transparent und datenschutzkonform gestalten.
Rechtlicher Rahmen: Medizinisches Cannabis in der Schweiz
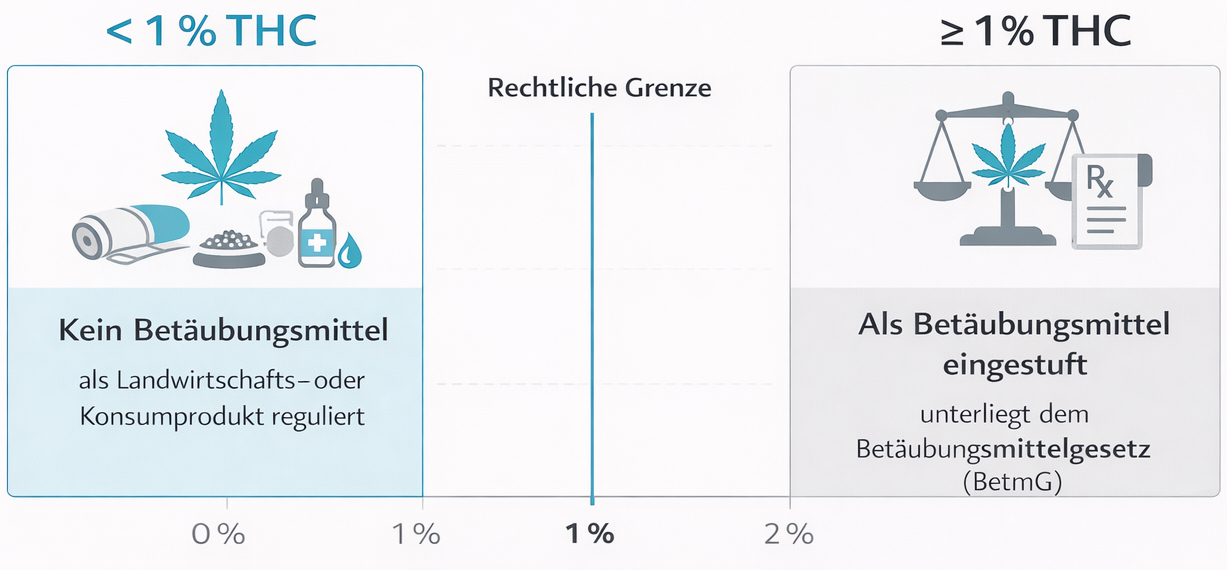
Die rechtliche Situation von Cannabis in der Schweiz ist stark vom Verwendungszweck und vom THC-Gehalt abhängig. Cannabisprodukte mit einem THC-Gehalt von mindestens 1 Prozent gelten als Betäubungsmittel und unterstehen dem Betäubungsmittelgesetz (BetmG). Für den Freizeitkonsum sind Anbau, Einfuhr, Herstellung, Handel und Konsum solcher Produkte grundsätzlich verboten und mit Sanktionen verbunden. Der Besitz kleiner Mengen für den Eigengebrauch wird zwar unter bestimmten Bedingungen nicht mehr bestraft, der öffentliche Konsum bleibt jedoch ordnungsbussenpflichtig. Diese Regelung richtet sich ausschliesslich an den nicht-medizinischen Bereich.
Für medizinische Zwecke wurde das BetmG gezielt angepasst. Seit August 2022 sind Betäubungsmittel des Wirkungstyps Cannabis, die zu medizinischen Zwecken eingesetzt werden, beschränkt verkehrsfähig. Das heisst: Ärztinnen und Ärzte können Cannabisarzneimittel ohne vorgängige Bewilligung des Bundesamtes für Gesundheit (BAG) verschreiben, sofern eine medizinische Indikation vorliegt und die Behandlung sorgfältig begründet ist. Die Verantwortung für die Therapie, die Auswahl der Arzneiform (z. B. standardisierte Fertigarzneimittel oder magistrale Zubereitungen) sowie die Verlaufskontrolle liegt vollständig bei der behandelnden Ärztin oder dem behandelnden Arzt.
THC-armer Hanf mit einem THC-Gehalt von weniger als 1 Prozent fällt hingegen nicht unter das BetmG. Solche Produkte können je nach Verwendung dem Lebensmittelrecht, dem Heilmittelrecht, dem Tabakproduktegesetz oder anderen Regelwerken unterstehen. Für Patientinnen und Patienten ist wichtig zu verstehen, dass medizinische Cannabistherapien auf Produkte mit klarem Qualitätsstandard, definierter Zusammensetzung und ärztlicher Kontrolle beruhen. Sie unterscheiden sich grundlegend vom Freizeitkonsum, von ungeprüften Online-Angeboten oder selbst angebauten Pflanzen.
Abgrenzung: Medizinische Anwendung versus Freizeitkonsum
Medizinisches Cannabis in der Schweiz ist ausschliesslich auf ärztlich begründete Therapien ausgerichtet. Ziel ist nicht eine Bewusstseinsveränderung, sondern die Linderung belastender Symptome wie chronische Schmerzen, Spastik oder therapieresistente Übelkeit. Die Behandlung erfolgt in einem strukturierten, dokumentierten Rahmen, orientiert sich an evidenzbasierten Erkenntnissen und berücksichtigt individuelle Vorerkrankungen sowie Begleitmedikation. Demgegenüber steht der Freizeitkonsum, der rechtlich reguliert, aber nicht medizinisch begleitet wird. Telemedizinische Angebote wie jene von Evidena Care AG fokussieren ausschliesslich auf die medizinische Indikation, die sichere Verordnung und die kontinuierliche Betreuung – immer im Einklang mit den gesetzlichen Vorgaben und ohne Werbung für Cannabis als Genussmittel.
Telemedizin: Moderner Zugang zur ärztlichen Cannabisberatung
Telemedizin beschreibt die Erbringung medizinischer Leistungen über Distanz mittels digitaler Kommunikationsmittel – in der Regel per Video, Telefon oder gesicherter Chat-Funktion. In der Schweiz hat sich die telemedizinische Versorgung in den letzten Jahren stark weiterentwickelt. Sie ergänzt die klassische Praxis- oder Spitalversorgung und kann insbesondere bei chronischen, stabilen Verläufen oder bei Fragestellungen, die keine körperliche Untersuchung vor Ort erfordern, eine sinnvolle Option darstellen.
Für die Cannabistherapie hat die Telemedizin besondere Relevanz. Spezialisierte Ärztinnen und Ärzte sind nicht in allen Regionen gleich gut verfügbar. Für Patientinnen und Patienten mit eingeschränkter Mobilität, starker Schmerzproblematik oder grosser zeitlicher Belastung senkt eine Videokonsultation die Zugangshürden erheblich. Über eine gesicherte Plattform können medizinische Vorgeschichte, bisherige Behandlungen, aktuelle Beschwerden und Therapieziele strukturiert erfasst werden. Auf dieser Basis prüft die Ärztin oder der Arzt, ob eine Cannabistherapie im individuellen Fall medizinisch sinnvoll und rechtlich zulässig ist oder ob alternative bzw. ergänzende Optionen besser geeignet sind.
Online-Videokonsultation: Ablauf und Anforderungen
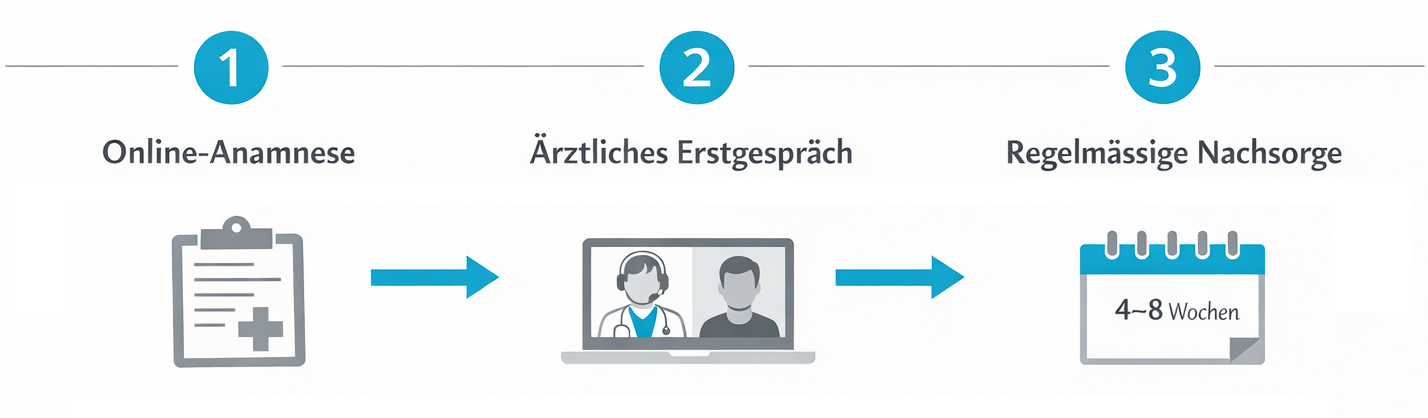
Eine telemedizinische Beratung zur Cannabistherapie folgt in der Regel einem klaren Ablauf. Zunächst erfolgt die Terminbuchung online, meist mit der Möglichkeit, Zeiten zu wählen, die mit beruflichen oder familiären Verpflichtungen gut vereinbar sind. Vor dem Gespräch werden häufig medizinische Fragebögen, Vorbefunde oder Medikationslisten digital übermittelt, damit die Ärztin oder der Arzt sich vorbereiten kann. In der Videokonsultation selbst werden Beschwerden, bisherige Therapien, Erwartungen und mögliche Risiken ausführlich besprochen. Entscheidend ist eine realistische Einordnung: Medizinisches Cannabis ist kein Wundermittel, sondern eine mögliche Option innerhalb eines umfassenden Behandlungskonzepts.
Wenn sich aus fachlicher Sicht eine Indikation ergibt und keine Ausschlusskriterien vorliegen, kann die Ärztin oder der Arzt ein entsprechendes Rezept ausstellen. Bei Telemedizin-Plattformen wie Evidena erfolgt dies in der Regel vollständig digital und datenschutzkonform. Die Identität der Patientin oder des Patienten wird geprüft, die Dokumentation erfolgt gemäss schweizerischen Vorgaben, und die Verordnung kann direkt an eine Partner-Apotheke übermittelt werden. Folgekontakte zur Dosisanpassung, Kontrolle von Wirksamkeit und Nebenwirkungen oder zur Klärung von Fragen finden ebenfalls bequem online statt.
Vorteile der Cannabistherapie in der Telemedizin
Die Verbindung von Telemedizin mit medizinischer Cannabistherapie vereint medizinische Expertise mit digitaler Effizienz. Ein wesentlicher Vorteil ist der barrierearme Zugang: Patientinnen und Patienten, die in ländlichen Regionen wohnen, eingeschränkt mobil sind oder aus beruflichen Gründen kaum Zeitfenster für Präsenztermine finden, können dennoch auf spezialisierte ärztliche Betreuung zugreifen. Wartezeiten im Wartezimmer entfallen, die Wege sind kurz, und die Terminplanung lässt sich besser in den Alltag integrieren. Gleichzeitig bleiben medizinische Sorgfaltspflicht, rechtlicher Rahmen und Datenschutz jederzeit gewährleistet.
Ein weiterer Vorteil ist die Möglichkeit, digitale Prozesse konsequent miteinander zu verknüpfen. Von der Anamnese über die Dokumentation der Therapieziele bis hin zur Verlaufsbeurteilung können Informationen strukturiert erfasst und langfristig nachvollzogen werden. In Kombination mit integrierten Apothekendiensten lassen sich Rezepte für medizinisches Cannabis direkt und sicher an Partner-Apotheken übermitteln, wodurch Medienbrüche reduziert werden. Dies minimiert Übertragungsfehler, beschleunigt die Versorgung und schafft eine klar nachvollziehbare Therapiekette. Für Ärztinnen und Ärzte bedeutet dies zudem eine bessere Übersicht über bereits erfolgte Verordnungen und Therapieanpassungen.
Barrierefreier Zugang und integrierte Apothekendienste
Viele Patientinnen und Patienten berichten, dass Hemmungen, Stigmatisierung oder Unklarheit über rechtliche Aspekte sie lange davon abgehalten haben, eine mögliche Cannabistherapie überhaupt mit einer Fachperson zu besprechen. Telemedizin kann hier Hemmschwellen senken. Das vertrauliche Gespräch findet in der gewohnten Umgebung statt, ohne dass andere Personen im Wartezimmer anwesend sind. Gleichzeitig bietet die digitale Plattform transparente Informationen zum rechtlichen Rahmen, zu Indikationen und zu Grenzen einer solchen Therapie. So entsteht ein Setting, das Aufklärung, Selbstbestimmung und Schutz vor Fehlannahmen fördert.
Wird eine Therapie begonnen, profitieren Patientinnen und Patienten von nahtlosen Apothekendiensten. Über Schnittstellen zu Schweizer Partner-Apotheken können Rezepte sicher und schnell weitergeleitet werden. Je nach Angebot sind auch Versandlösungen oder die Abholung vor Ort möglich. Unterstützung bei der Vorbereitung der Krankenkassenabrechnung hilft zusätzlich, finanzielle Fragen zu klären. Damit bildet die Telemedizin nicht nur die ärztliche Seite der Behandlung ab, sondern verbindet Beratung, Verordnung und Arzneimittelversorgung in einem durchgängigen digitalen Pfad.
Patientenservice und digitale Plattformfunktionen
Moderne Gesundheitsplattformen wie Evidena Care AG verstehen sich nicht nur als Kanal für einzelne Videokonsultationen, sondern als umfassende digitale Infrastruktur für eine kontinuierliche Betreuung. Ein zentrales Element ist der persönliche Patienten-Login. Darüber haben Sie jederzeit Zugriff auf Ihre Dokumente, Konsultationsprotokolle, ärztlichen Empfehlungen und – wo vorgesehen – Rezepte oder Medikationsübersichten. Auch datenschutzkonforme Upload-Funktionen für Berichte anderer Ärztinnen und Ärzte, Laborbefunde oder Bildgebung können integriert sein, sodass ein vollständigeres Bild Ihrer gesundheitlichen Situation entsteht.
Automatisierte Terminplanung unterstützt Sie dabei, regelmässige Kontrolltermine einzuhalten. Erinnerungsfunktionen reduzieren das Risiko, wichtige Nachsorgegespräche zu versäumen, in denen Wirksamkeit, Nebenwirkungen und eventuelle Anpassungen der Cannabisdosierung besprochen werden. Für Patientinnen und Patienten mit komplexen Krankheitsbildern, bei denen mehrere Medikamente gleichzeitig zum Einsatz kommen, kann eine strukturierte Dokumentation in der Plattform helfen, den Überblick zu behalten und die Kommunikation mit behandelnden Fachpersonen zu vereinfachen.
- Individuell abgestimmte Therapien
- Direkte Kommunikation mit Gesundheitsdienstleistern
- Sichere und vertrauliche Erfassung und Handhabung von Patientendaten
Die auf der Plattform umgesetzten Funktionen zielen darauf ab, die Therapie so individuell und gleichzeitig so gut abgesichert wie möglich zu gestalten. Individuell abgestimmte Therapien bedeuten, dass Dosierung, Wirkstoffverhältnis (zum Beispiel THC zu CBD), Einnahmeform und Verlaufskontrolle an Ihre konkrete gesundheitliche Situation angepasst werden – und nicht umgekehrt. Über die direkte Kommunikation mit Gesundheitsdienstleistern können Sie Rückfragen schnell klären, Unsicherheiten ansprechen oder Auffälligkeiten melden, ohne lange auf einen nächsten Präsenztermin warten zu müssen. Dabei ist die sichere Erfassung und Handhabung Ihrer Daten zentral. Schweizer Datenschutzbestimmungen und medizinische Verschwiegenheit bilden den Rahmen, innerhalb dessen alle Informationen verarbeitet werden. So entsteht eine digitale Umgebung, in der Sie sich auf Transparenz, Datensicherheit und die fachliche Qualität der beteiligten Ärztinnen, Ärzte und Apotheken verlassen können.
Datenschutz und medizinische Verantwortung
Telemedizinische Plattformen, die Cannabistherapien begleiten, müssen höchste Anforderungen an IT-Sicherheit und Datenschutz erfüllen. Dies betrifft verschlüsselte Verbindungen bei Videocalls, gesicherte Speicherung medizinischer Daten auf Servern, die den schweizerischen oder gleichwertigen Datenschutzstandards entsprechen, sowie klar geregelte Zugriffsrechte. Gleichzeitig bleibt die ärztliche Verantwortung unverändert: Diagnosen, Therapieentscheidungen und Rezeptausstellungen erfolgen immer durch qualifizierte Medizinalpersonen, nicht durch die Plattform selbst. Evidena Care AG versteht sich als technisch-organisatorischer Rahmen, der Ihnen den Zugang zu medizinischer Expertise erleichtert, ohne die zentrale Rolle der Ärztin oder des Arztes zu ersetzen.
Medizinische Indikationen und Grenzen der Cannabistherapie
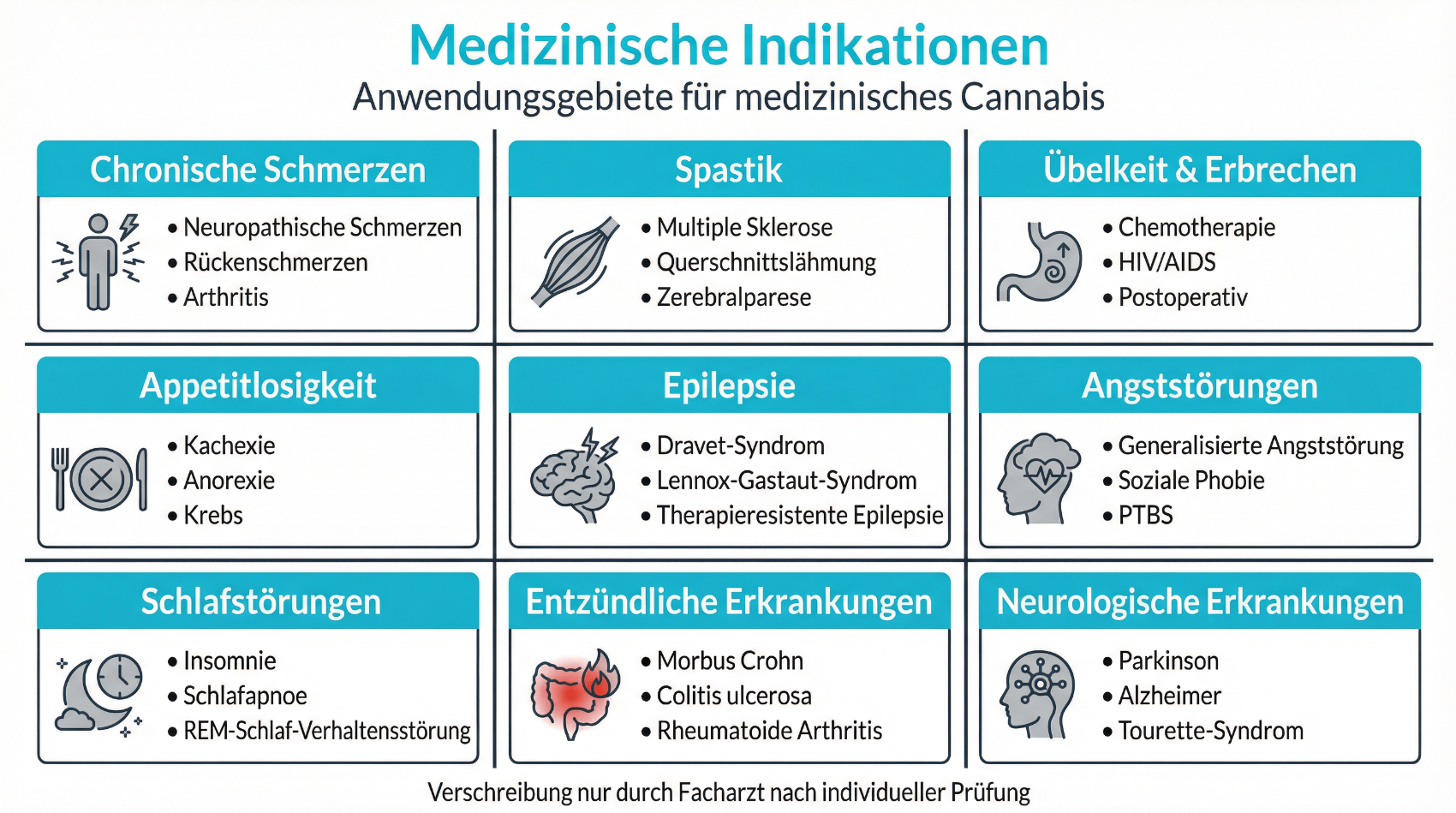
Die medizinische Anwendung von Cannabis in der Schweiz erfolgt vor allem in der Behandlung von chronischen Schmerzen, Spastik, bestimmten Formen von Übelkeit und Erbrechen (zum Beispiel im Rahmen onkologischer Therapien) sowie in ausgewählten Fällen anderer chronischer Erkrankungen. Das Bundesamt für Gesundheit weist darauf hin, dass die Evidenzlage je nach Indikation unterschiedlich stark ist und die Nutzen-Risiko-Abwägung im Einzelfall erfolgen muss. Aus diesem Grund wird medizinisches Cannabis in der Regel als Teil eines umfassenden Behandlungsplans verstanden, der weitere medikamentöse und nicht-medikamentöse Massnahmen einschliessen kann.
Nicht jede Beschwerde und nicht jede Erwartung rechtfertigt eine Cannabistherapie. Ärztinnen und Ärzte prüfen sorgfältig Kontraindikationen, mögliche Wechselwirkungen mit anderen Medikamenten und psychische Vorerkrankungen. Insbesondere bei Personen mit bestimmten psychiatrischen Erkrankungen oder einem erhöhten Risiko für Suchterkrankungen ist Zurückhaltung geboten. Zudem gelten rechtliche Grenzen, zum Beispiel in Bezug auf Verkehrstüchtigkeit und Teilnahme am Strassenverkehr unter Einfluss von THC. Patientinnen und Patienten werden im Rahmen der Beratung darauf hingewiesen, dass Cannabiskonsum und Autofahren rechtlich und sicherheitsrelevant strikt zu trennen sind.
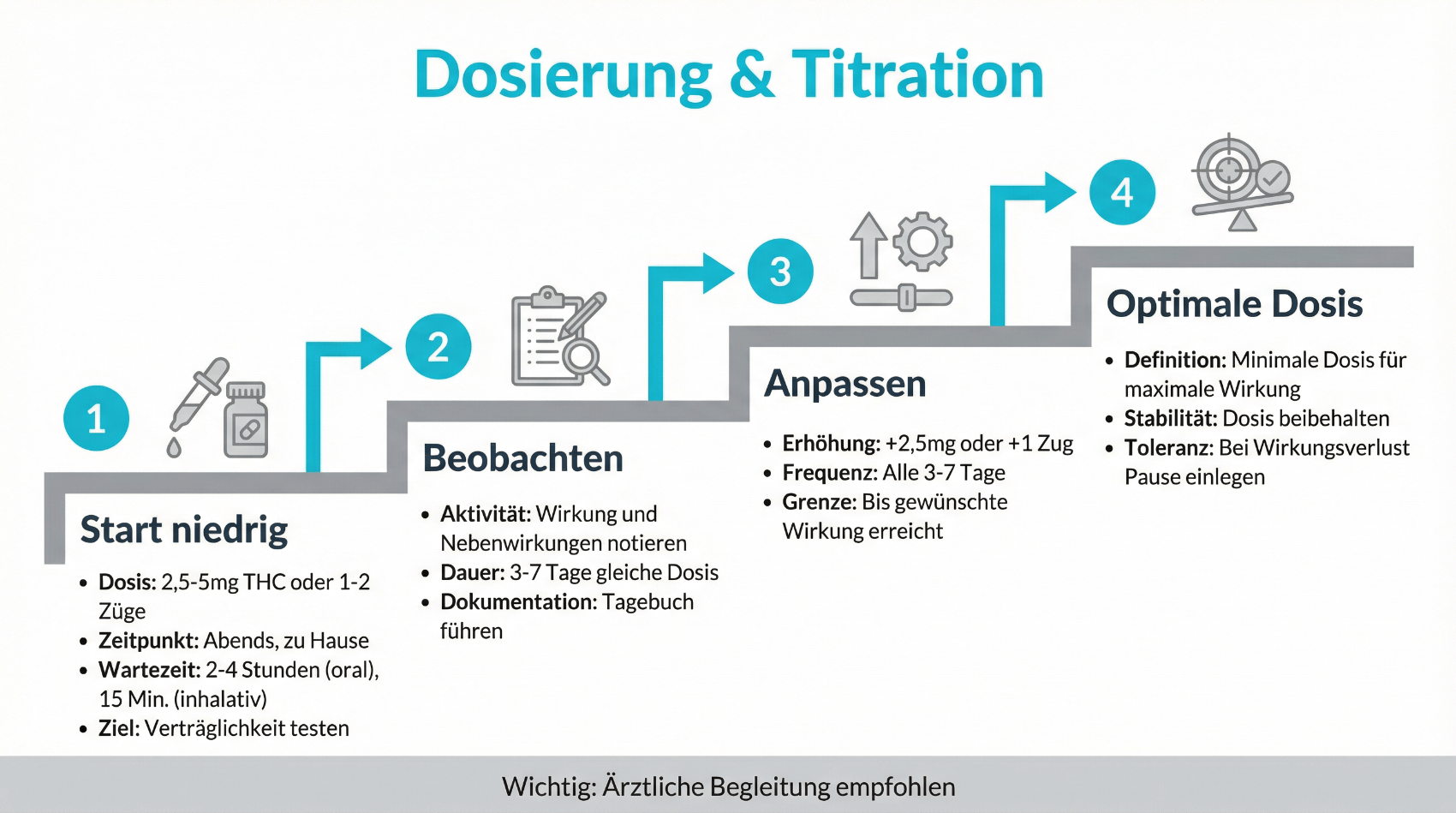
Dosierung, Titration und Verlaufskontrolle
Ein zentrales Element der medizinischen Cannabistherapie ist die vorsichtige Dosierung und schrittweise Titration. In der Praxis bedeutet dies, mit einer niedrigen Dosis zu beginnen und diese langsam zu steigern, bis ein therapeutischer Effekt erreicht wird oder Nebenwirkungen eine weitere Steigerung begrenzen. Dieser Prozess erfordert eine enge Abstimmung zwischen Patientin oder Patient und behandelnder Ärztin oder behandelndem Arzt. Telemedizin bietet hierbei Vorteile, weil häufigere, kürzere Verlaufsgespräche ohne grossen organisatorischen Aufwand möglich sind.
Während der Titrationsphase werden Wirkung, mögliche Nebenwirkungen (zum Beispiel Müdigkeit, Schwindel, Mundtrockenheit oder Veränderungen der Konzentrationsfähigkeit) und die Auswirkungen auf den Alltag systematisch erfasst. Anpassungen erfolgen schrittweise und nachvollziehbar. Eine stabile Erhaltungsdosis wird erst festgelegt, wenn ein günstiges Verhältnis von Symptomlinderung und Verträglichkeit gefunden wurde. Dieser strukturierte Ansatz unterscheidet die medizinische Anwendung klar von unkontrolliertem Selbstversuch. Er trägt dazu bei, Risiken zu minimieren und den Nutzen der Therapie realistisch zu bewerten.
Die Rolle von Evidena Care AG als neutrale Telemedizin- und Informationsplattform
Evidena Care AG positioniert sich als Schweizer Gesundheitsplattform, die den Zugang zu medizinischem Cannabis über Telemedizin strukturiert, rechtssicher und patientenorientiert ermöglicht. Im Zentrum steht dabei nicht ein Produkt, sondern der Prozess: Von der ersten Orientierung über die telemedizinische Beratung durch spezialisierte Ärztinnen und Ärzte bis hin zur Anbindung an Partner-Apotheken und zur digitalen Nachsorge. Evidena versteht sich als neutrale Informations- und Versorgungsplattform, nicht als Cannabis-Shop. Der Fokus liegt auf Transparenz, medizinischer Seriosität und der Einhaltung aller gesetzlichen Vorgaben.
Patientinnen und Patienten erhalten über Evidena verständlich aufbereitete Informationen zum rechtlichen Rahmen, zu möglichen Indikationen und zu Grenzen einer Cannabistherapie. In der ärztlichen Konsultation werden Chancen und Risiken individuell besprochen, ohne Heilversprechen und ohne Werbung für Cannabis als Konsumprodukt. Durch die Zusammenarbeit mit qualifizierten Fachärztinnen und Fachärzten sowie Schweizer Partner-Apotheken wird sichergestellt, dass jede Verordnung Teil eines verantwortungsvollen, interprofessionellen Behandlungskonzepts ist.
Cannabis-Therapie
Erfahren Sie, wie eine medizinische Cannabistherapie in der Schweiz abläuft – von der ersten telemedizinischen Beratung bis zur laufenden Verlaufskontrolle, immer ärztlich begleitet und rechtlich fundiert.
Info-/Vergleichsportal
Vergleichen Sie strukturiert Informationen zu Therapieoptionen, Anbietern und rechtlichen Rahmenbedingungen rund um medizinisches Cannabis und digitale Gesundheitsleistungen.
Partner-Apotheken
Informieren Sie sich über Schweizer Partner-Apotheken, welche die digitale Rezeptübermittlung unterstützen und Cannabisarzneimittel gemäss ärztlicher Verordnung abgeben.
Allgemeine Fragen
Lesen Sie Antworten auf häufige Fragen zu medizinischem Cannabis, Telemedizin und den Abläufen auf der Evidena-Plattform – kompakt, verständlich und neutral.
Abgrenzung zu CBD, Produktspektrum und medizinischen Zubereitungen
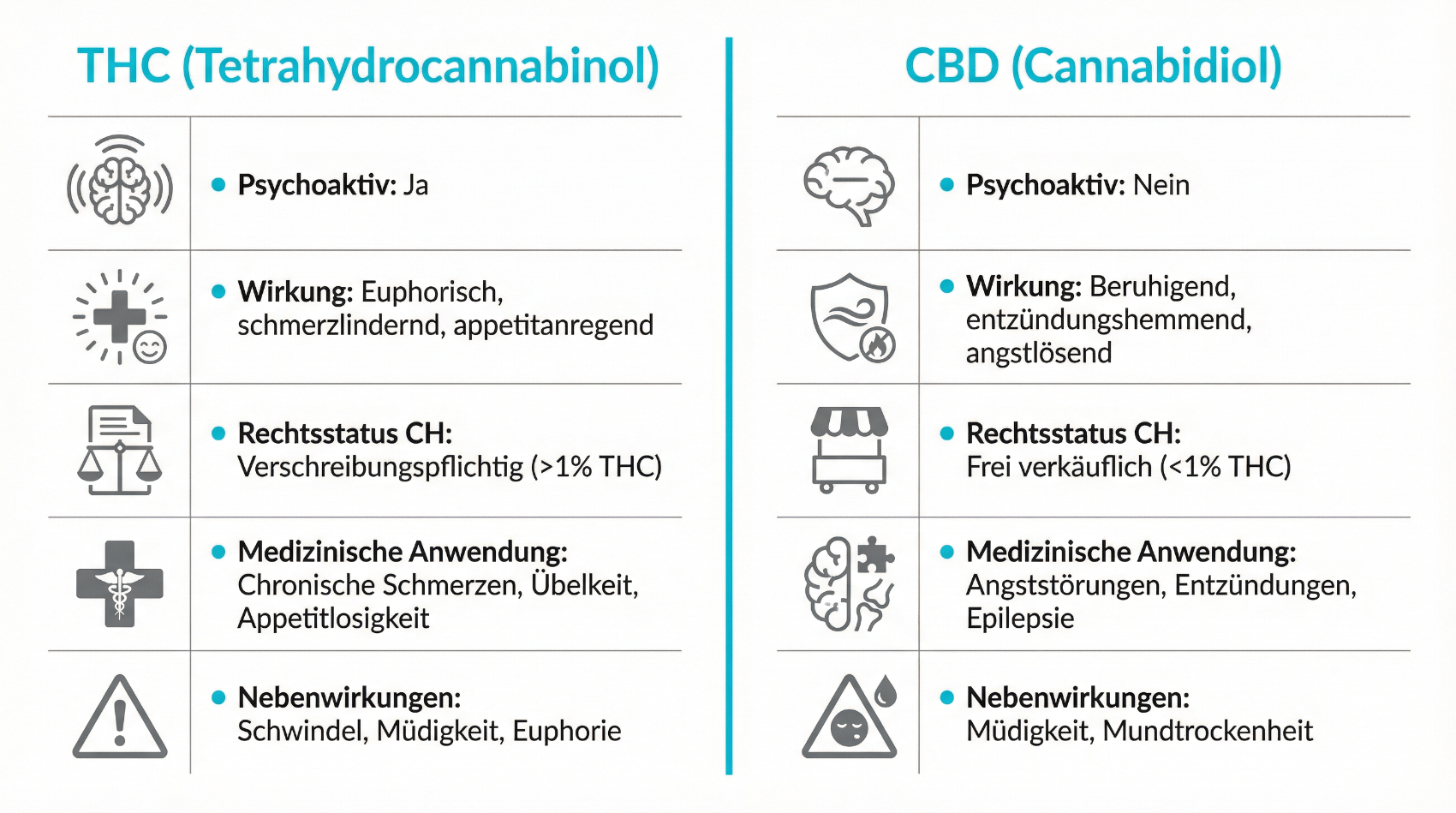
Im Alltag werden Begriffe wie „Cannabis“, „THC“ und „CBD“ häufig vermischt. Für die medizinische Anwendung ist eine klare Differenzierung wichtig. THC (Tetrahydrocannabinol) ist der primär psychoaktive Wirkstoff der Cannabispflanze und unterliegt ab 1 Prozent Gehalt dem Betäubungsmittelgesetz. CBD (Cannabidiol) ist nicht psychoaktiv im klassischen Sinne und fällt in der Schweiz bei THC-Gehalten unter 1 Prozent nicht unter das BetmG. CBD-haltige Produkte können dennoch anderen gesetzlichen Regelungen unterstehen, etwa dem Lebensmittel-, Kosmetik- oder Heilmittelrecht, je nach Produktart und Bewerbung.
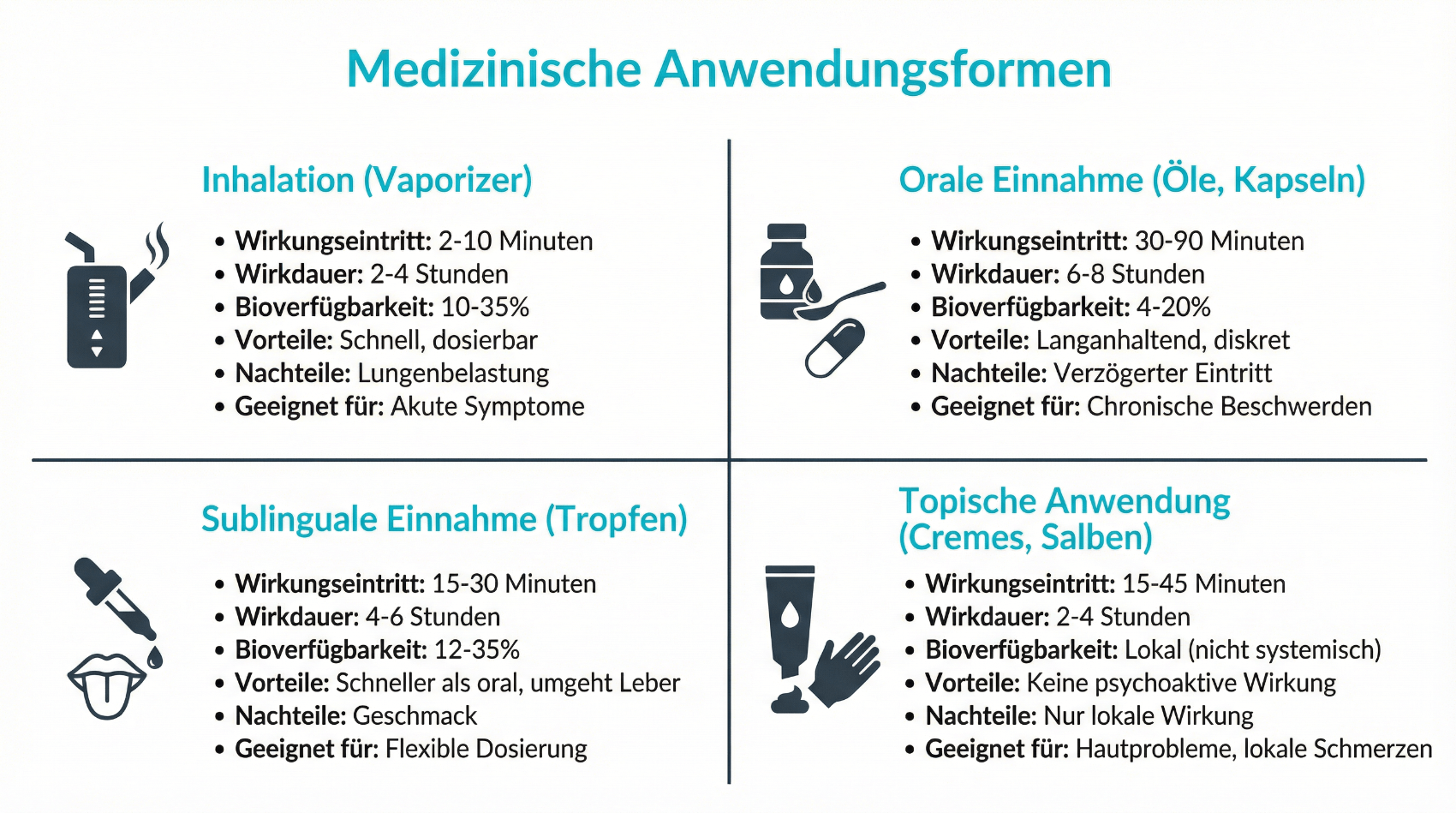
In der medizinischen Therapie kommen sowohl THC-dominierte als auch kombinierte Präparate (mit definierten Verhältnissen von THC und CBD) zum Einsatz. Diese liegen in der Regel als standardisierte Fertigarzneimittel oder als von Apotheken hergestellte magistrale Zubereitungen vor. Ein Schwerpunkt liegt auf oralen Darreichungsformen wie Ölen oder Kapseln, da sie eine kontrollierbare Dosierung ermöglichen. Inhalative Formen werden aus medizinischer Sicht deutlich zurückhaltender beurteilt, insbesondere wenn Verbrennungsprodukte entstehen. Eine ärztliche Beratung klärt, welche Darreichungsform im individuellen Fall sinnvoll ist und welche Aspekte der Einnahme (zum Beispiel Einnahmezeitpunkte, langsame Dosissteigerung) zu berücksichtigen sind.
Cannabinoid-Spektrum und individualisierte Auswahl
Neben THC und CBD enthält die Cannabispflanze zahlreiche weitere Cannabinoide und Terpene, deren klinische Bedeutung teilweise noch Gegenstand der Forschung ist. In der Praxis konzentrieren sich die meisten in der Schweiz eingesetzten Cannabisarzneimittel auf klar definierte Gehalte der Hauptwirkstoffe THC und CBD. Eine zu komplexe oder unzureichend standardisierte Zusammensetzung würde die Dosierung, Überwachung und wissenschaftliche Bewertung erschweren. Dennoch kann das Verhältnis von THC zu CBD individuell gewählt werden, um gewünschte Effekte zu unterstützen und unerwünschte Wirkungen zu begrenzen. Telemedizinische Verlaufskontrollen helfen, diese Auswahl im Therapieverlauf zu überprüfen und gegebenenfalls anzupassen.

Herausforderungen und Verantwortlichkeiten in der digitalen Cannabisversorgung
Trotz der vielen Vorteile bleiben bei der Integration von Cannabistherapie in die Telemedizin verschiedene Herausforderungen. Dazu gehören unterschiedliche Interpretationen kantonaler Vollzugsbehörden, die Dynamik der Gesetzgebung (zum Beispiel in Bezug auf Pilotversuche für nicht-medizinische Verwendung) und ein anhaltender Informationsbedarf sowohl auf Seiten der Fachpersonen als auch der Bevölkerung. Auch Fragen zur Kostenübernahme durch Krankenkassen sind nicht einheitlich geregelt und müssen im Einzelfall geklärt werden.
Telemedizinische Angebote dürfen nicht zu einer Bagatellisierung von Cannabis führen. Der Zugang wird zwar logistischer einfacher, die medizinische Hürde bleibt jedoch bestehen: Nur bei begründeter Indikation und nach sorgfältiger Abklärung ist eine Verschreibung verantwortbar. Ärztinnen und Ärzte müssen weiterhin sorgfältige Anamnese, Risikoabwägung und Dokumentation leisten. Digitale Systeme können sie dabei unterstützen, ersetzen aber nicht die fachliche Entscheidung. Für Patientinnen und Patienten ist es wichtig, sich bewusst zu machen, dass auch eine online begleitete Cannabistherapie eine ernsthafte medizinische Behandlung darstellt, die Eigenverantwortung und die Bereitschaft zur Zusammenarbeit erfordert.

Transparente Aufklärung als Grundlage
Eine tragfähige digitale Cannabisversorgung basiert auf umfassender Aufklärung. Dazu gehören Informationen über rechtliche Grenzen (zum Beispiel THC-Grenzen, Strassenverkehr), über potenzielle Risiken (etwa bei bestimmten Vorerkrankungen) und über die realistisch zu erwartenden Effekte. Evidena Care AG legt Wert darauf, Patientinnen und Patienten mit sachlichen, evidenzorientierten Inhalten zu unterstützen. So können Sie gemeinsam mit der behandelnden Fachperson abwägen, ob eine Cannabistherapie in Ihrem Fall in Frage kommt oder ob andere Therapiewege geeigneter sind. Diese Transparenz schützt vor übersteigerten Erwartungen und hilft, eine verantwortungsvolle Entscheidung zu treffen.
Ausblick: Zukunft der Cannabistherapie in der Schweizer Telemedizin
Die rechtliche Öffnung für medizinisches Cannabis und die zunehmende Akzeptanz von Telemedizin markieren erst den Beginn einer grösseren Entwicklung im Schweizer Gesundheitswesen. Es ist zu erwarten, dass klinische Studien, Register und Versorgungsforschung in den nächsten Jahren weitere Erkenntnisse zur Wirksamkeit, Sicherheit und zum optimalen Einsatzgebiet von Cannabisarzneimitteln liefern werden. Diese Daten können dazu beitragen, Indikationen genauer zu definieren, Dosierungsempfehlungen zu präzisieren und die Vergütung durch Krankenkassen evidenzbasiert zu gestalten.
Parallel dazu wird sich die digitale Infrastruktur weiterentwickeln. Bessere Schnittstellen zu elektronischen Patientendossiers, standardisierte Dokumentationsformate und interprofessionelle Kollaborationswerkzeuge können die Qualität der telemedizinischen Versorgung erhöhen. Plattformen wie Evidena Care AG werden in diesem Kontext eine zentrale Rolle dabei spielen, medizinische Expertise, moderne Therapieoptionen und Apothekenservices technisch so zu verbinden, dass Patientinnen und Patienten einen sicheren, transparenten und benutzerfreundlichen Zugang erhalten. Entscheidend bleibt, dass bei allen technologischen Fortschritten der Fokus auf medizinischer Seriosität, Datenschutz und dem individuellen Wohl der behandelten Menschen liegt.
Häufig gestellte Fragen
Häufige Fragen zu medizinischem Cannabis und Telemedizin in der Schweiz
Wer darf in der Schweiz medizinisches Cannabis verschreiben?
In der Schweiz dürfen Ärztinnen und Ärzte seit der Gesetzesänderung im August 2022 Cannabisarzneimittel zu medizinischen Zwecken ohne vorgängige Bewilligung des Bundesamtes für Gesundheit (BAG) verschreiben. Voraussetzung ist eine medizinisch begründete Indikation und eine sorgfältige Nutzen-Risiko-Abwägung. Die Verantwortung für Diagnose, Verordnung, Dosierung und Verlaufskontrolle liegt bei der behandelnden Fachperson. Telemedizinische Plattformen wie Evidena Care AG stellen den digitalen Rahmen für Konsultation und Dokumentation bereit, treffen jedoch selbst keine medizinischen Entscheidungen.
Kann ich ein Cannabisrezept vollständig online erhalten?
Ja, der gesamte Prozess – von der Terminbuchung über die ärztliche Videokonsultation bis zum digitalen Versand eines Rezepts an eine Partner-Apotheke – kann in der Schweiz telemedizinisch abgebildet werden, sofern die ärztliche Fachperson eine Cannabistherapie in Ihrem Fall für sinnvoll und zulässig hält. Wichtig ist, dass es sich dabei immer um eine individuelle medizinische Entscheidung handelt. Es besteht kein Anspruch auf ein Rezept, nur weil ein Online-Termin stattfindet. Identitätsprüfung, Datensicherheit und Einhaltung der gesetzlichen Vorgaben müssen dabei gewährleistet sein.
Für welche Erkrankungen wird medizinisches Cannabis typischerweise eingesetzt?
Medizinisches Cannabis wird in der Schweiz vor allem bei chronischen Schmerzen, spastischen Beschwerden (zum Beispiel bei Multipler Sklerose), therapieresistenter Übelkeit und Erbrechen im Rahmen bestimmter Behandlungen sowie in ausgewählten weiteren Fällen eingesetzt. Die Evidenzlage ist je nach Indikation unterschiedlich stark, weshalb eine sorgfältige individuelle Beurteilung unverzichtbar ist. In vielen Fällen wird Cannabis als Ergänzung zu anderen Therapien verstanden, nicht als alleinige Massnahme. Ob eine Cannabistherapie für Sie in Frage kommt, besprechen Sie am besten in einer ärztlichen Beratung.
Übernimmt die Krankenkasse die Kosten für medizinisches Cannabis?
Die Kostenübernahme durch Krankenkassen ist in der Schweiz nicht einheitlich geregelt und hängt vom Einzelfall sowie von der konkreten Indikation und Produktwahl ab. In bestimmten Situationen kann eine Beteiligung möglich sein, häufig sind jedoch vorgängige Anträge oder Einzelfallprüfungen erforderlich. Ärztinnen und Ärzte sowie Apotheken können Sie bei der Einschätzung unterstützen, welche Unterlagen nötig sind und inwieweit eine Kostenübernahme wahrscheinlich ist. Evidena Care AG bietet hierzu Orientierung, trifft aber selbst keine Entscheidungen über Versicherungsleistungen.
Ist medizinisches Cannabis das gleiche wie CBD aus dem Shop?
Nein. Medizinisches Cannabis umfasst in der Regel Produkte mit definierten Gehalten an THC und CBD, die als Betäubungsmittel eingestuft sein können und unter ärztlicher Kontrolle eingesetzt werden. Sie unterscheiden sich in Zusammensetzung, Qualitätskontrolle und rechtlichem Status von frei erhältlichen CBD-Produkten mit weniger als 1 Prozent THC, die nicht dem Betäubungsmittelgesetz unterstehen, aber anderen gesetzlichen Regelungen folgen. Eine ärztlich begleitete Cannabistherapie sollte daher nicht mit dem eigenständigen Konsum von frei verkäuflichen CBD-Produkten gleichgesetzt werden.
Darf ich unter einer Cannabistherapie Auto fahren?
Beim Führen eines Fahrzeugs unter dem Einfluss von THC gelten in der Schweiz strenge Regeln. Ab einem bestimmten THC-Wert im Blut wird von Fahrunfähigkeit ausgegangen, was rechtliche Konsequenzen bis hin zum Entzug des Führerausweises nach sich ziehen kann. Auch bei medizinisch verordnetem Cannabis sind diese Verkehrsvorschriften zu beachten. Ärztinnen und Ärzte müssen Patientinnen und Patienten entsprechend aufklären. Im Zweifel ist es ratsam, auf das Fahren zu verzichten oder alternative Transportmöglichkeiten zu nutzen, insbesondere in Phasen der Dosisanpassung oder bei spürbaren zentralnervösen Effekten.
Ist eine telemedizinische Cannabisberatung genauso seriös wie ein Termin in der Praxis?
Eine telemedizinische Beratung kann bei geeigneten Fragestellungen medizinisch gleichwertig sein, sofern sie durch qualifizierte Ärztinnen und Ärzte durchgeführt wird, die geltenden Standards beachtet und datenschutzkonform erfolgt. Für bestimmte Situationen, zum Beispiel wenn eine eingehende körperliche Untersuchung nötig ist, bleibt ein Präsenztermin jedoch unverzichtbar. Seriöse Telemedizinangebote erkennen diese Grenzen an und empfehlen bei Bedarf ergänzende Untersuchungen vor Ort. Evidena Care AG setzt auf klare Prozesse, hohe Datenschutzstandards und ärztliche Verantwortung, um eine qualitativ hochwertige digitale Betreuung zu ermöglichen.