Medizinisches Cannabis in der Schweiz: Rolle, Regulierung und digitaler Zugang
Medizinisches Cannabis nimmt in der Schweizer Gesundheitsversorgung eine zunehmend wichtige Rolle ein – insbesondere bei chronischen und therapieresistenten Beschwerden. Gleichzeitig verändern neue gesetzliche Regelungen und digitale Versorgungsmodelle wie Telemedizin den Zugang zur Therapie grundlegend. - Orientierung im komplexen Rechtsrahmen rund um Cannabis als Arzneimittel in der Schweiz - Verständliche Einordnung von Nutzen und Risiken der Cannabistherapie bei chronischen Erkrankungen - Aufzeigen, wie Sie rechtssicher und digital Zugang zu ärztlicher Beurteilung und Therapieoptionen erhalten können
Einordnung: Medizinisches Cannabis in der Schweizer Gesundheitsversorgung
In der Schweizer Gesundheitsversorgung hat sich die Wahrnehmung von Cannabis in den letzten Jahren deutlich verändert. Während Cannabis mit einem THC-Gehalt von 1 % oder mehr weiterhin als Betäubungsmittel gilt und dem Betäubungsmittelgesetz (BetmG) untersteht, hat der Gesetzgeber seit August 2022 den Zugang zu Cannabisarzneimitteln für kranke Menschen spürbar erleichtert. Damit wird anerkannt, dass Cannabis – in standardisierter, kontrollierter Form und unter ärztlicher Aufsicht – für bestimmte Patientengruppen einen therapeutischen Mehrwert haben kann. Im Zentrum steht dabei nicht der Rausch, sondern die gezielte Beeinflussung von Schmerzen, Spastik, Schlafstörungen oder anderen belastenden Symptomen, wenn etablierte Therapien nicht ausreichend wirksam sind oder schlecht vertragen werden.
Gleichzeitig bleibt der Umgang mit Cannabis komplex: Die Schweizer Cannabispolitik wird von Fachleuten als uneinheitlich und teilweise widersprüchlich beurteilt. Einerseits existiert ein lebhafter Schwarzmarkt mit teils stark schwankender Qualität und hohen gesundheitlichen Risiken, andererseits werden im Rahmen von Pilotversuchen regulierte Modelle des Freizeitkonsums erprobt. Für Patientinnen und Patienten mit medizinischem Bedarf ist deshalb eine verlässliche Orientierung entscheidend: Welche Produkte sind legal? Welche Indikationen sind sinnvoll? Wie funktioniert eine seriöse Cannabistherapie konkret – auch im digitalen Setting?
Hintergrund: Endocannabinoid-System, THC und CBD
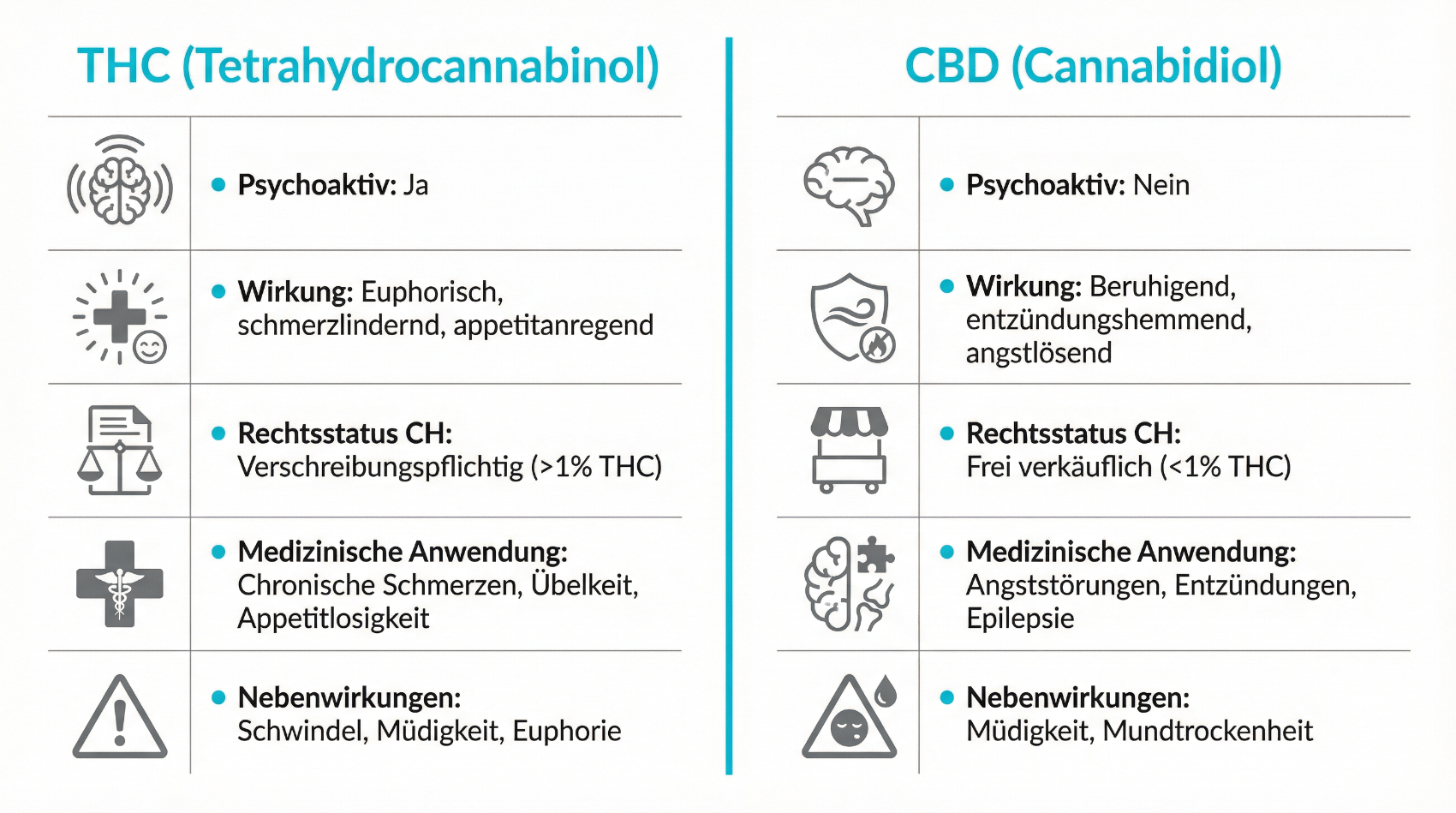
Die medizinische Wirkung von Cannabis basiert im Wesentlichen auf der Interaktion seiner Hauptwirkstoffe mit dem körpereigenen Endocannabinoid-System. Dieses System besteht aus Rezeptoren (vor allem CB1 und CB2), körpereigenen Botenstoffen und Enzymen und ist an der Regulierung von Schmerzempfinden, Entzündungsprozessen, Appetit, Stimmung und Schlaf beteiligt. Tetrahydrocannabinol (THC) bindet vor allem an CB1-Rezeptoren im zentralen Nervensystem und kann Schmerzen modulieren, Muskelspastik verringern und Übelkeit lindern, ist aber gleichzeitig für psychoaktive Effekte verantwortlich. Cannabidiol (CBD) wirkt weniger direkt psychoaktiv, beeinflusst aber unter anderem Entzündungsprozesse, Angstempfinden und Krampfbereitschaft. In medizinischen Cannabisarzneimitteln werden diese beiden Substanzen in definierten Konzentrationen eingesetzt, oft in Kombination, um eine möglichst gute Balance zwischen Wirkung und Verträglichkeit zu erreichen. Dieses fundierte Verständnis der Wirkmechanismen ist die Voraussetzung dafür, Cannabis verantwortungsvoll in Therapieplänen zu integrieren – ob im Spital, in der Praxis oder im Rahmen einer telemedizinisch begleiteten Behandlung.
Rechtlicher Rahmen: Was in der Schweiz erlaubt ist – und was nicht
Der rechtliche Rahmen rund um Cannabis in der Schweiz unterscheidet strikt zwischen verschiedenen Produktarten und Verwendungszwecken. Für Patientinnen und Patienten ist es hilfreich, diese Einteilung zu kennen, um rechtssicher zu handeln und Missverständnisse zu vermeiden.
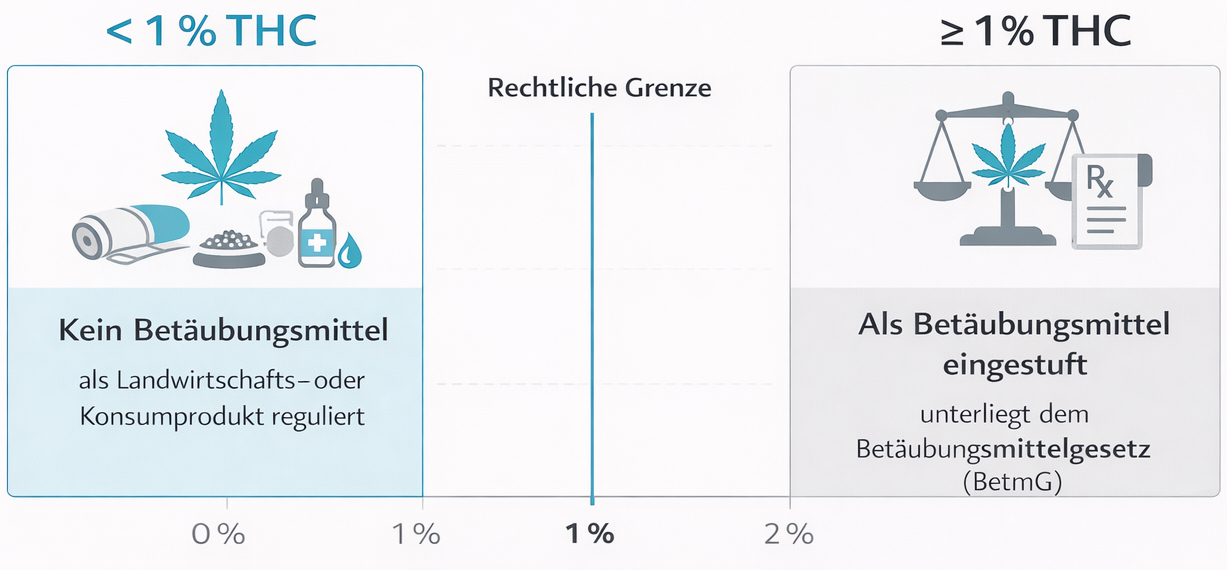
- Cannabisprodukte ab 1 % THC: Gelten als Betäubungsmittel, unterstehen dem Betäubungsmittelgesetz (BetmG) und sind grundsätzlich verboten, ausser im klar definierten medizinischen Kontext.
- Medizinische Cannabisarzneimittel: Standardisierte, ärztlich verschriebene Präparate auf Cannabisbasis mit definiertem THC- und/oder CBD-Gehalt, seit August 2022 mit erleichtertem Zugang für Patientinnen und Patienten.
- Cannabisprodukte mit weniger als 1 % THC (insbesondere CBD-Produkte): Unterstehen nicht dem BetmG, fallen je nach Produkt in unterschiedliche Gesetzgebungen (z. B. Lebensmittel-, Kosmetik- oder Tabakrecht).
- Freizeitkonsum und Schwarzmarktprodukte: Der Besitz von bis zu 10 Gramm Cannabis für den Eigenkonsum ist straffrei, der Konsum durch Erwachsene wird mit einer Ordnungsbusse sanktioniert; Handel bleibt verboten.
Diese Einteilung verdeutlicht, dass sich das schweizerische Recht nicht primär an der Pflanze selbst, sondern an THC-Gehalt, Standardisierung und Verwendungszweck orientiert. Für Patientinnen und Patienten mit medizinischem Bedarf ist dabei besonders wichtig: Nur standardisierte Cannabisarzneimittel unter ärztlicher Aufsicht bieten eine rechtlich abgesicherte und qualitativ kontrollierte Grundlage für eine Therapie. CBD-Produkte aus dem freien Markt dürfen nicht als Arzneimittel angepriesen werden und unterliegen unterschiedlichen Qualitätsstandards. Gleichzeitig bleibt der Strassenverkehr ein sensibler Bereich: Für THC gilt weiterhin eine faktische Nulltoleranz, schon geringe Mengen können zum Überschreiten des Blut-Grenzwertes von 1,5 Mikrogramm THC pro Liter Blut führen. Wer medizinisches Cannabis einnimmt, sollte deshalb frühzeitig mit der behandelnden Ärztin oder dem behandelnden Arzt besprechen, was dies für die Fahrtauglichkeit bedeutet.
Medizinische Anwendung: Indikationen und Therapiepotenziale
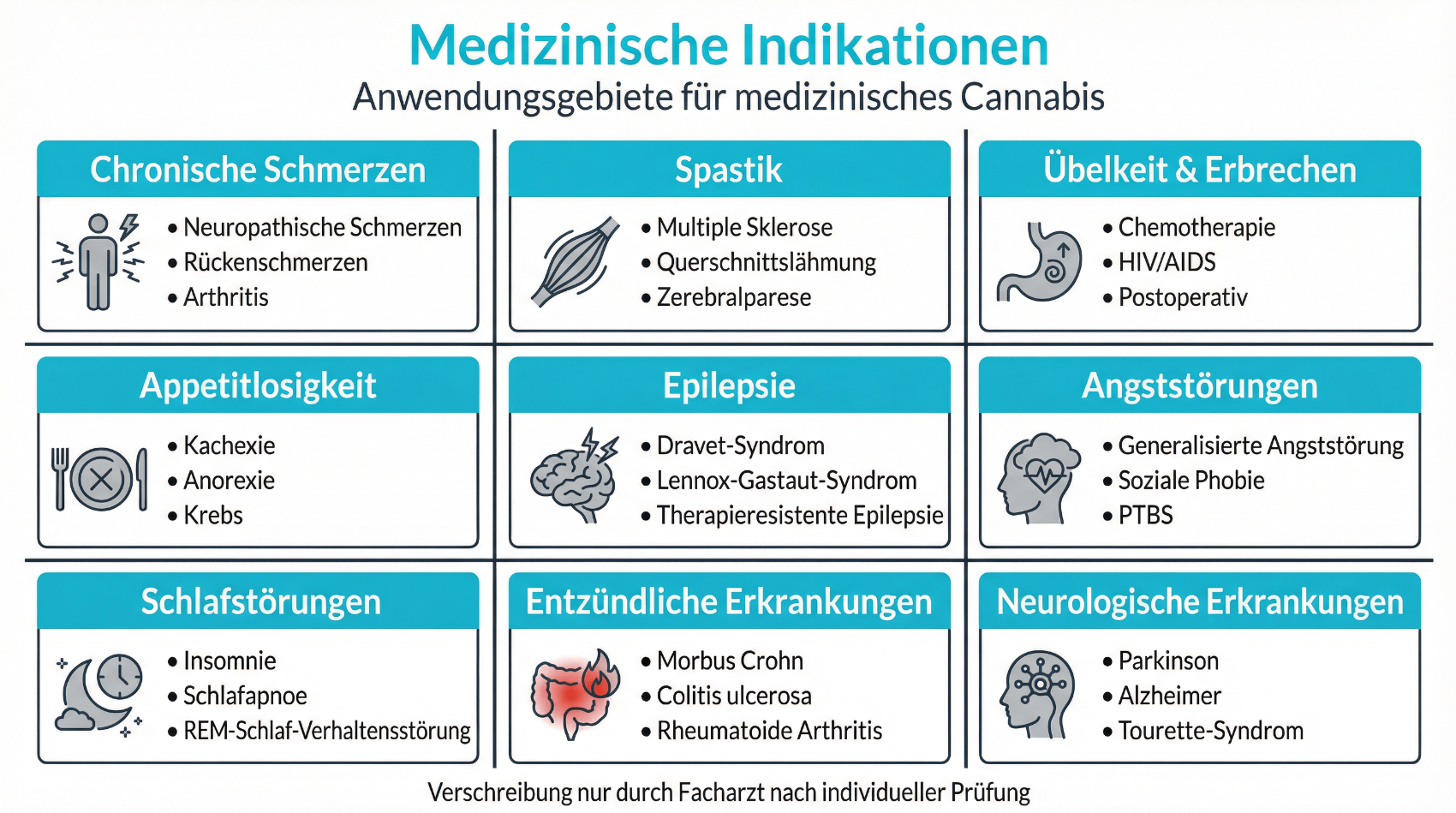
In der Schweiz wird medizinisches Cannabis vor allem dort eingesetzt, wo etablierte Therapien nicht ausreichend wirken oder starke Nebenwirkungen verursachen. Die Entscheidung für oder gegen eine Cannabistherapie erfolgt stets individuell und basiert auf einer medizinischen Gesamtbeurteilung.
- Chronische Schmerzen: Zum Beispiel neuropathische Schmerzen, Schmerzen bei Tumorerkrankungen oder therapieresistente Rückenschmerzen.
- Spastik und neurologische Erkrankungen: Etwa bei Multipler Sklerose oder bestimmten Rückenmarkserkrankungen.
- Appetitlosigkeit und Übelkeit: Im Rahmen von onkologischen Therapien oder HIV, wenn Standardmassnahmen nicht ausreichen.
- Schlafstörungen und Angstzustände: In ausgewählten Fällen, wenn andere Therapien nicht greifen und eine ärztliche Nutzen-Risiko-Abwägung dies rechtfertigt.
Diese Indikationen zeigen, dass Cannabis nicht als Allheilmittel, sondern als ergänzende Option in komplexen Therapiesituationen verstanden werden sollte. Gerade bei chronischen Schmerzen kann eine moderate Reduktion der Schmerzintensität, eine Verbesserung der Schlafqualität oder eine leichte Senkung des Bedarfs an anderen Schmerzmitteln bereits eine spürbare Erleichterung im Alltag bedeuten. Wichtig ist dabei die realistische Erwartung: Nicht alle Patientinnen und Patienten sprechen gleich gut auf Cannabisarzneimittel an, und Nebenwirkungen wie Müdigkeit, Schwindel, Mundtrockenheit oder Konzentrationsstörungen sind möglich. Eine engmaschige ärztliche Begleitung – auch digital – hilft, Dosierung und Wirkstoffverhältnis (THC/CBD) so anzupassen, dass das individuelle Nutzen-Risiko-Verhältnis optimiert wird.
Galenische Formen und Einnahmewege
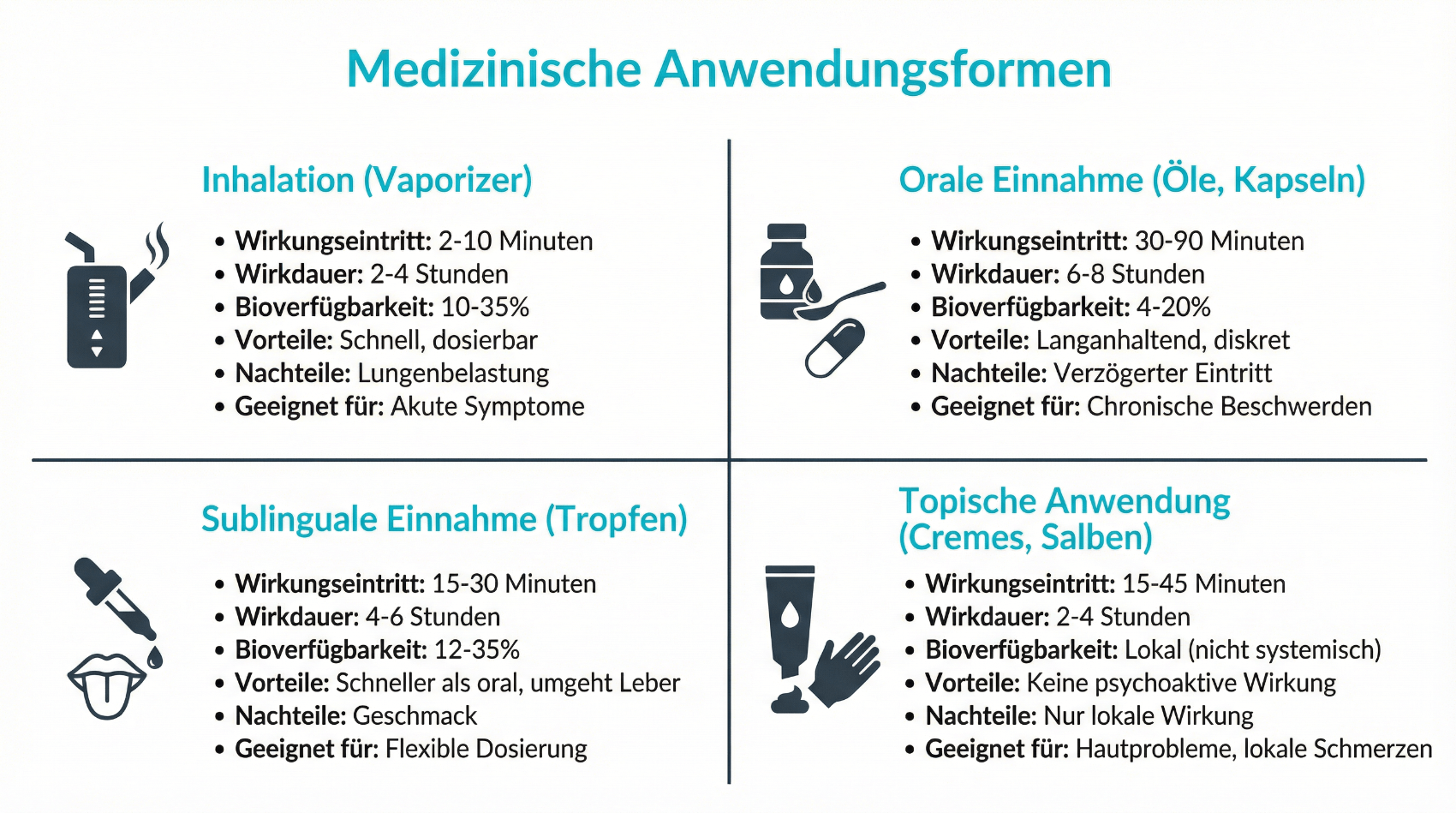
Medizinisches Cannabis steht in der Schweiz in unterschiedlichen Darreichungsformen zur Verfügung. Häufig eingesetzt werden standardisierte Ölzubereitungen, Kapseln, Lösungen oder in speziellen Fällen getrocknete Blüten zur Inhalation mittels Vaporizer. Jede Form hat spezifische Vor- und Nachteile: Öle und Kapseln erlauben eine präzise, reproduzierbare Dosierung und eignen sich für den Alltag, wirken aber verzögert. Inhalative Formen setzen schneller ein, sind jedoch schwieriger exakt zu dosieren und aus medizinischer Sicht nur in klar umschriebenen Situationen sinnvoll. Die Wahl der Darreichungsform richtet sich nach der Indikation, der gewünschten Wirkgeschwindigkeit, Begleiterkrankungen und den individuellen Vorlieben der Patientin oder des Patienten. Gemeinsam mit der behandelnden Ärztin oder dem behandelnden Arzt wird ein Einnahmeschema erarbeitet, das eine langsame Titration (‚start low, go slow‘) vorsieht, um Wirkung und mögliche Nebenwirkungen sorgfältig zu beobachten. Auch hier bieten telemedizinische Modelle Vorteile, da Anpassungen und Rückmeldungen ohne langen Anfahrtsweg möglich sind.
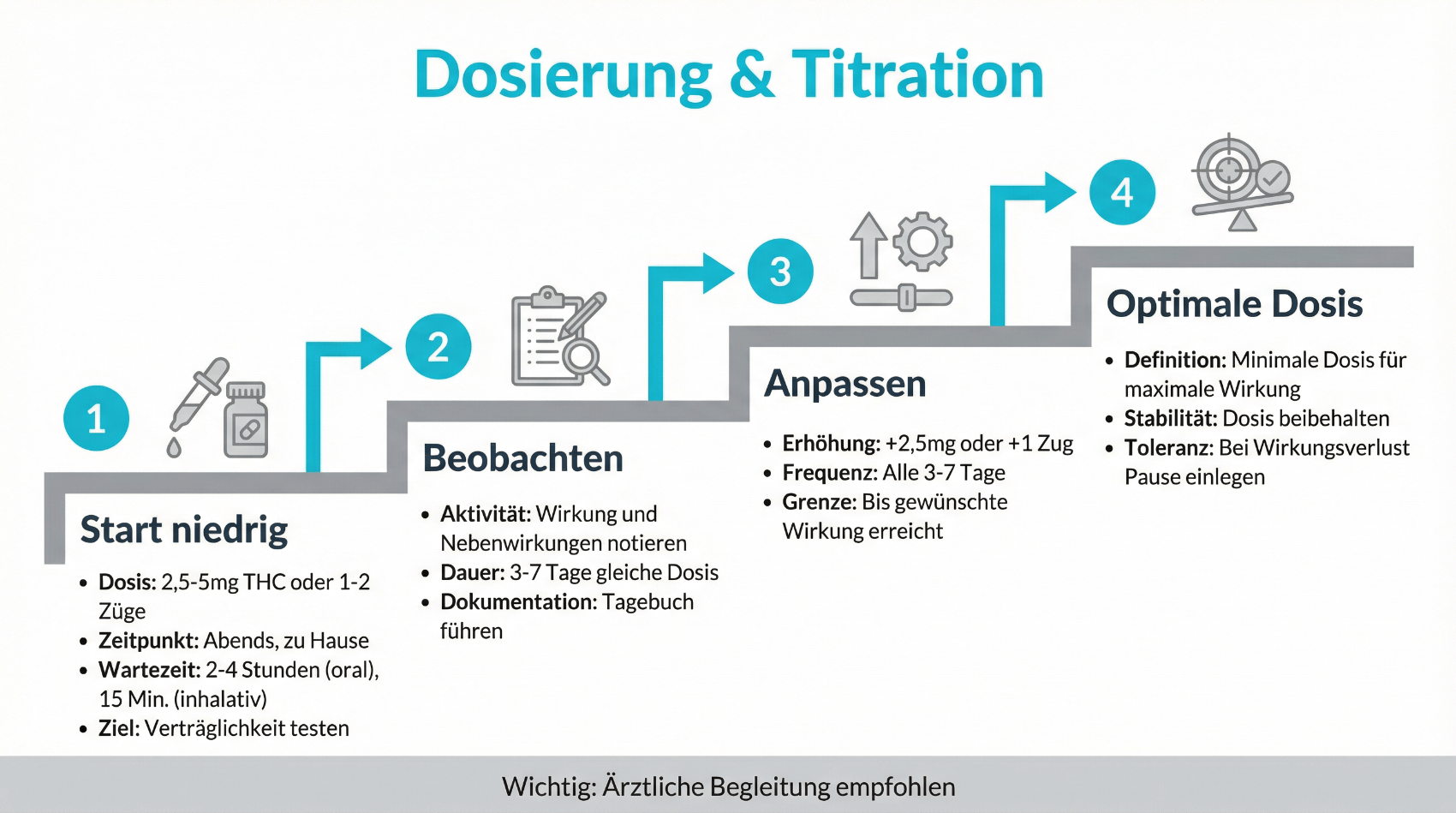
Dosierung, Titration und Sicherheit in der Therapie
Die Dosierung von Cannabisarzneimitteln folgt in der Regel dem Prinzip „start low, go slow“: mit einer sehr niedrigen Dosis beginnen und diese schrittweise steigern, bis eine ausreichende Symptomlinderung bei vertretbaren Nebenwirkungen erreicht wird. Gerade bei THC-haltigen Präparaten ist Vorsicht wichtig, da individuelle Empfindlichkeit, Begleitmedikation und Vorerkrankungen die Wirkung deutlich beeinflussen können.
- Langsame Dosissteigerung: Beginn mit einer minimalen Dosis, dann stufenweise Anpassung in Absprache mit der Ärztin oder dem Arzt.
- Beobachtung von Nebenwirkungen: Zum Beispiel Müdigkeit, Schwindel, verändertes Reaktionsvermögen, Mundtrockenheit oder Herzklopfen.
- Berücksichtigung von Alter und Begleiterkrankungen: Ältere Menschen und Personen mit Herz-Kreislauf-Erkrankungen benötigen besondere Sorgfalt.
- Interaktionen mit anderen Medikamenten: Einige Arzneimittel können den Abbau von Cannabinoiden beeinflussen, was in der Therapieplanung berücksichtigt wird.
Diese strukturierte Vorgehensweise hilft, das individuelle therapeutische Fenster zu finden. In der Praxis bedeutet dies oft, dass über mehrere Wochen hinweg Dosierung und gegebenenfalls das Verhältnis von THC zu CBD angepasst werden. Telemedizinische Betreuung erlaubt hier eine engmaschige Begleitung, ohne dass bei jedem Schritt eine physische Konsultation nötig ist. Wichtig bleibt, dass Patientinnen und Patienten offen über ihre Erfahrungen berichten und Rückmeldungen ernst genommen werden. Sicherheit umfasst zudem den Verzicht auf das Führen von Fahrzeugen bei relevanter THC-Exposition, den sorgfältigen Umgang mit der Medikation im Haushalt (z. B. Schutz vor Zugriff durch Kinder) sowie die regelmässige Überprüfung, ob die Therapie weiterhin sinnvoll ist.
Digitale Versorgung: Telemedizin und Cannabistherapie
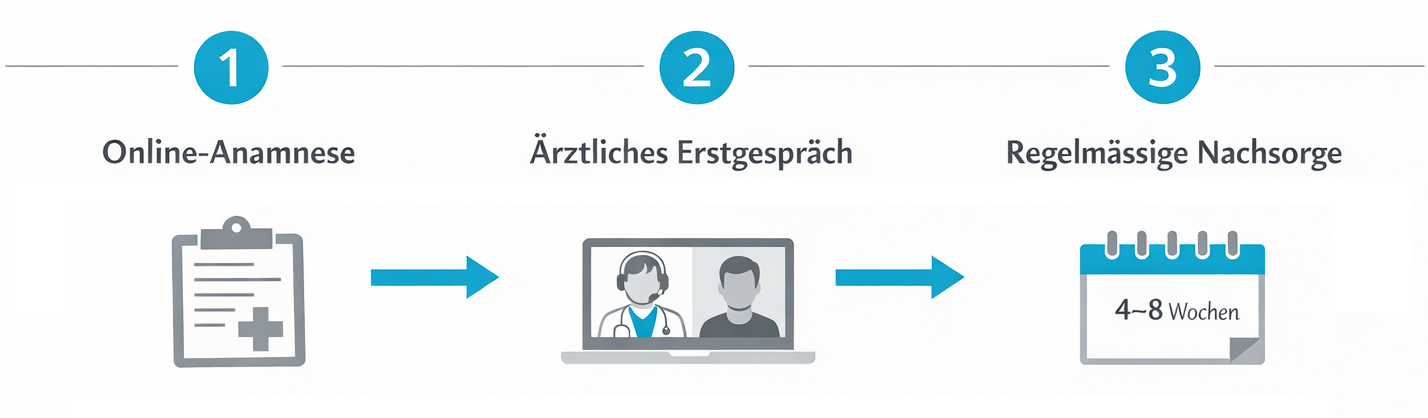
Die Digitalisierung des Gesundheitswesens eröffnet neue Wege, wie Patientinnen und Patienten Zugang zu spezialisierter Expertise erhalten können. Gerade im Bereich der Cannabistherapie, in dem Erfahrung und sorgfältige Abklärung entscheidend sind, kann Telemedizin einen wichtigen Beitrag leisten. Sie ermöglicht es, ärztliche Beratung, Indikationsprüfung, Therapieplanung und Rezeptausstellung rechtssicher und datenschutzkonform online durchzuführen.
- Telemedizinische Beratung: Videogespräche mit spezialisierten Ärztinnen und Ärzten, strukturierte Anamnese und Prüfung der Indikationslage.
- Digitale Dokumentation: Sichere Speicherung von Befunden, Therapieverläufen und Dosierungsanpassungen in einer geschützten Patientenplattform.
- Elektronischer Rezeptversand: Direkte Übermittlung von Verordnungen an Partnerapotheken in der Schweiz.
- Nachsorge und Verlaufskontrolle: Regelmässige online Follow-ups, um Wirkung und Verträglichkeit zu beurteilen und die Therapie gegebenenfalls anzupassen.
Diese Prozesse reduzieren nicht nur Wege und Wartezeiten, sondern erleichtern auch den Zugang für Menschen in ländlichen Regionen oder mit eingeschränkter Mobilität. Gleichzeitig bleiben medizinische Standards, Datenschutzanforderungen und rechtliche Vorgaben gewahrt. Evidena Care AG positioniert sich hier als digitale Gesundheitsplattform, welche die telemedizinische Betreuung mit der modernen Cannabistherapie und einem integrierten Apothekenservice verbindet – immer mit dem Fokus auf medizinische Seriosität, Transparenz und Patientensicherheit.
Cannabis-Therapie
Erfahren Sie, wie eine medizinisch fundierte Cannabistherapie in der Schweiz abläuft – von der telemedizinischen Erstbeurteilung bis zur kontinuierlichen Anpassung von Wirkstoffen und Dosierung.
Info-/Vergleichsportal
Vergleichen Sie neutrale Informationen zu medizinischen Cannabisoptionen, gesetzlichen Rahmenbedingungen und digitalen Versorgungswegen in der Schweiz.
Partner-Apotheken
Erhalten Sie einen Überblick über Schweizer Partnerapotheken, die auf die sichere Abgabe von Cannabisarzneimitteln spezialisiert sind und digital angebundene Rezepte verarbeiten.
Allgemeine Fragen
Finden Sie Antworten auf häufige Fragen zu medizinischem Cannabis, Telemedizin, Rezeptausstellung und rechtlichen Aspekten in der Schweiz.
Schweizer Cannabispolitik: Pilotversuche, geplantes Gesetz und Volksinitiative
Die allgemeine Cannabispolitik der Schweiz befindet sich in einem dynamischen Wandel. Fachstellen wie Infodrog und das Bundesamt für Gesundheit (BAG) betonen seit längerem, dass die bisherige, stark verbotsorientierte Regelung den Konsum nicht nachhaltig reduziert hat und den Schwarzmarkt mit seinen Gesundheitsrisiken bestehen lässt. Vor diesem Hintergrund werden verschiedene Reformansätze erprobt und diskutiert.
- Pilotversuche mit Cannabis (BetmPV): Seit 2021 werden in mehreren Schweizer Städten kontrollierte Abgabemodelle an Erwachsene wissenschaftlich begleitet, um Auswirkungen auf Konsum, Gesundheit und Marktstrukturen zu untersuchen.
- Entwurf eines Cannabisproduktegesetzes (CanPG): Ein Vorentwurf sieht einen streng regulierten Zugang zu Cannabis für Erwachsene vor, mit Fokus auf Jugendschutz und öffentlicher Gesundheit.
- Eidgenössische Volksinitiative „Cannabis-Legalisierung“: Ein aktuelles Volksbegehren fordert weitgehende Liberalisierungen, inklusive Eigenanbau bis 50 Pflanzen und speziellen Regelungen im Strassenverkehr.
Diese verschiedenen Ebenen machen deutlich, dass sich die Schweiz auf der Suche nach einem zeitgemässen, gesundheitsorientierten Umgang mit Cannabis befindet. Für den medizinischen Bereich ist besonders relevant, dass der gesundheitliche Nutzen von standardisierten Cannabisarzneimitteln unabhängig von der Debatte um den Freizeitkonsum betrachtet wird. Selbst wenn politische Diskussionen um Legalisierung, Besteuerung und Eigenanbau kontrovers geführt werden, bleibt für Patientinnen und Patienten die zentrale Frage: Wie erhalte ich heute – im bestehenden Rechtsrahmen – einen sicheren, kontrollierten Zugang zu einer allfälligen Cannabistherapie? Hier bieten etablierte medizinische Kanäle und digitale Versorgungsmodelle bereits jetzt eine klare Struktur, während die allgemeine Cannabispolitik weiterentwickelt wird.
Gesundheitliche Chancen und Risiken: Eine ausgewogene Betrachtung
Eine verantwortungsvolle Einordnung von medizinischem Cannabis verlangt, sowohl die potenziellen Chancen als auch die Risiken klar zu benennen. Auf der Chancen-Seite stehen insbesondere die Verbesserung der Lebensqualität bei chronischen, oft langjährigen Beschwerden und die Möglichkeit, in bestimmten Situationen den Einsatz von anderen Medikamenten mit hoher Nebenwirkungsrate zu reduzieren. Auf der Risiko-Seite stehen unerwünschte Wirkungen, potenzielle psychische Belastungen bei hoher THC-Exposition und die Gefahr, medizinische Anwendung und Freizeitkonsum zu vermischen.
- Potenzielle Vorteile: Linderung von Schmerzen, Spastik, Übelkeit und Schlafstörungen; Verbesserung der Alltagsfunktion; in Einzelfällen Reduktion bestimmter Schmerzmittel.
- Mögliche Risiken: Müdigkeit, Schwindel, kognitive Beeinträchtigung, bei vulnerablen Personen Risiko für psychische Entgleisungen; Fehlgebrauch ausserhalb des ärztlich vereinbarten Rahmens.
- Besondere Vorsicht: Bei Jugendlichen, Schwangeren, Personen mit Psychosevorgeschichte oder Suchterkrankungen in der Anamnese.
Die ärztliche Aufgabe besteht darin, diese Aspekte mit der Patientin oder dem Patienten offen zu besprechen und gemeinsam zu entscheiden, ob der erwartete Nutzen die möglichen Risiken überwiegt. Dabei hilft es, realistische Therapieziele zu formulieren (zum Beispiel Reduktion der Schmerzintensität um einen bestimmten Grad, Verbesserung der Schlafqualität) und diese in regelmässigen Abständen zu überprüfen. Digitale Verlaufsdokumentation, strukturierte Fragebögen und regelmässige telemedizinische Follow-ups können hier wesentlich zur Transparenz beitragen. Wichtig ist auch die Abgrenzung: Eine medizinische Cannabistherapie ersetzt nicht bestehende Leitlinien für Prävention, Bewegung, Psychotherapie oder andere medikamentöse Ansätze, sondern ergänzt sie in sorgfältig ausgewählten Fällen.

Gesellschaftliche und ethische Aspekte: Jugend-, Konsumenten- und Patientenschutz
Die Diskussion um Cannabis in der Schweiz berührt weit mehr als nur pharmakologische oder juristische Fragen. Sie hat eine starke gesellschaftliche und ethische Dimension. Zentral sind dabei drei Perspektiven: der Schutz von Jugendlichen, der Schutz von Konsumierenden und der faire Zugang für Patientinnen und Patienten mit medizinischem Bedarf.
- Jugendschutz: Da sich das Gehirn bis ins junge Erwachsenenalter entwickelt, gilt die besondere Vorsicht beim Umgang mit Cannabisprodukten bei unter 25-Jährigen. Sämtliche politischen Vorschläge sehen konsequente Verbote für den Verkauf an Minderjährige vor.
- Konsumentenschutz: Regulierungsmodelle zielen darauf ab, Produktqualität, Wirkstoffgehalt und Herkunft besser zu kontrollieren, um Risiken des Schwarzmarktes (z. B. Verunreinigungen, extrem hohe THC-Gehalte) zu reduzieren.
- Patientenschutz: Menschen mit medizinischem Bedarf sollen unabhängig von politischen Debatten Zugang zu sicheren, standardisierten Cannabisarzneimitteln und fachkundiger Begleitung erhalten.
Für das Gesundheitswesen bedeutet dies, dass Aufklärung, Prävention und Schadensminderung eine zentrale Rolle spielen. Medizinische Fachpersonen müssen in der Lage sein, Patientinnen und Patienten sachlich über Chancen und Risiken zu informieren – ohne Bagatellisierung, aber auch ohne Stigmatisierung. Digitale Informations- und Beratungsangebote können hier helfen, Hürden abzubauen und Wissen niedrigschwellig zugänglich zu machen. Evidena versteht sich in diesem Kontext als neutrale Plattform, die einen informierten, verantwortungsvollen Umgang mit medizinischem Cannabis unterstützt und dabei rechtliche Vorgaben, Datenschutz und ethische Standards konsequent berücksichtigt.

Häufig gestellte Fragen
Häufige Fragen zu medizinischem Cannabis in der Schweiz
Wer kann in der Schweiz medizinisches Cannabis erhalten?
Medizinisches Cannabis kommt in der Schweiz für Patientinnen und Patienten in Frage, bei denen eine anhaltende, ärztlich diagnostizierte Erkrankung besteht und etablierte Therapien nicht ausreichend wirken oder schlecht vertragen werden. Typische Beispiele sind chronische Schmerzen, spastische Beschwerden bei neurologischen Erkrankungen oder belastende Symptome im Rahmen von Tumorerkrankungen. Ob eine Cannabistherapie sinnvoll ist, entscheidet immer eine Ärztin oder ein Arzt nach individueller Prüfung von Krankheitsbild, bisherigen Behandlungen und möglichen Risiken. Es gibt keinen allgemeinen Anspruch, sondern eine medizinische Einzelfallbeurteilung.
Ist medizinisches Cannabis das gleiche wie Cannabis vom Schwarzmarkt?
Nein. Medizinische Cannabisarzneimittel sind standardisierte Präparate mit genau definiertem Gehalt an THC und CBD, die unter kontrollierten Bedingungen hergestellt und qualitätsgeprüft werden. Produkte vom Schwarzmarkt weisen oft stark schwankende Wirkstoffkonzentrationen und mögliche Verunreinigungen auf. Zudem ist der Handel mit solchen Produkten in der Schweiz verboten. Für eine sichere Therapie ist der Unterschied entscheidend: Nur verschriebene Cannabisarzneimittel unter ärztlicher Aufsicht entsprechen den Anforderungen an Qualität, Dosierbarkeit und rechtliche Sicherheit.
Darf ich mit medizinischem Cannabis Auto fahren?
Beim Führen von Fahrzeugen ist grösste Vorsicht geboten. In der Schweiz gilt im Strassenverkehr für THC eine faktische Nulltoleranz, der gesetzlich definierte Blut-Grenzwert ist sehr niedrig. Bereits geringe Mengen THC können diesen Wert überschreiten, insbesondere bei regelmässiger Einnahme. Wenn Sie eine Cannabistherapie erhalten, sollten Sie unbedingt mit Ihrer behandelnden Ärztin oder Ihrem behandelnden Arzt besprechen, wie sich dies auf Ihre Fahrtauglichkeit auswirkt. Im Zweifel ist es sicherer, auf das Fahren zu verzichten oder alternative Transportmittel zu nutzen.
Werden die Kosten für Cannabisarzneimittel von der Krankenkasse übernommen?
Die Kostenübernahme durch die obligatorische Krankenpflegeversicherung ist nicht automatisch gewährleistet und hängt von der konkreten Situation ab. In bestimmten Fällen kann eine Kostengutsprache möglich sein, insbesondere wenn eine klare medizinische Begründung vorliegt und andere Therapien nicht ausreichend wirksam oder nicht verträglich sind. Ihre Ärztin oder Ihr Arzt kann gemeinsam mit Ihnen prüfen, ob ein Antrag auf Kostenübernahme sinnvoll ist und welche Unterlagen dafür benötigt werden. Digitale Plattformen können dabei unterstützen, die notwendigen Dokumente strukturiert bereitzustellen.
Wie läuft eine telemedizinische Cannabisberatung ab?
Bei einer telemedizinischen Beratung füllen Sie in der Regel zunächst einen strukturierten medizinischen Fragebogen aus und laden vorhandene Befunde hoch. In einem anschliessenden Videogespräch erhebt die Ärztin oder der Arzt Ihre Anamnese, bespricht bisherige Therapien und prüft, ob die Voraussetzungen für eine mögliche Cannabistherapie erfüllt sind. Wenn eine Indikation vorliegt und keine Ausschlussgründe bestehen, wird ein individueller Therapieplan erstellt. Rezepte können digital an eine angebundene Apotheke übermittelt werden. Regelmässige Online-Kontrollen dienen dazu, Wirkung und Verträglichkeit zu beurteilen und die Therapie gegebenenfalls anzupassen.
Ist CBD aus der Drogerie eine Alternative zur ärztlich begleiteten Therapie?
CBD-Produkte mit weniger als 1 % THC, die im Handel frei erhältlich sind, unterliegen nicht dem Betäubungsmittelgesetz, dürfen aber nicht als Heilmittel beworben werden. Die Qualität und Zusammensetzung solcher Produkte können variieren, und die Wirksamkeit für bestimmte medizinische Indikationen ist oft nicht ausreichend belegt. Bei ernsthaften, chronischen Beschwerden ersetzt der Eigenversuch mit frei verkäuflichen CBD-Produkten keine ärztliche Abklärung. Für eine gezielte, sichere Behandlung ist eine strukturierte medizinische Beurteilung und gegebenenfalls der Einsatz standardisierter Cannabisarzneimittel unter ärztlicher Aufsicht sinnvoller.
Kann medizinisches Cannabis abhängig machen?
Wie andere psychoaktive Substanzen kann auch THC bei regelmässigem, hoch dosiertem Gebrauch zu einer Abhängigkeit führen. Das Risiko ist bei kontrollierten, medizinischen Dosierungen und engmaschiger ärztlicher Begleitung deutlich geringer als bei unkontrolliertem Freizeitkonsum, aber nicht vollständig ausgeschlossen. In der medizinischen Praxis wird deshalb auf niedrigste wirksame Dosen, klare Einnahmeregeln und regelmässige Überprüfung der Therapienotwendigkeit geachtet. Besteht in Ihrer Vorgeschichte eine Suchterkrankung, sollte dies unbedingt in die Therapieentscheidung einbezogen und offen besprochen werden.