Cannabisärztliche Unterstützung in der Schweiz
Medizinisches Cannabis ist in der Schweiz seit 2022 rechtlich besser geregelt – doch für viele Patientinnen und Patienten bleibt der Zugang komplex. Dieser Beitrag erklärt, wie eine moderne, ärztlich begleitete Cannabis-Therapie heute konkret aussieht, welche rechtlichen Rahmenbedingungen gelten und welche Rolle digitale Plattformen wie Evidena dabei spielen. - Verständliche Einordnung der Schweizer Rechtslage zu medizinischem Cannabis - Schritt-für-Schritt-Erklärung des therapeutischen Ablaufs – von der Indikation bis zur Nachsorge - Überblick über digitale Angebote (Beratung, Rezepte, Apothekenanbindung) ohne Werbeversprechen
In der Schweiz hat die medizinische Anwendung von Cannabis seit der Anpassung des Betäubungsmittelgesetzes an Bedeutung gewonnen. Patientinnen und Patienten mit chronischen oder therapieresistenten Beschwerden erhalten dadurch eine zusätzliche, rechtlich klar geregelte Behandlungsoption. Gleichzeitig ist der Bedarf an unabhängiger, verständlicher Information gewachsen – insbesondere dazu, wie der Weg von der ersten ärztlichen Einschätzung bis zur laufenden Therapiebegleitung konkret aussieht.
1. Einordnung: Was bedeutet cannabisärztliche Unterstützung in der Schweiz?
Unter cannabisärztlicher Unterstützung versteht man die gesamte medizinische Begleitung rund um eine mögliche Therapie mit cannabinoidhaltigen Arzneimitteln. Dazu gehören nicht nur die Verschreibung selbst, sondern vor allem:
- die sorgfältige medizinische Abklärung von Beschwerden und Vorerkrankungen,
- die Einschätzung, ob eine Cannabis-Therapie im individuellen Fall sinnvoll und vertretbar ist,
- die Planung, Überwachung und Anpassung der Behandlung über einen längeren Zeitraum.
Diese Elemente greifen ineinander: Eine Cannabis-Therapie ist keine isolierte Zusatzmassnahme, sondern wird immer in den bestehenden Behandlungsplan eingebettet. Ärztinnen und Ärzte prüfen zuerst, welche Therapien bereits versucht wurden, welche Medikamente aktuell eingenommen werden und ob Kontraindikationen bestehen. Erst danach wird entschieden, ob ein cannabinoidhaltiges Arzneimittel überhaupt in Frage kommt. In der Praxis zeigt sich, dass gerade bei chronischen Schmerzen, Krampfleiden oder bestimmten neurologischen oder onkologischen Erkrankungen ergänzende Cannabinoidtherapien diskutiert werden. Wichtig ist dabei, dass Patientinnen und Patienten die medizinischen Möglichkeiten, aber auch Grenzen realistisch einschätzen können.
2. Rechtlicher Rahmen: Medizinisches Cannabis seit 2022
Mit der Änderung des Betäubungsmittelgesetzes per 1. August 2022 wurde der Zugang zu medizinischem Cannabis in der Schweiz deutlich vereinfacht. Zuvor waren Ausnahmebewilligungen von Swissmedic nötig, die den Prozess für alle Beteiligten aufwendig machten. Heute gilt:
- Alle in der Schweiz zugelassenen Ärztinnen und Ärzte dürfen medizinisches Cannabis verschreiben.
- Eine separate Ausnahmebewilligung ist für die meisten Indikationen nicht mehr notwendig.
- Die Therapie muss weiterhin medizinisch begründet und dokumentiert werden.
- Die Abgabe erfolgt ausschliesslich über bewilligte Apotheken oder Spitalapotheken.
Diese rechtlichen Vorgaben sollen gleichzeitig den Zugang erleichtern und die Sicherheit der Behandlung gewährleisten. Ärztinnen und Ärzte bleiben verpflichtet, Nutzen und Risiken sorgfältig abzuwägen und die Therapie laufend zu überprüfen. Für Patientinnen und Patienten bedeutet die Gesetzesänderung nicht, dass Cannabis frei verfügbar ist, sondern dass der Weg über eine reguläre ärztliche Verschreibung führt. Die Qualität der verwendeten Präparate unterliegt strengen Vorgaben (z. B. GMP-Standards), um eine konstante Wirkstoffkonzentration und Schadstofffreiheit sicherzustellen.
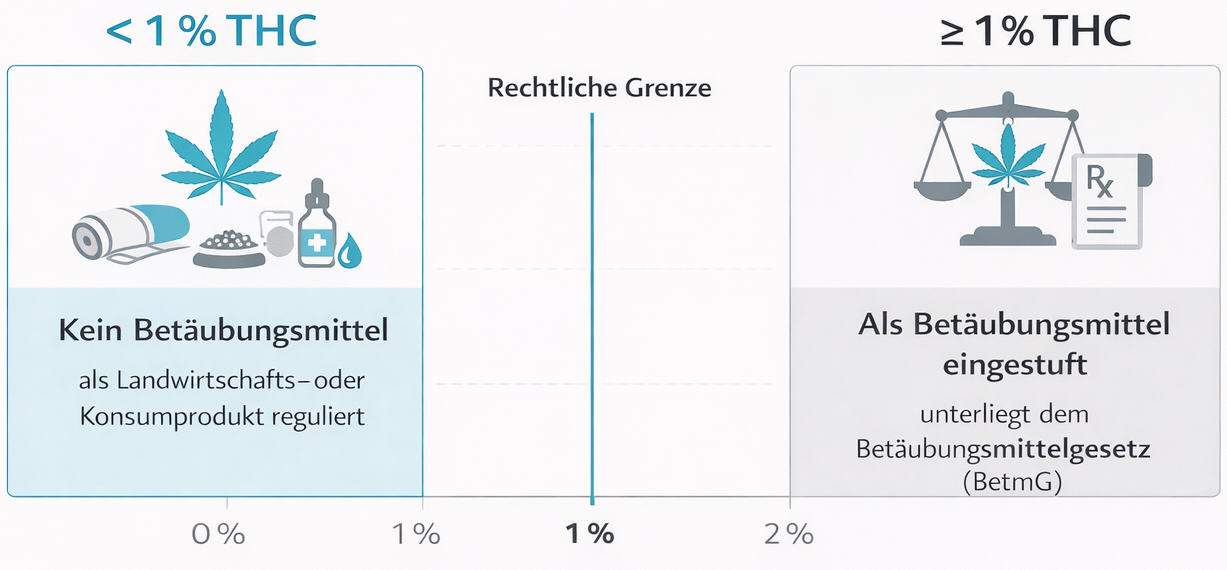
2.1 Unterschiede zu freiverkäuflichen Cannabisprodukten
Wichtig ist die klare Abgrenzung zwischen medizinischem Cannabis und frei erhältlichen Produkten wie CBD-Ölen aus dem Detailhandel. Medizinisches Cannabis:
- enthält meist relevante Mengen an THC (Tetrahydrocannabinol) und/oder standardisierte Cannabinoidprofile,
- unterliegt dem Betäubungsmittelgesetz und ist rezeptpflichtig,
- wird unter pharmazeutischen Qualitätsstandards hergestellt und kontrolliert.
Freiverkäufliche Produkte mit geringem THC-Gehalt werden rechtlich anders eingestuft, sind aber für viele medizinische Fragestellungen nicht ausreichend untersucht. Deshalb sollte eine Therapie, die gezielt Symptome wie starke Schmerzen, Spastik oder Übelkeit adressieren soll, immer in ärztlicher Verantwortung mit dafür zugelassenen oder entsprechend hergestellten Präparaten erfolgen. So lassen sich Wirkungen, Nebenwirkungen und Wechselwirkungen besser einschätzen.
3. Medizinische Grundlagen: Wie wirkt Cannabis im Körper?
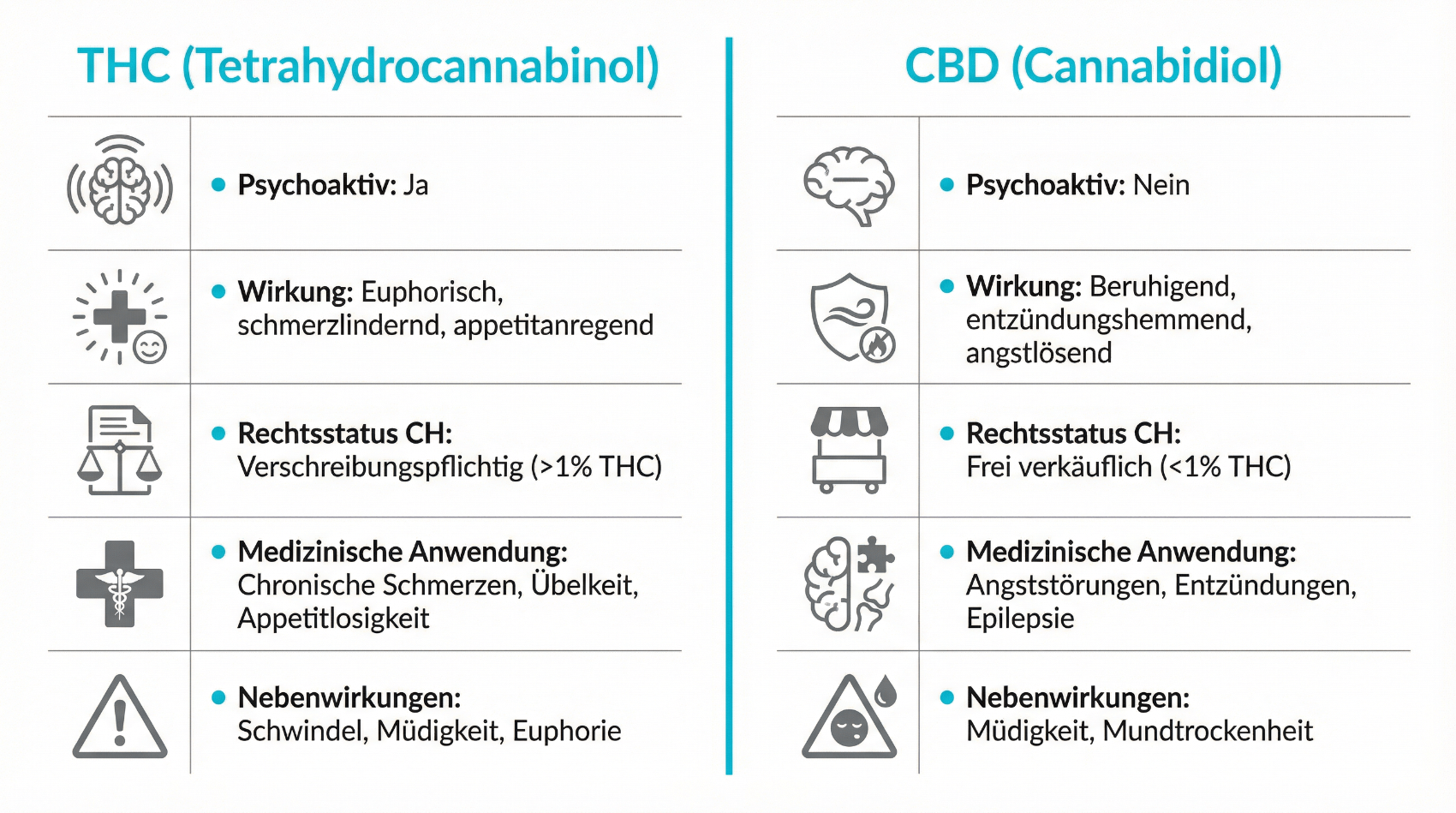
Die medizinische Wirkung von Cannabis basiert vor allem auf seinen Hauptwirkstoffen – den Cannabinoiden – und deren Interaktion mit dem körpereigenen Endocannabinoid-System. Dieses System umfasst Rezeptoren (z. B. CB1 und CB2), körpereigene Botenstoffe und Enzyme, die an der Regulation verschiedener Prozesse beteiligt sind, etwa Schmerzempfinden, Schlaf, Appetit, Entzündungsreaktionen und Stimmung.
- THC (Tetrahydrocannabinol) wirkt vor allem psychoaktiv und schmerzlindernd, kann aber auch Nebenwirkungen wie Müdigkeit, veränderte Wahrnehmung oder Herzfrequenzveränderungen auslösen.
- CBD (Cannabidiol) besitzt kein klassisches Rauschpotenzial und wird hinsichtlich entzündungshemmender, angstlösender oder antikonvulsiver Effekte untersucht.
- Neben THC und CBD spielen weitere Cannabinoide sowie Terpene eine Rolle im sogenannten „Entourage-Effekt“ – dem Zusammenspiel verschiedener Inhaltsstoffe.
In der Praxis bedeutet dies, dass nicht nur die Dosierung von THC, sondern auch das Verhältnis von THC zu CBD und die Wahl des Präparats eine Rolle für den individuellen Therapieeffekt spielen. Ärztinnen und Ärzte berücksichtigen dabei Vorerkrankungen, Medikamentenpläne und individuelle Empfindlichkeiten. Besonders bei Personen mit psychischen Vorerkrankungen oder Herz-Kreislauf-Erkrankungen ist eine zurückhaltende und engmaschig überwachte Anwendung wichtig.
3.1 Cannabinoid-Spektrum und Präparatewahl
Medizinische Cannabispräparate unterscheiden sich hinsichtlich Cannabinoidprofil, Darreichungsform und Wirkstärke. Grob lassen sich drei Kategorien unterscheiden:
- Vollspektrum-Präparate mit mehreren Cannabinoiden und Terpenen,
- Breitspektrum-Präparate mit mehreren Cannabinoiden, aber reduziertem oder entferntem THC,
- Isolate mit einem einzelnen Wirkstoff (z. B. reines CBD oder synthetisches THC).
Welche Form im Einzelfall sinnvoll ist, hängt von der jeweiligen Indikation, der bisherigen Medikation und der individuellen Verträglichkeit ab. Vollspektrumpräparate können durch das Zusammenspiel mehrerer Inhaltsstoffe ein anderes Wirkprofil bieten als isolierte Substanzen. Gleichzeitig ist die Steuerbarkeit der Effekte komplexer. Eine strukturierte ärztliche Begleitung hilft, diese Unterschiede einzuordnen und gemeinsam mit den Patientinnen und Patienten realistische Therapieziele zu formulieren.

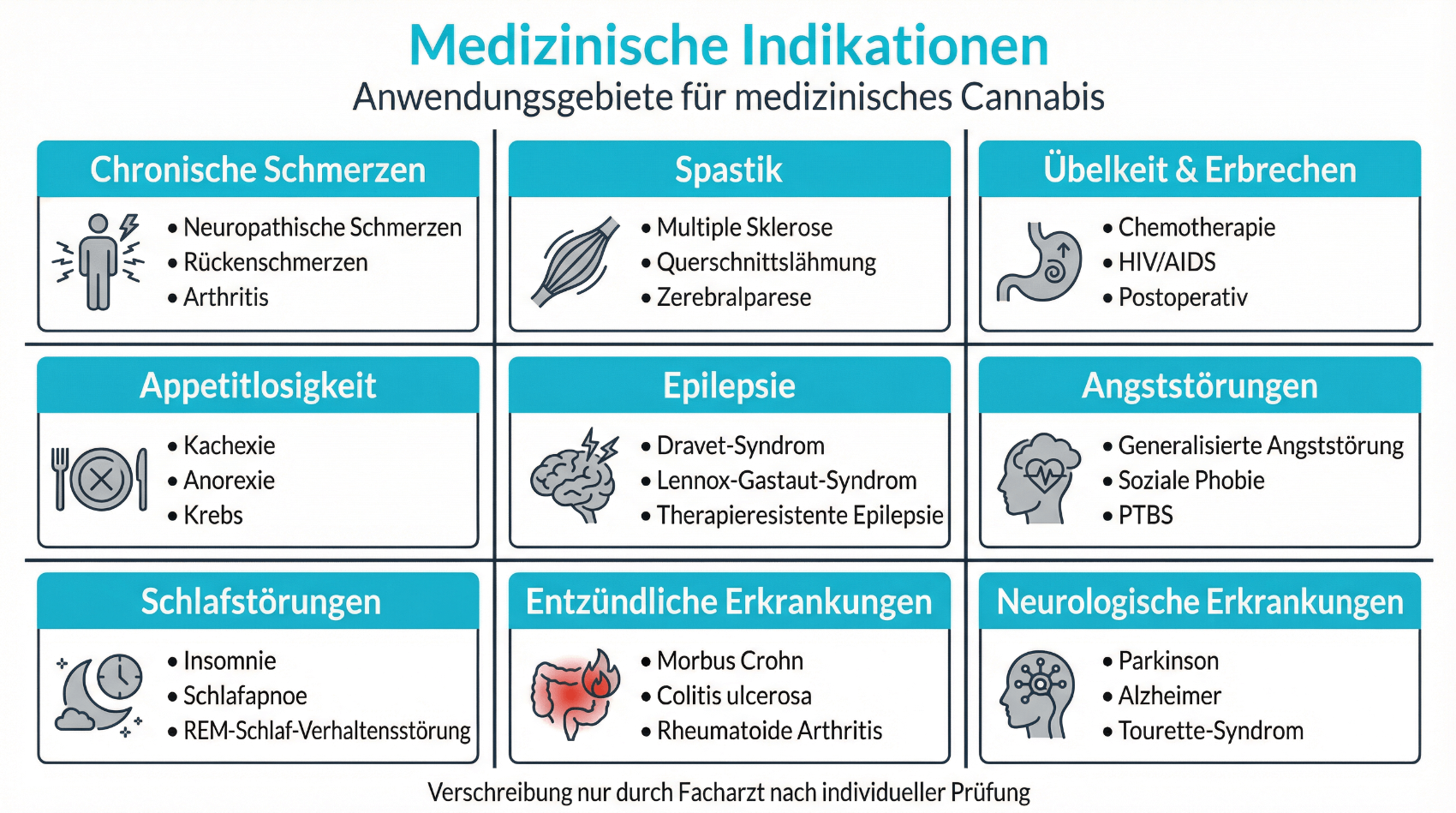
4. Indikationen: Für wen kann medizinisches Cannabis relevant sein?
In der Schweiz existiert keine starre, abschliessende Liste von Diagnosen, bei denen Cannabis eingesetzt werden darf. Entscheidend ist die medizinische Begründbarkeit im Einzelfall. Häufig diskutierte Anwendungsbereiche sind unter anderem:
- chronische Schmerzen, insbesondere wenn andere Analgetika nicht ausreichend wirken oder starke Nebenwirkungen verursachen,
- spastische Beschwerden bei neurologischen Erkrankungen,
- Übelkeit und Appetitlosigkeit im Rahmen onkologischer Therapien,
- bestimmte Formen von Epilepsie,
- Schlafstörungen im Kontext chronischer Erkrankungen.
Daneben werden Cannabinoide in der Praxis teilweise auch bei weiteren Krankheitsbildern erwogen, zum Beispiel bei bestimmten Angststörungen, ADHS im Erwachsenenalter oder entzündlich-rheumatischen Erkrankungen. Hier ist die Studienlage oft heterogen. Eine verantwortungsvolle ärztliche Unterstützung bedeutet deshalb immer, Nutzen und Unsicherheiten offen anzusprechen. Die Behandlung bleibt individuell und basiert auf einer transparenten Abwägung von Chancen und Risiken – ergänzt durch regelmässige Verlaufskontrollen.
5. Ärztliche Erstberatung: Vom Verdacht zur strukturierten Einschätzung
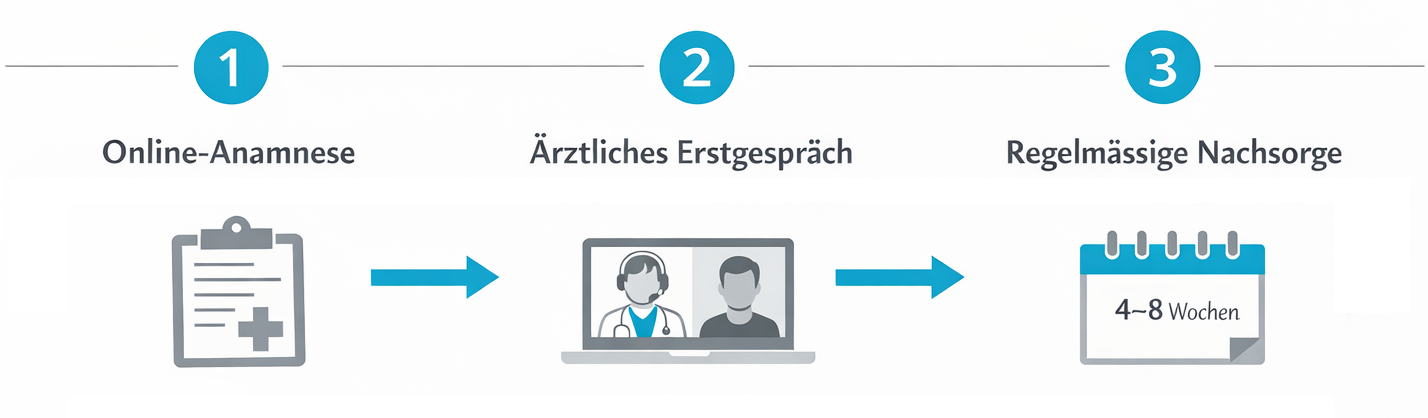
Der Einstieg in eine mögliche Cannabis-Therapie beginnt in der Regel mit einer ärztlichen Erstberatung. Ziel dieses Gesprächs ist es nicht, sofort ein Rezept auszustellen, sondern die Situation umfassend zu verstehen. Typische Elemente sind:
- detaillierte Anamnese (Beschwerden, Verlauf, bisherige Therapien, Vorerkrankungen),
- Überprüfung der aktuellen Medikation und möglicher Wechselwirkungen,
- Abschätzung von Kontraindikationen (z. B. bestimmte psychische oder kardiovaskuläre Risiken),
- gemeinsame Definition realistischer Therapieziele (z. B. Schmerzlinderung, besserer Schlaf, mehr Alltagsstruktur).
Viele Ärztinnen und Ärzte bieten diese Erstgespräche heute sowohl in der Praxis vor Ort als auch per Videosprechstunde an. Telemedizin ermöglicht es, Wartezeiten zu verkürzen und Menschen aus verschiedenen Regionen der Schweiz Zugang zu spezialisierten Angeboten zu geben. Für die Qualität der Einschätzung ist jedoch entscheidend, dass ausreichend Zeit für Fragen bleibt und die relevanten medizinischen Unterlagen (z. B. Berichte von Fachärzten, Bildgebung, Laborwerte) berücksichtigt werden. Cannabis kommt nur dann in Betracht, wenn aus medizinischer Sicht ein nachvollziehbarer Zusatznutzen erwartet werden kann.
5.1 Rolle digitaler Plattformen wie Evidena
Digitale Gesundheitsdienstleister wie Evidena Care verknüpfen mehrere Schritte dieses Prozesses in einer Plattform: Patientinnen und Patienten können strukturierte Fragebögen ausfüllen, medizinische Unterlagen hochladen und Termine für ärztliche Beratungen vereinbaren – online oder kombiniert mit Vor-Ort-Konsultationen. Die Plattform dient dabei als organisatorische und technische Infrastruktur, nicht als Ersatz für die ärztliche Entscheidung. So lassen sich Informationswege verkürzen, Medikationspläne übersichtlich darstellen und Rezepte sicher an Partner-Apotheken übermitteln. Gleichzeitig behalten die behandelnden Ärztinnen und Ärzte die volle Verantwortung für Indikation, Dosierung und Verlaufskontrollen der Cannabis-Therapie.
Cannabis-Therapie
Erfahren Sie, wie eine ärztlich begleitete Cannabis-Therapie strukturiert abläuft – von der Indikation über die Dosierung bis zur regelmässigen Nachkontrolle.
Info-/Vergleichsportal
Vergleichen Sie rechtliche Rahmenbedingungen, Versorgungsmodelle und Studienlagen rund um medizinisches Cannabis – neutral und evidenzbasiert aufbereitet.
Partner-Apotheken
Finden Sie Apotheken, die Erfahrung mit der Abgabe von medizinischem Cannabis haben und mit digitalen Rezeptwegen vertraut sind.
Allgemeine Fragen
Antworten auf häufige Fragen zu medizinischem Cannabis, rechtlichen Aspekten und organisatorischen Abläufen in der Schweiz.
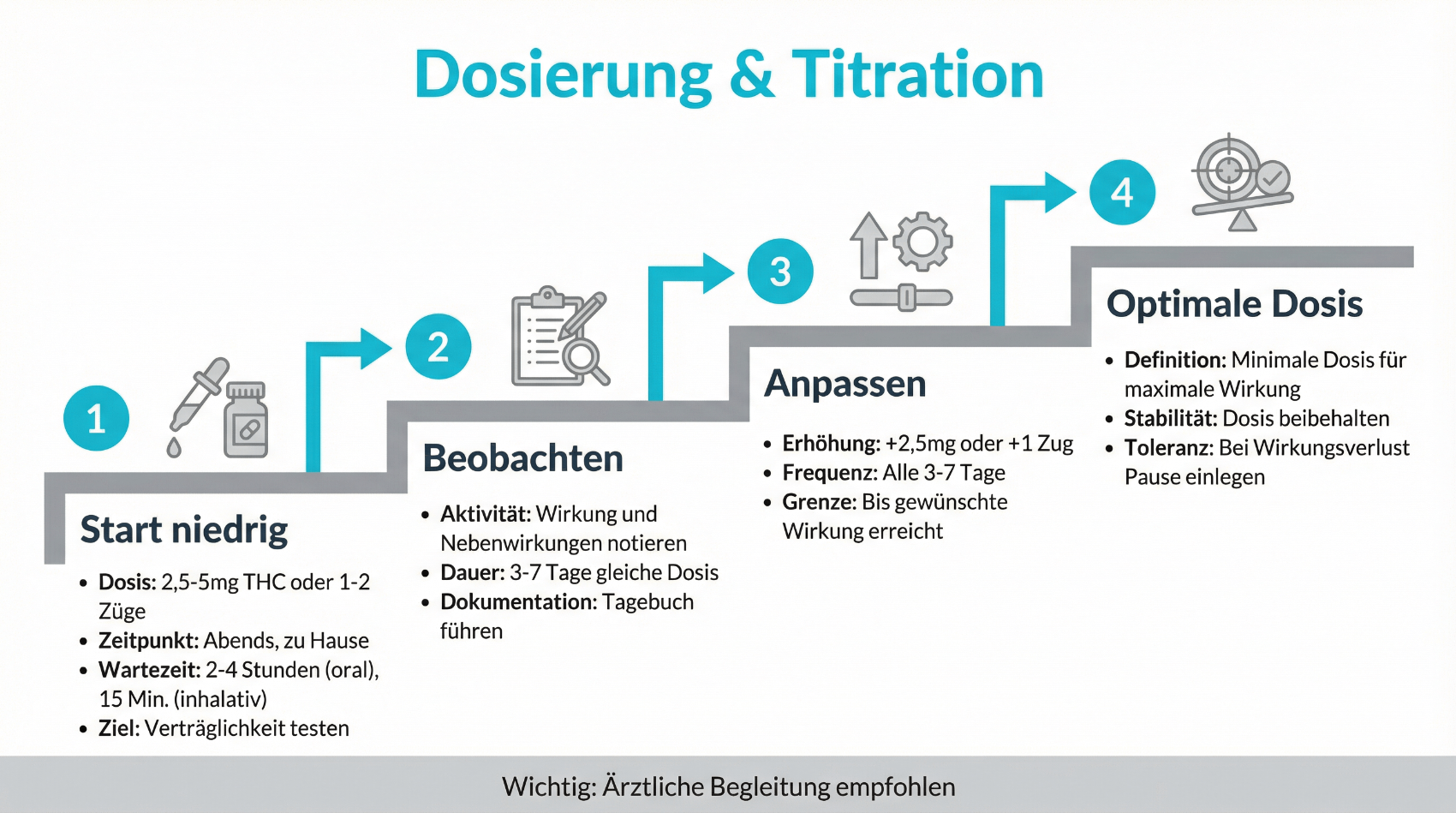
6. Therapieplanung: Dosierung, Präparatewahl und Sicherheit
Wenn nach der Erstberatung eine Cannabis-Therapie medizinisch vertretbar erscheint, beginnt die Phase der konkreten Therapieplanung. Sie umfasst im Wesentlichen:
- die Auswahl der geeigneten Darreichungsform (z. B. Öl, Kapseln, Blüten zum Verdampfen),
- die Festlegung einer vorsichtigen Einstiegsdosis,
- einen Plan zur schrittweisen Dosisanpassung (Titration),
- klare Vereinbarungen zu Kontrollterminen und Dokumentation.
In der Regel gilt das Prinzip „start low, go slow“: Die Behandlung beginnt mit niedrigen Dosen, die langsam gesteigert werden, bis ein vertretbarer Kompromiss zwischen erwünschter Wirkung und Nebenwirkungen erreicht ist. Diese Titrationsphase erfordert Geduld und eine gute Kommunikation zwischen Patientin bzw. Patient und behandelnder Ärztin oder behandelndem Arzt. Digitale Patientenplattformen können hier unterstützen, indem sie Symptomverläufe, Nebenwirkungen und Dosisanpassungen strukturiert erfassbar machen.
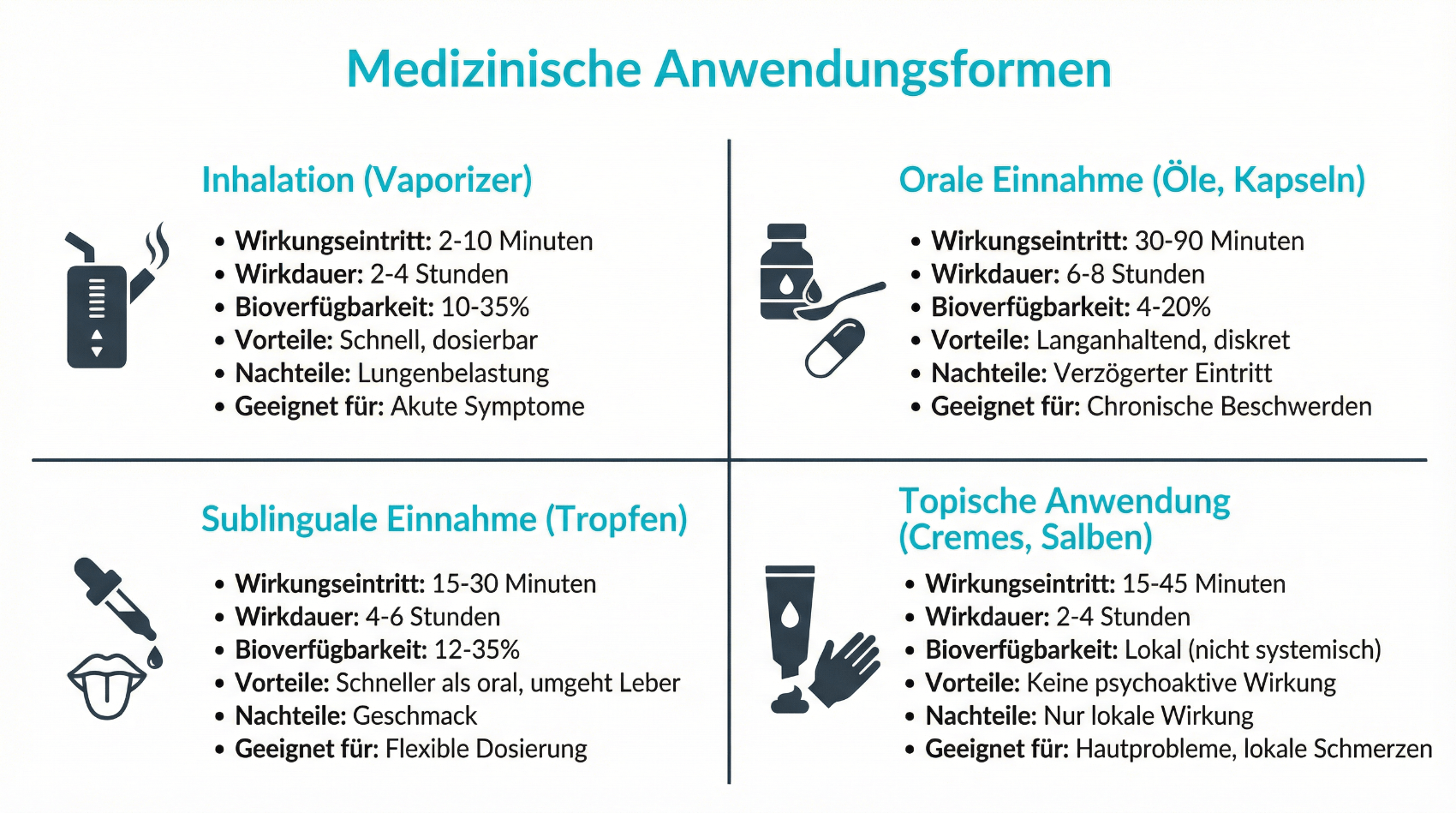
6.1 Einnahmeformen in der medizinischen Praxis
In der Schweiz kommen vor allem folgende Einnahmeformen zum Einsatz:
- Öle und Tropfen, die oral eingenommen werden und eine relativ gut steuerbare Wirkung über mehrere Stunden entfalten,
- Kapseln mit standardisierter Wirkstoffmenge, die eine einfache Dosierung ermöglichen,
- Blüten zum Verdampfen (Vaporizer), die eine rasch einsetzende, aber kürzer anhaltende Wirkung bieten.
Rauchen wird aus medizinischer Sicht nicht empfohlen, da dabei Verbrennungsstoffe eingeatmet werden, die die Atemwege belasten können. Verdampfen (Vaporisation) gilt als schonendere Alternative, erfordert jedoch eine sorgfältige Einstellung der Temperatur und eine entsprechende Schulung. Welche Form im Alltag praktikabel ist, hängt stark von den individuellen Lebensumständen, Berufstätigkeit und der gewünschten Wirkgeschwindigkeit ab. In vielen Fällen werden auch Kombinationen verschiedener Einnahmeformen eingesetzt, zum Beispiel Öl für eine grundsätzliche Symptomkontrolle und Vaporisation für kurzfristige Bedarfssituationen.
6.2 Sicherheit und Alltag: Fahren, Arbeit, Verantwortung
Neben der reinen Wirkstofffrage spielen Sicherheitsaspekte im Alltag eine grosse Rolle. Gerade THC-haltige Präparate können die Reaktionsfähigkeit beeinflussen. Bis rechtliche Fragen – etwa zum Fahren unter medizinischem Cannabis – klarer geregelt sind, empfiehlt sich eine zurückhaltende Praxis und eine offene Besprechung der individuellen Situation mit der behandelnden Ärztin oder dem behandelnden Arzt. Auch bei bestimmten Tätigkeiten am Arbeitsplatz, bei denen volle Konzentration und schnelle Reaktionen unabdingbar sind, ist Vorsicht geboten. Eine transparente Dokumentation der Therapie, der Indikation und der Dosisentwicklung kann helfen, Missverständnisse zu vermeiden. Ärztliche Unterstützung bedeutet hier auch, gemeinsam realistische Rahmenbedingungen für den Einsatz im Alltag zu definieren.
7. Laufende Begleitung: Verlaufskontrollen und Therapieanpassung
Medizinische Cannabis-Therapien sind in der Regel als längerfristige Behandlungsansätze angelegt. Entsprechend wichtig sind strukturierte Verlaufskontrollen. Sie dienen dazu, drei zentrale Fragen immer wieder neu zu beantworten:
- Erreicht die Therapie die angestrebten Ziele (z. B. Schmerzreduktion, Verbesserung des Schlafs)?
- Wie entwickelt sich das Nebenwirkungsprofil im Alltag?
- Sind Dosisanpassungen oder Änderungen der Präparate nötig?
In der Praxis werden dafür regelmässige Besprechungen vereinbart – je nach Phase der Therapie häufiger (z. B. alle 4–8 Wochen) oder in stabilen Phasen in grösseren Abständen. Digitale Sprechstunden können insbesondere für Folgekontakte eine sinnvolle Ergänzung sein, sofern eine fundierte Einschätzung weiterhin möglich bleibt. Plattformen wie Evidena unterstützen, indem sie Verlaufsdaten, Medikationspläne und Dokumente zentral zugänglich machen. So bleibt die Therapie nachvollziehbar und Anpassungen können auf einer möglichst breiten Informationsbasis erfolgen.
8. Apotheken, Rezepte und Versorgungskette
Nach der ärztlichen Entscheidung für eine Cannabis-Therapie übernimmt die Apotheke eine zentrale Rolle in der Versorgungskette. Sie sorgt dafür, dass:
- nur qualitativ geprüfte, rechtlich zugelassene Präparate abgegeben werden,
- die Dosierungsanweisungen korrekt umgesetzt werden,
- Patientinnen und Patienten zur praktischen Anwendung (z. B. Handhabung von Ölen oder Vaporizern) beraten werden.
Digitale Rezeptwege ermöglichen es, Verordnungen sicher und direkt von der ärztlichen Praxis an die Apotheke zu übermitteln. Das reduziert Medienbrüche und kann die Wartezeit bis zur Abgabe verkürzen. Einige Apotheken bieten zudem einen Versandservice an, der für mobil eingeschränkte oder weit entfernt wohnende Personen von Vorteil sein kann. Auch hier gilt: Die ärztliche Verantwortung bleibt bestehen – Apotheken ergänzen diese durch pharmazeutische Expertise, etwa bei Fragen zu Lagerung, Haltbarkeit oder Wechselwirkungen mit anderen Arzneimitteln.
9. Kosten, Kostengutsprache und Krankenkassen
Die Frage der Kostenübernahme ist für viele Betroffene ein zentrales Thema. In der Schweiz werden Cannabis-Medikamente derzeit nur unter bestimmten Voraussetzungen von der obligatorischen Krankenpflegeversicherung übernommen, häufig im Rahmen einer Einzelfallprüfung (Kostengutsprache nach Art. 71a ff. KVG). In der Praxis bedeutet das:
- Ärztinnen und Ärzte müssen eine medizinische Begründung für die Cannabis-Therapie dokumentieren,
- oft wird verlangt, dass konventionelle Therapieversuche nicht ausreichend wirksam oder nicht verträglich waren,
- die Krankenkasse entscheidet über die Kostengutsprache im Einzelfall.
Unabhängig von der Kostenübernahme durch die Kasse fallen in der Regel Behandlungskosten für ärztliche Konsultationen an, die – je nach Versicherungsmodell – teilweise oder vollständig vergütet werden können. Die Preise für Cannabispräparate variieren je nach Produkt, Wirkstoffgehalt und Apotheke. Eine offene Kostenaufklärung ist Teil einer verantwortungsvollen Beratung: Patientinnen und Patienten sollten vor Therapiebeginn wissen, welche finanziellen Belastungen realistisch sind und ob ein Antrag auf Kostengutsprache sinnvoll erscheint.
10. Evidena als integrierte Versorgungsplattform
Evidena Care positioniert sich als digital unterstützte Plattform, die die verschiedenen Elemente einer modernen Cannabis-Therapie in der Schweiz verbindet. Im Zentrum stehen dabei drei gleich gewichtete Aspekte:
- Medizin & Vertrauen: ärztlich geführte, rechtssichere Therapieentscheidungen, transparente Aufklärung und nachvollziehbare Dokumentation,
- Innovation: digitale Prozesse von der Terminbuchung über Befundverwaltung bis zur Rezeptübermittlung an Apotheken,
- Patientenerlebnis: einfache, schnelle und möglichst barrierearme Abläufe bei gleichzeitig hoher Datensicherheit.
Wichtig ist: Evidena ist kein reiner Telemedizinanbieter, sondern eine Infrastruktur, die ärztliche Betreuung, medizinische Cannabis-Therapien, Apothekenservices und eine Patientenplattform zusammenführt. Telemedizin ist ein Zugangskanal, aber nicht der alleinige Fokus. So lassen sich Online- und Vor-Ort-Betreuung sinnvoll kombinieren. Für Patientinnen und Patienten bedeutet dies, dass sie ihre Behandlungsschritte – von der ersten Einschätzung bis zur Nachsorge – strukturiert nachvollziehen und medizinische Unterlagen zentral verwalten können, während die eigentliche Therapieentscheidung immer bei der behandelnden Ärztin oder dem behandelnden Arzt liegt.
11. Ausblick: Chancen und Grenzen der Cannabis-Therapie
Medizinisches Cannabis ist weder ein Wundermittel noch eine Randerscheinung. Es ist eine ernstzunehmende therapeutische Option, deren Nutzen in bestimmten Konstellationen gut belegt ist, während in anderen Bereichen noch erheblicher Forschungsbedarf besteht. Für die Schweiz bedeutet die aktuelle Entwicklung:
- mehr rechtliche Klarheit für Patientinnen, Patienten und Fachpersonen,
- die Möglichkeit, Therapiepfade stärker zu individualisieren,
- die Notwendigkeit, Wissen kontinuierlich zu aktualisieren und Erfahrungen systematisch auszuwerten.
Eine verantwortungsvolle cannabisärztliche Unterstützung verbindet diese Aspekte: Sie informiert transparent, bezieht die aktuelle Studienlage ein und versteht medizinisches Cannabis als Baustein in einem umfassenden Versorgungssystem – nicht als isolierte Leistung. Digitale Plattformen wie Evidena können dazu beitragen, dieses Versorgungssystem zugänglicher, strukturierter und nachvollziehbarer zu machen, ohne die persönliche Beziehung zwischen Arzt oder Ärztin und Patientin oder Patient zu ersetzen. Entscheidend bleibt, dass jede Therapie individuell begründet, sorgfältig begleitet und regelmässig überprüft wird.
Häufig gestellte Fragen
Häufige Fragen zu cannabisärztlicher Unterstützung
Wer entscheidet, ob ich für eine Cannabis-Therapie geeignet bin?
Die Entscheidung trifft immer eine Ärztin oder ein Arzt nach einer individuellen medizinischen Beurteilung. Dabei werden Diagnose, bisherige Therapieversuche, Vorerkrankungen, aktuelle Medikamente und mögliche Risiken berücksichtigt. Ein Wunsch nach Cannabis allein reicht nicht aus; es braucht eine nachvollziehbare medizinische Indikation und eine sorgfältige Abwägung von Nutzen und Risiken.
Kann die Erstberatung auch online stattfinden?
Viele Ärztinnen und Ärzte bieten Erstberatungen sowohl vor Ort in der Praxis als auch per Videosprechstunde an. Ob ein Gespräch online sinnvoll möglich ist, hängt unter anderem von der Komplexität der Situation und den vorhandenen Unterlagen ab. Digitale Plattformen wie Evidena können den Zugang erleichtern, ersetzen aber keine gründliche ärztliche Einschätzung. In manchen Fällen sind ergänzende Untersuchungen vor Ort notwendig.
Welche Nebenwirkungen können bei medizinischem Cannabis auftreten?
Häufige Nebenwirkungen sind Müdigkeit, Mundtrockenheit, ein verändertes Zeitempfinden, Konzentrationsschwierigkeiten oder ein erhöhter Puls. Seltener können Angst, Unruhe oder Kreislaufprobleme auftreten, vor allem bei höheren THC-Dosen oder bei Personen mit entsprechender Empfindlichkeit. Deshalb beginnt die Therapie meist mit niedrigen Dosen, die langsam gesteigert werden. Ärztliche Verlaufskontrollen helfen, Nebenwirkungen früh zu erkennen und die Behandlung anzupassen.
Wie schnell wirkt medizinisches Cannabis und wie lange hält die Wirkung an?
Die Wirkung hängt stark von der Einnahmeform ab. Beim Verdampfen von Blüten setzt der Effekt meist innerhalb von Minuten ein und hält typischerweise ein bis drei Stunden an. Öle oder Kapseln wirken langsamer (oft nach 30 bis 90 Minuten), dafür in der Regel über mehrere Stunden. Ihre Ärztin oder Ihr Arzt wird mit Ihnen besprechen, welche Form für Ihre Situation und Ihren Alltag am geeignetsten ist.
Wird meine Cannabis-Therapie von der Krankenkasse bezahlt?
Die obligatorische Krankenpflegeversicherung übernimmt Cannabis-Medikamente derzeit nur in bestimmten Situationen und meist nach einer individuellen Kostengutsprache. Voraussetzung ist in der Regel eine gut dokumentierte medizinische Begründung, dass andere Behandlungen nicht ausreichend geholfen haben oder nicht verträglich waren. Es lohnt sich, das Vorgehen frühzeitig mit Ihrer Ärztin oder Ihrem Arzt und Ihrer Krankenkasse zu besprechen. Ärztliche Unterstützung kann bei der Antragstellung hilfreich sein, garantiert aber keine Bewilligung.
Darf ich mit einem ärztlich verordneten Cannabis-Medikament Auto fahren?
Die Rechtslage zu Fahren unter medizinischem Cannabis ist komplex und noch in Entwicklung. Unabhängig von formalen Grenzwerten gilt: Wenn Ihre Fahrtüchtigkeit beeinträchtigt ist – etwa durch Müdigkeit, verlangsamte Reaktion oder veränderte Wahrnehmung – sollten Sie nicht fahren. Besprechen Sie Ihre individuelle Situation unbedingt mit Ihrer behandelnden Ärztin oder Ihrem behandelnden Arzt. Solange Unsicherheiten bestehen, ist Zurückhaltung die sicherste Option.
Kann ich die Therapie jederzeit beenden, wenn sie nicht zu mir passt?
Ja. Eine Cannabis-Therapie ist freiwillig und wird regelmässig überprüft. Wenn sich herausstellt, dass der erwartete Nutzen ausbleibt oder Nebenwirkungen überwiegen, kann die Behandlung angepasst oder beendet werden. Ein abruptes Absetzen ist in den meisten Fällen möglich, sollte aber dennoch in Absprache mit der behandelnden Fachperson erfolgen, damit alternative Optionen rechtzeitig besprochen werden können.